ايدز و HIV، علايم، انتقال، درمان و پيشگيري

HIV ويروس نقص ايمني انساني است. اين ويروس موجب عفونت HIV ميشود. نشانهي اختصاري HIV ممكن است به خود ويروس يا عفونت HIV اشاره داشتهباشد. ايدز (AIDS) معرف نشانگان اكتسابي كمبود ايمني است. ايدز پيشرفتهترين مرحلهي عفونت HIV است. ويروس HIV به سلولهاي سيستم ايمني كه با عفونت مبارزه ميكنند، حمله كرده و آنها تخريب ميكند. از دست رفتن اين سلولها موجب ايجاد اختلال در عمكلرد بدن از انديشه متخصصين مقابله با عفونتها و سرطانهاي خاص ميشود. بدون درمان، HIV ميتواند بهتدريج سيستم ايمني را تخريب كند و به حالت ايدز برسد. اگرچه درمان ايدز نيز انجام ميشود اما درمان عفونت در مرحله HIV بهتر بوده و پيشآگهي بهتري دارد.
تاريخچهي HIV و ايدز
بهعقيدهي اكثر دانشمندان، منشا HIV شهر كينشاسا در جمهوري دموكراتيك كنگو بودهاست. در حدود سال ۱۹۲۰ در اين منطقه، ويروس HIV از گونهي شامپانزه به انسانها منتقل شد. اين امر احتمالا درنتيجهي شكار و خوردن شمپانزههايي كه حامل ويروس SIV كه ويروسي بسيار نزديك به HIV است، بودهاست. مشخص نيست كه تا دههي ۱۹۸۰ چه تعداد افراد اين ويروس را بههمراه داشتهاند يا دچار ايدز بودهاند؛ HIV ناشناخته بود و انتقال آن با نشانههاي قابل تشخيصي همراه نبود.

ويروس HIV درنتيجهي شكار و خوردن شمپانزههايي كه حامل ويروس SIV بودهاند، به انسان منتقل شده است
در حاليكه موارد پراكندهاي از موارد ايدز قبل از سال ۱۹۷۰ ثبت شده است، اطلاعات موجود حاكي از آن است كه اپيدمي كنوني در اواسط تا آخر دههي ۱۹۷۰ آغاز شد. تا سال ۱۹۸۰ احتمالا HIV در پنج قاره (آمريكاي شمالي، آمريكاي جنوبي، اروپا، آفريقا و استراليا) منتشر شد. در اين دوره زماني احتمالا چيزي حدود ۱۰۰ هزار تا ۳۰۰ هزار فرد عفوني بودهاند.
سويههاي ويروس HIV
چهار گروه اصلي مهم از سويههاي HIV وجود دارد (M، N، O و P) كه اختلافات ژنتيكي ناچيزي با هم دارند. اين موضوع حامي تئوري شكار است زيرا هر زمان كه ويروس HIV از يك شامپانزه به يك انسان منتقل ميشد، در داخل بدن انسان اندكي تكامل پيدا ميكرد و سويهاي با اندكي تفات ايجاد ميشد. اين موضوع توجيهكننده اين است كه چرا بيش از يك سويه از ويروس HIV-1 وجود دارد. سويهاي از HIV كه بيش از همه مورد مطالعه قرار گرفتهاست، سويه HIV-1 از گروه M بودهاست كه همان سويهاي است كه در كل جهان منتشر شده و مسئول اصلي عفونتهاي HIV در دنياي امروز است.
تأثير ويروس HIV روي سلولها
هنگامي كه ويروس HIV وارد بدن انسان شد، مواد ژنتيكي خود را وارد DNAي سلولهاي ايمني ميزبان ميكند. با انجام اين كار، HIV سلول را مجبور ميكند كه كپيهايي از ويروس بسازد. در همين حال، برخي از سلولهاي ايمني آلوده به ويروس HIV وارد يك حالت خاموش شده و ويروس جديدي توليد نميكنند. HIV ميتواند براي مدتهاي طولاني در اين انبار پنهان، مخفي بماند. درمانهاي فعلي HIV در كاهش تعداد ويروسهاي فعال در بدن بسيار مؤثر هستند ولي به اين خوبي قادر به مقابله با ويروسهاي خاموش نبوده و به محض اينكه درمان متوقف شود، آنها مجددا فعال ميشوند. اين موضوع يكي از دلايل اصلي اين است كه چرا ما هنوز قادر به درمان HIV نيستيم.
پژهشگران معتقدند كه نهفتگي HIV يك تصادف نيست بلكه يك تاكتيك سنجيده براي بقا است. اين تاكتيك يك مزيت تكاملي براي ويروس است زيرا در مكانهايي كه ابتدا ويروس HIV وارد بدن ميشود، سلولهاي ايمني زيادي براي حملهي اين ويروس وجود ندارد و اگر همهي آنها با فعال شدن از بين بروند، چيزي براي ادامهيافتن عفونت باقي نخواهد ماند. ويروس HIV با استفاده از بهرهبرداري از يك پديدهي طبيعي درون سلول كه نوسانات تصادفي در بيان ژن (نويز) ناميده ميشود، قادر به ايجاد يك وضعيت فعال يا خاموش است. ويروس HIV، با استفاده از مكانيسمي كه پيرايش جايگزين (alternative splicing) ناميده ميشود، ژنهاي خود را وارد سلول ميزبان ميكند.
راه انتشار ويروس HIV و انتقال ايدز چيست؟
درمورد روش انتقال عفونت HIV و روش انتقال ايدز بايد گفت، ويروس HIV ازطريق يعات خاصي از بدن فرد داراي عفونت، منتشر ميشود. اين مايعات شامل خون، مايع مني، مايع كوپر، مايعات واژني و ركتالي و شير هستند. انتشار ويروس HIV از يك فرد به فرد ديگر انتقال HIV ناميده ميشود. انتقال HIV از زن داراي HIV به كودكش طي دوران بارداري، در زمان زايمان يا تغذيه كودك از شير مادر، انتقال مادر به كودك خوانده ميشود.
در ايالات متحده آمريكا اين ويروس عمدتا طي راههاي زير انتشار مييابد:
- داشتن ارتباط جنسي (واژني يا مقعدي) با فردي كه داراي عفونت HIV است، بدون استفاده از پوشش يا مواد حفاظتي.
- استفادهي اشتراكي از وسايل تزريق مانند سوزنها يا سرنگها با كسي كه اين عفونت را دارد.
جلوگيري از انتقال ويروس HIV
بهمنظور كاهش خطر ابتلا به HIV، بايد در طول رابطه جنسي از كاندوم به شكل صحيح و مداوم استفاده شود، تعداد شركاي جنسي كاهش پيدا كند و هرگز ابزار تزريق به اشتراك گذاشته نشوند. همچنين ميتوان از روش پيشگيري قبل از برخورد (PrEP) كه روشي براي پيشگيري از ابتلاي به HIV است و شامل استفاده از داروهاي خاص HIV بهصورت روزانه است، استفاده كرد.
روش PrEP زماني مطرح ميشود كه افراد در معرض خطر بالاي عفونت HIV، بهصورت روزانه از داروهايي استفاده كنند كه احتمال ابتلاي خود را كاهش دهند. روش PrEP ميتواند از ماندن و انتشار ويروس در بدن ممانعت كند. اين روش در صورتي كه بهعنوان يك نسخهي تجويزي بهصورت مرتب استفاده شود، بسيار مؤثر است ولي اگر مصرف آن مداوم نباشد، ميزان اثرگذاري آن كمتر ميشود. رعايت منظم و روزانهي توصيههاي روش PrEP خطر ابتلاي به HIV را درنتيجهي رابطه جنسي، تا بيش از ۹۰ درصد كاهش ميدهد. در ميان افرادي كه دارو تزريق ميكنند، اين روش خطر ابتلا را تا بيش از ۷۰ درصد كم ميكند. طي رابطهي جنسي اگر از تلفيق اين روش و ديگر روشهاي حفاظتي استفاده شود، خطر ابتلا بسيار كمتر خواهد شد.
انتقال مادر به كودك شايعترين راه ابتلاي كودكان به عفونت HIV است. داروهاي HIV كه به مادر مبتلا به اين بيماري طي دوران بارداري و زايمان و نيز بعد از تولد به نوزاد داده ميشود، خطر انتقال مادر به فرزند را كاهش ميدهند.
ويروس HIV ازطريق دستدادن يا در آغوش گرفتن فرد مبتلا، منتقل نميشود. اين ويروس همچنين ازطريق تماس با وسايلي نظير ظروف يا دستگيرههاي دري كه توسط يك مبتلاي به HIV استفاده شده است، منتقل نميشود. اين ويروس ازطريق هوا، پشه و ديگر حشرات مكندهي خون نيز انتشار پيدا نميكند.
نشانه ها و علائم عفونت HIV و ايدز چه هستند؟
طي دو تا چهار هفته پس از عفونت HIV، برخي افراد ممكن است نشانههايي مانند علايم آنفلوآنزا نظير تب، لرز و بثورات جلدي را تجربه كنند. اين علايم ممكن است براي چند روز تا چند هفته تداوم داشته باشند. پس از اين مرحله ابتدايي عفونت HIV، ويروس در سطوح بسيار كم شروع به تكثير ميكند. بيشتر علايم شديد عفونت HIV مانند عفونتهاي فرصتطلب، براي مدتها تظاهر پيدا نميكنند. عفونتهاي فرصتطلب، عفونتها و سرطانهايي هستند كه در افراد داراي سيستم ايمني ضعيف بسيار بيشتر و شديدتر نسبت به افرادي كه داراي سيستم ايمني سالمي هستند، بروز ميكنند. بدون درمان با داروهاي HIV، اين عفونت معمولا طي ده سال يا بيشتر تبديل به بيماري ايدز ميشود، هرچند در برخي افراد اين روند ممكن است سريعتر هم اتفاق افتد. انتقال اچ آي وي در هر مرحله از عفونت امكانپذير است، حتي اگر فردي كه داراي اين عفونت است، هيچ علامتي را نشان ندهد.
نشانههاي عفونت حاد HIV كه طي هفتههاي نخست عفونت بروز كرده و اغلب با آنفلوآنزا اشتباه گرفته ميشوند، عبارتاند از : سردرد، سرفه و گلو درد، دردهاي عضلاني و مفصلي، تب، بثورات جلدي، اسهال و استفراغ، تورم گرههاي لنفاوي و زخمهاي دهاني
ايدز چگونه تشخيص داده ميشود؟
درباره تشخيص ايدز و علائم و نشانه هاي ايدز بايد بدانيد علايمي نظير تب، ضعف و كاهش وزن ممكن است علامتي از اين باشند كه عفونت اچ آي وي در فرد دارد به سمت ايدز پيش ميرود. اگرچه معيار اصلي تشخيص ايدز براساس موارد زير است:
- كاهش در تعداد سلولهاي CD4 و رسيدن به كمتر از ۲۰۰ سلول در ميليمتر مكعب خون.
- حضور عفونتهاي فرصتطلب خاص
هر چند در مرحله ايدز سيستم ايمني بهشدت آسيب ميبيند ولي باز هم داروهاي HIV ميتوانند به افراد در اين مرحله از عفونت نيز كمك كنند و به درمان ايدز كمك كنند.
سلولهاي CD4

سلولهاي CD4، سلولهاي سفيد خوني هستند كه نقش مهمي در سيستم ايمني دارند. شمار سلولهاي CD4 شاخصي از سلامتي سيستم ايمني است. سيستم ايمني، سيستم دفاعي طبيعي بدن عليه عوامل بيماريزا، عفونتها و بيماريها است. تعداد سلولهاي CD4، شمار سلولهاي CD4 موجود در يك ميليمتر مكعب خون است. تعداد بالاتر نشاندهندهي يك سيستم ايمني قويتر است. شمار سلولهاي CD4 فردي كه مبتلا به عفونت HIV نيست، ميتواند چيزي بين ۵۰۰ تا ۱۵۰۰ باشد. افرادي كه با عفونت HIV زندگي ميكنند و داراي شمار CD4 بيش از ۵۰۰ هستند، نيز در شرايط سلامتي مناسبي به سر ميبرند. اما افراد داراي عفونت HIV كه داراي تعداد CD4 زير ۲۰۰ هستند، در خطر بالاي ابتلا به ييماريهاي جدي قرار دارند. تمام افرادي كه مبتلا به اين بيماري هستند بايد تحت درمان HIV قرار گيرند و اين خصوصا براي افرادي كه داراي CD4 كمتري هستند، حياتي است.
اگر فرد مبتلا به عفونت HIV، درماني براي بيمارياش دريافت نكند، شمار CD4 او با گذشت زمان كاهش مييابد. هرچه اين تعداد كمتر شود، آسيبهاي بيشتري به سيستم ايمني وارد شده و خطر بيماري بيشتر ميشود. با قرار گرفتن تحت درمان خاص اين بيماري، تعداد سلولهاي CD4 بايد به تدريج افزايش پيدا كند.
نمودار زير بار ويروسي (viral load) و تعداد سلولهاي CD4 در فرد مبتلا به عفونت HIV را كه تحت درمان قرار نگرفتهاست، نشان ميدهد. بهطور كلي مراحل اين بيماري عبارتاند از مرحله عفونت حاد (acute infection)، عفونت بدون علامت (asymptomatic infection)، مرحله علايم (symptomatic) و نهايتا مرحلهي رسيدن به ايدز.
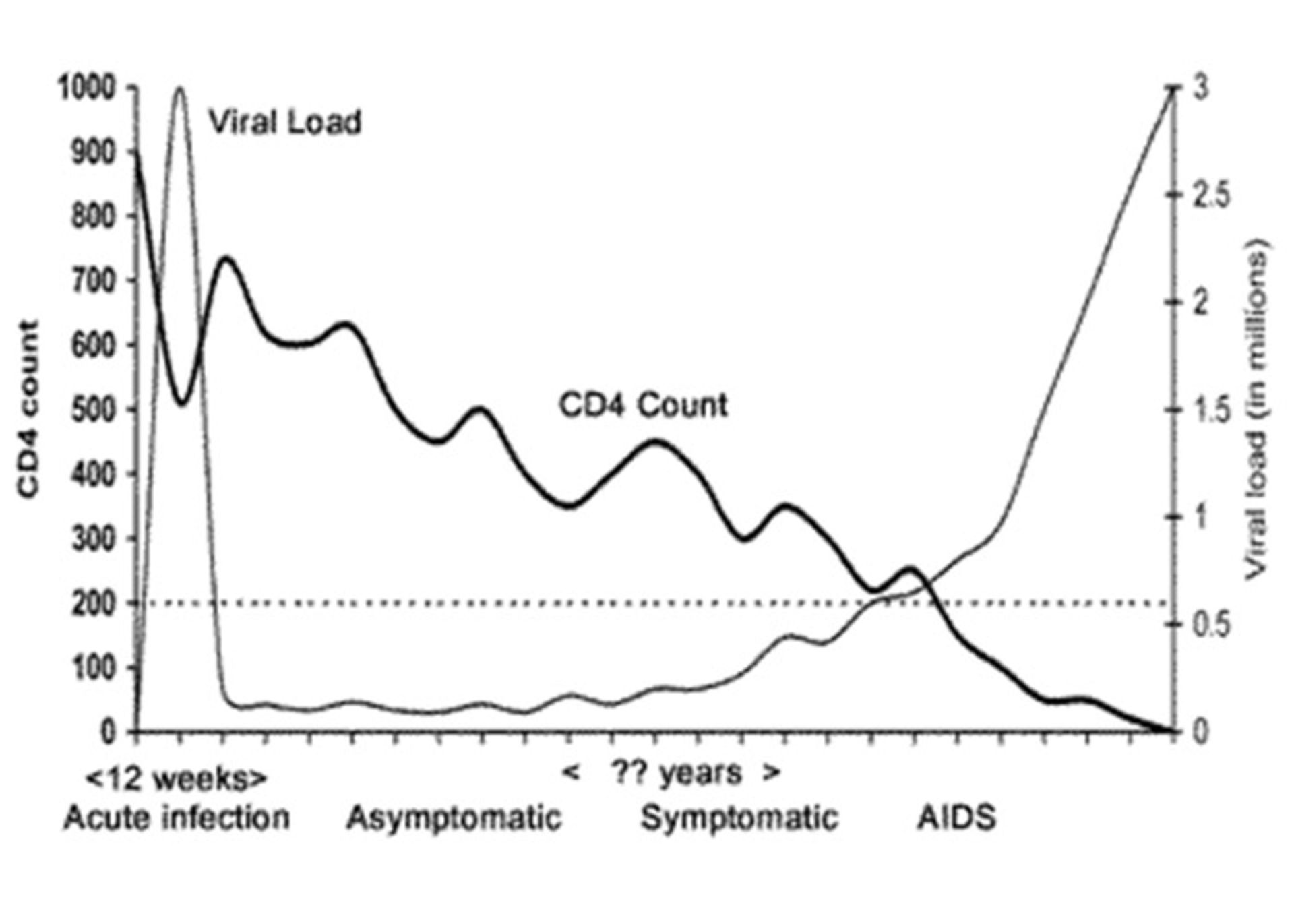
تنوع در تعداد سلولهاي CD4
تعداد سلولهاي CD4 ميتواند بين افراد مختلف، بسيار متغير باشد. تعداد سلولهاي CD4 ممكن است در پاسخ به عوامل مختلفي نظير ورزش، كمبود خواب يا سيگار كشيدن دچار نوسان شود. بهجاي توجه بيش از اندازه به نتايج اين آزمايش، بهتر است كه روند تغييرات تعداد CD4 طي زمان مطالعه شود. بهترين كار اين است كه براي تكرار اندازهگيري در زمان مشابه و به همان كلينيك مراجعه شود. اگر فرد در همان زمان داراي عفونت ديگري مانند آنفلوآنزا يا تبخال باشد، بايد با متخصص كارشناس در مورد عقب انداختن زمان آزمايش شمارش سلولها مشورت كند.
درصد CD4
علاوه بر شمارش تعداد سلولهاي CD4، گاهي درصد سلولهاي CD4 هم اندازهگيري ميشود. درصد سلولهاي CD4، درصد سلولهاي سفيد خون (لنفوسيتها) كه از نوع CD4 هستند، است. سيستم ايمني حاوي سلولهاي مختلفي است. دو نوع مهم از لنفوسيتها عبارتاند از سلولهاي نوع T و سلولهاي نوع B. سلولهاي CD4 نوعي از سلولهاي T هستند. بنابراين درصد سلولهاي CD4، نشاندهندهي تعداد سلولهاي CD4 نسبت به ديگر سلولهاي ايمني است. اگرچه بهطور كلي توصيه نميشود كه درصد CD4 بهعنوان معيار كلي سلامت سيستم ايمني يك فرد بالغ مورد استفاده قرار بگيرد ولي ميتواند در برخي شرايط سنجهي مفيدي باشد، براي مثال اگر درصد سلولهاي CD4 از تعداد سلولهاي CD4 بسيار متفاوت باشد، ممكن است نشاندهندهي اشكالات سلامتي ديگري باشد. يكي از مواردي كه پزشك ممكن است درصد CD4 را اندازهگيري كند وضعيتي است كه در آن تنوع زيادي در تعداد سلولهاي CD4 بين يك آزمايش و آزمايش ديگر وجود دارد.
ارتباط گرههاي لنفاوي متورم با HIV
HIV ويروسي است كه روي سيستم ايمني تأثير ميگذارد. گرههاي لنفاوي نيز بخشي از اين سيستم هستند. زمانيكه فردي در معرض ويروس HIV قرار ميگيرد، ممكن است گرههاي لنفاوي او متورم شوند. يك گرهي لنفاوي، تودهي بافتي كوچك و لوبياشكلي است كه بهعنوان بخشي از سيستم لنفاوي، در مبارزه با عفونتها نقش دارد. گاهي اشتباها به آنها غدد لنفاوي گفته ميشود. غدهها سازنده يا ترشحكننده يك سري مواد خاص هستند در حاليكه گرههاي لنفاوي تنها بهعنوان فيلتر عمل ميكنند.
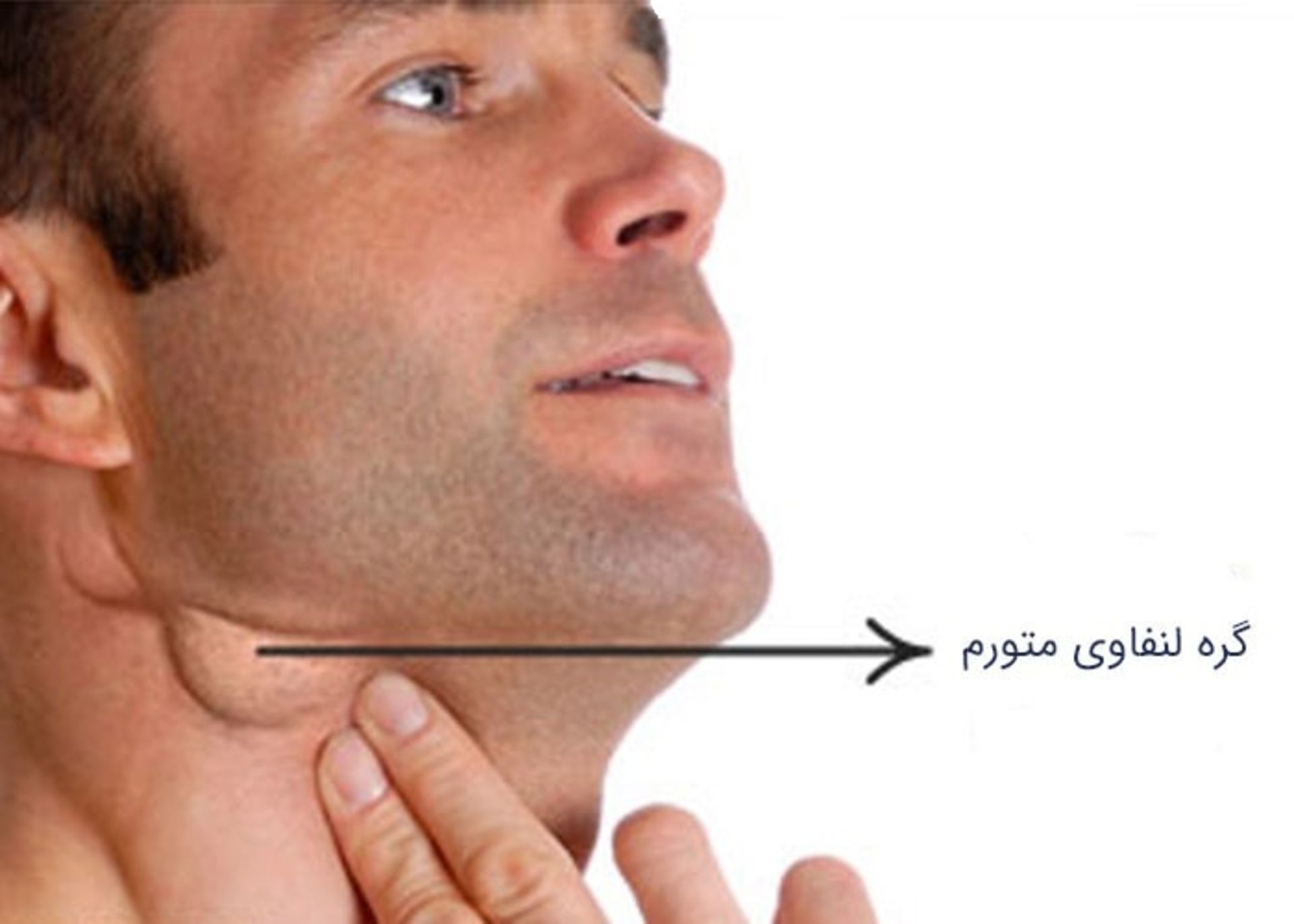
گرههاي لنفاوي متورم ميتواند يكي از نشانههاي اوليه عفونت HIV باشد
گره لنفاوي در صورتي متورم در انديشه متخصصين گرفته ميشود كه قطر آن بيش از يك سانتيمتر باشد. انواع مختلفي از عفونتها ميتوانند موجب اين وضعيت شوند. گرههاي لنفاوي متورم ميتواند يكي از نشانههاي اوليه HIV باشد. گرههاي لنفاوي موجود در گردن، كشاله ران و زير بغل بيشتر تحتتأثير اين وضعيت قرار ميگيرند. حدود ۶۰۰ گره لنفاوي در كل بدن وجود دارد. برخي در بافتهاي عميق هستند اما برخي ديگر بهصورت خوشههايي نزديك پوست قرار دارند. در جريان يك عفونت، فرد ممكن است آنها را در نواحي گردن، زير بغل و كشالهي ران خود احساس كند.
افرادي كه لازم است به پزشك مراجعه كنند:
- اگر گرههاي لنفاوي آنها براي بيش از دو هفته متورم بودهباشد.
- اگر گرههاي لنفاوي آنها سفت شده يا بهانديشه متخصصين برسد در حال رشد سريعاند
- اگر پوست اطراف گرهها قرمز و ملتهب باشد
اگر فرد داراي گرههاي لنفاوي متورم بوده و نيز داراي يكي از نشانههاي كاهش وزن، تعرق شبانه، خستگي و كوفتگي يا تب مداوم باشد، بايد حتما به پزشك مراجعه كند.
پزشك در ابتدا براي تشخيص علت تورم گرههاي لنفاوي يك معاينهي فيزيكي انجام ميدهد و سوالاتي در مورد نشانهها و فعاليتهاي اخير فرد ميپرسد. در اين راستا ممكن است از نمونه خون يا بافت هم براي تشخيص استفاده كنند. مايع گره لنفاوي نيز ممكن است استخراج شده و كشت داده شود تا مشخص شود (در صورت وجود) چه نوع باكتريهايي در آن وجود دارند. علت تورم گرههاي لنفاوي، يك بيماري ويروسي هم ميتواند باشد. اگر فرد دچار تورم گرههاي لنفاوي، اخيرا در معرض HIV قرار گرفته باشد، بايد اين موضوع را با پزشك در ميان بگذارد. اگر HIV وجود داشته باشد، درمان زودهنگام در پيشگيري يا تأخير پيشرفت ويروس مؤثر خواهد بود.
ايدز چيست و درمان ايدز به چه صورت است؟
در رابطه با عفونت HIV، يكي از مسائل مهم آن است كه ايدز چيست. اين مرحله از عفونت HIV، زماني اتفاق ميافتد كه سيستم ايمني بهشدت آسيب ديدهباشد و نسبت به عفونتهاي فرصتطلب آسيبپذير شدهباشد. در حالت ايدز، تعداد سلولهاي CD4 به زير ۲۰۰ سلول در هر ميليمتر مكعب خون ميرسد. همچنين اگر فردي دچار يك يا دو مورد از عفونتهاي فرصتطلب شدهباشد، قطعانديشه متخصصين از تعداد سلولهاي CD4، آن فرد مبتلا به ايدز درانديشه متخصصين گرفته ميشود.
بدون انجام درمان، افرادي كه به مرحلهي ايدز ميرسند، معمولا حدود ۳ سال زنده ميمانند. وقتي يك بيماري خطرناك از نوع عفونتهاي فرصتطلب پيش آيد، طول عمر مورد انتظار فرد مبتلا بدون درمان ايدز حدود يك سال خواهد بود. براي افرادي كه مبتلا به ايدز تشحيص داده شدهباشند، درمانهاي ضد رتروويروسي (ART) كمك كنندهاست و ميتواند موجب زندهماندن آنها شود. احتمالا انجام درمان براي افراد داراي HIV، بدون توجه به زمان آغاز اين عفونت، مفيد است اما افرادي كه سريعا پس از درگير شدن با HIV از درمانهاي ART استفاده ميكنند، مزاياي درماني بيشتري دريافت خواهند كرد نسبتبه افرادي كه پس از رسيدن به مرحلهي ايدز درمان را آغاز ميكنند.
در آمريكا بيشتر افراد داراي HIV بهعلت انجام درمانهاي ART به مرحلهي ايدز نميرسند و بيماري متوقف ميشود. افراد داراي HIV كه زودتر شناسايي شوند، ميتوانند داراي طول عمري در حدود افرادي كه داراي HIV نيستند، باشند. البته سرعت رسيدن افراد داراي HIV، به اين مرحله متفاوت است و به عوامل زيادي ازجمله پشتصحنهي ژنتيكي آنها، وضعيت سلامتي آنها قبل از عفوني شدن، تعداد ويروسي كه در معرض آن قرار گرفتهاند، زمان تشخيص عفونت و آغاز درمان، نحوهي مصرف داروها و ديگر فعاليتهاي مرتبط با سلامتي نظير رژيم غذايي و مصرف دخانيات بستگي دارد.
عفونتهاي رايج در HIV و ايدز
سل: در كشورهاي فقير، سل رايجترين عفونت فرصتطلبي است كه سراغ افراد داراي HIV ميآيد. اين بيماري يكي از علتهاي اصلي مرگ در بين افراد مبتلا به ايدز است.
سيتومگالوويروس: اين ويروس تبخال در مايعات بدن نظير بزاق، خون، ادرار، مايع مني و شير وجود داشته و از اين طريق نيز منتقل ميشود. يك سيستم ايمني سالم به اين ويروس حمله ميكند و آن را در بدن غيرفعال و خاموش ميكند ولي اگر سيستم ايمني ضعيف شده باشد، ويروس فرصتي به دست آورده و موجب ايجاد آسيب به چشم، مجراي گوارشي، ريهها و ديگر اندامهاي بدن ميشود.
كانديديازيس يا برفك: كانديديازيس يك عفونت مرتبط با HIV است. اين عفونت قارچي باعث التهاب شده و پوشش ضخيم سفيدرنگي روي غشاي مخاطي دهان، زبان، مري يا واژن ايجاد ميكند.
ﻣﻨﻨﮋﯾﺖ ﮐﺮﯾﭙﺘﻮﮐﻮﮐﯽ: مننژيت، التهاب غشاها و مايعات اطراف مغز و نخاع است. ﻣﻨﻨﮋﯾﺖ ﮐﺮﯾﭙﺘﻮﮐﻮﮐﯽ يك عفونت سيستم عصبي مركزي است كه در موارد HIV معمول بوده و توسط قارچي كه در خاك وجود دارد، ايجاد ميشود.
توكسوپلاسموزيس: اين عفونت مرگبار توسط توكسوپلاسما گوندي، انگلي كه عمدتا توسط گربهها انتشار مييابد، ايجاد ميشود. گربههاي آلوده انگل را همراهبا مدفوع دفع ميكند و اين انگل سپس به ديگر حيوانات يا انسانها منتقل ميشود. با رسيدن انگل به مغز ، تشنج اتفاق خواهد افتاد.
كريپتوسپوريديوزيس: اين عفونت توسط يك انگل رودهاي كه معمولا در حيوانات يافت ميشود، ايجاد ميشود. هنگامي كه انسان آب يا غذاي آلوده به اين انگل را مصرف كند، اين انگل به او منتقل ميشود. انگل در رودهها و مجاري صفراوي رشد كرده و موجب اسهال شديد و مزمن در افراد مبتلا به ايدز ميشود.
سرطانهاي رايج در HIV و ايدز
ساركوم كاپوسي: تومور ديوارهي رگهاي خوني، اين سرطان در افرادي كه مبتلا به HIV نيستند، نادر است ولي در افراد HIV مثبت، معمول است. اين بيماري بهصورت زخمهاي صورتي، قرمز يا بنفش روي پوست و دهان بروز ميكند. در افرادي كه داراي پوست تيرهتري هستند، رنگ اين ضايعات ممكن است قهوهاي تيره يا سياه باشد. ساركوم كاپوسي ميتواند ارگانهاي داخلي از جمله مجراي گوارشي و ريهها را نيز درگير كند.
لنفوم: اين سرطان در سلولهاي سفيد خون حادث ميشود. شايعترين نشانهي اوليه، تورم بدون درد گرههاي لنفاوي در گردن، زير بغل و كشاله ران است.
درمان HIV چيست؟
درﻣﺎن ﺿﺪ رﺗﺮوويﺮوﺳي (ART) يعني استفاده از داروهاي HIV براي درمان عفونت HIV. افراد تحت اين درمان، بهطور روزانه تركيبي از داروهاي HIV را كه يك رژيم HIV ناميده ميشود، دريافت ميكنند. ART از تكثير ويروس HIV ممانعت ميكند و مقدار اين ويروس را در بدن كاهش ميدهد. داشتن تعداد كمتري از ويروس HIV در بدن، از سيستم ايمني حفاظت ميكند و از پيشرفت عفونت HIV و تبديل شدن آن به ايدز جلوگيري ميكند. هر فردي كه مبتلا به اين عفونت است، بايد از ART استفاده كند. البته ART نميتواند، HIV را درمان كند ولي اين داروها به افراد مبتلا كمك ميكنند كه زندگي طولانيتر و سالمتري داشتهباشند. ART خطر انتقال ويروس را نيز كاهش ميدهد.
پيشگيري از انتقال HIV از مادر به كودك
منظور از انتقال HIV از مادر به كودك، انتشار ويروس HIV از زني كه با HIV زندگي ميكند به فرزند او طي دوران بارداري، زايمان يا تغذيه از شير او است. بهعلت استفاده از داروهاي HIV و ديگر استراتژيها، خطر انتقال مادر به كودك ميتواند تا دو درصد و حتي كمتر شود. خطر انتقال مادر به كودك در موارد زير كمتر است:
- HIV در دوران بارداري به سرعت تشخيص داده شود (يا قبل از اينكه فرد باردار شود).
- زنان داراي HIV، طي دوران بارداري و زايمان داروهاي HIV دريافت كنند. در برخي شرايط عمل سزارين برنامهريزي شده انجام شود.
- نوزادان متولد شده از زنان داراي HIV، براي ۴ تا ۶ هفته پس از تولد، داروهاي HIV دريافت كنند و شير مادر را نخورند.
آيا آزمايش HIV براي زنان باردار توصيه ميشود؟
مركز پيشگيري و كنترل بيماري (CDC) توصيه ميكند تمام زنان باردار يا زناني كه قصد دارند باردار شوند، بهتر است يك آزمايش HIV بدهند. زنان باردار مبتلا به عفونت اچ آي وي، داروهاي اچ آي وي را براي كاهش خطر انتقال مادر به كودك و نيز براي حفاظت از سلامتي خودشان دريافت ميكنند. توصيه شده است كه هر فرد داراي HIV بايد از داروهاي HIV استفاده كند. اين داروها به افراد مبتلا كمك ميكنند كه داراي عمر طولانيتر و زندگي سالمتري باشند و نيز احتمال انتقال HIV را نيز كاهش دهند.
چگونه داروهاي HIV از انتقال اين ويروس از مادر به كودك جلوگيري ميكنند؟
نحوهي عملكرد داروهاي HIV، پيشگيري از تكثير اين ويروس است و از اين راه، تعداد اين ويروس يا بار ويروسي بدن را كاهش ميدهند. داشتن تعداد كمتري HIV در بدن از سلامتي يك زن محافظت ميكند و درعينحال احتمال انتقال HIV به كودكش را طي دورهي بارداري و زايمان كاهش ميدهد.
برخي از داروهاي HIV ازطريق جفت از زن باردار به جنين منتقل ميشود. اين داروها، از جنين در برابر عفونت HIV بهويژه طي زايمان طبيعي نوزاد و زمانيكه او از مجراي تولد عبور ميكند و در معرض ويروس HIV موجود در خون يا ديگر مايعات مادر قرار ميگيرد، محافظت ميكند. در برخي شرايط زن داراي HIV ممكن است براي كاهش خطر انتقال ويروس به فرزند طي زايمان طبيعي، عمل سزارين انجام دهد. نوزادان تولد يافته از مادران داراي HIV براي ۴ تا ۶ هفته پس از تولد داروهاي HIV را دريافت ميكنند. داروهاي HIV خطر عفونيشدن را درنتيجهي ويروس HIV كه ممكناست طي زايمان وارد بدن نوزاد شده باشد، كاهش ميدهند.

آيا داروهاي HIV براي بارداري خطرناك نيست؟
بيشتر داروهاي HIV براي استفاده در دوران بارداري بيخطر هستند. بهطور كلي داروهاي HIV خطر بروز نقايص تولد را افزايش نميدهند. پزشكان ميتوانند مزايا و خطرات داروهاي خاص HIV را براي كمك به زنان داراي HIV بگويند تا آنها تصميم بگيرند كه چه داروهايي را طي دوران بارداري استفاده كنند.
آيا راههاي ديگري نيز براي جلوگيري از انتقال ويروس HIV به كودك وجود دارد؟
از آن جايي كه ويروس اچ اي وي ميتواند ازطريق شير مادر انتقال پيدا كند، زنان داراي HIV، نبايد به نوزادان خود شير بدهند. گزارشهايي در مورد عفوني شدن كودكاني كه غذاي جويده شده توسط فرد داراي HIV را خوردهاند، وجود دارد، بنابراين نبايد به بچهها غذاي از پيش جويده شده داد.
چه زماني بايد زنان باردار داراي HIV شروع به مصرف داروهاي HIV كنند؟
تمام زنان باردار مبتلا به HIV بايد هرچه زودتر اقدام به مصرف دارو كنند. بهطور كلي زناني كه در هنگام باردار شدن در حال مصرف اين داروها بودهاند بايد در كل دوران بارداري هم مصرف اين داروها را ادامه دهند. انتخاب يك رژيم دارويي HIV براي استفاده در دوران بارداري بستگي به عوامل مختلفي از جمله استفادهي گذشته و حال آن زن از داروهاي HIV، ديگر اشكالات پزشكي كه او ممكناست داشته باشد و نتايج آزمونهاي تست مقاومت دارويي دارد. بهطور كلي زنان باردار داراي HIV هم بايد همان رژيمهاي دارويي توصيهشده براي افراد بالغ غير باردار را مصرف كنند مگر اينكه خطر تأثيرات جانبي شناختهشده براي يك زن باردار يا فرزندش از مزاياي آن رژيم دارويي بيشتر باشد. همچنين رژيم دارويي بايد حتي با وجود تغييرات مرتبط با بارداري، قادر به كنترل HIV يك زن باشد.

در بيشتر موارد زناني كه در حال رعايت يك رژيم دارويي مؤثر HIV هستند، بايد طي بارداري نيز همين رژيم را دنبال كنند. اما گاهي رژيم HIV يك زن ممكن است طي بارداري تغيير كند. براي مثال يك تغيير در داروهاي HIV ممكن است لازم باشد تا از افزايش خطر اثرات جانبي طي دوران بارداري كم شود. گاهي تغيير در مقدار يك داروي HIV ميتواند به جبران تغييرات مرتبط با بارداري كه موجب ميشود جذب دارو براي بدن دشوارتر شود، كمك كند. اما قبل از انجام هرگونه تغييري در يك رژيم دارويي بايد با پزشك مشورت شود.
آيا زنان داراي HIV بايد مصرف داروهاي خود را طي تولد نوزاد نيز ادامه دهند؟
خطر انتقال مادر به فرزند طي يك زايمان طبيعي كه كودك در معرض خون و مايعات مادر قرار ميگيرد، بيشترين مقدار است. طي زايمان، داروهاي HIV كه ازطريق جفت از مادر به فرزند منتقل شده است، از انتقال ويروس به فرزند جلوگيري ميكند. زناني كه درحال مصرف داروهاي HIV هستند، وقتي زمان زايمانشان فرا ميرسد، بايد مصرف داروها را طبق برنامه ادامه دهند. زنان داراي بار ويروسي بالا (بيش از هزار كپي در ميليليتر) يا نامشخص، در نزديكي زمان زايمان بايد يك داروي HIV را كه رترووير (زايدووودين) ناميده ميشود، بهصورت تزريق داخل وريدي دريافت كنند. اين دارو به آساني از راه جفت به جنين انتقال پيدا ميكند و از او در برابر ويروسهاي HIV كه طي زايمان از مادر منتقل ميشود، محافظت خواهد كرد.
آيا عمل سزارين خطر انتقال مادر به كودك را كاهش ميدهد؟
يك عمل سزارين برنامهريزي شده، ميتواند خطر انتقال HIV را در زناني كه داراي بار ويروسي بالا يا ناشناختهاي در نزديكي زايمان هستند، كاهش دهد. عمل سزارين براي كاهش خطر انتقال مادر به كودك براي هفتهي ۳۸ ام بارداري، يعني ۲ هفته زودتر از زمان مورد انتظار زايمان، برنامهريزي ميشود.
آيا زنان داراي HIV بايد مصرف داروها را پس از تولد نوزاد هم ادامه دهند؟
استفاده مداوم از داروهاي HIV از پيشرفت ويروس و ايجاد بيماري ايدز جلوگيري ميكند و خطر انتقال ويروس HIV را هم كاهش ميدهد. البته در مورد ادامه همان داروها بعد از زايمان يا تغيير آنها بايد با پزشك مشورت كرد.
بهطور كلي نوزادان متولد شده از مادران داراي HIV داروي رترووير را براي ۴ تا ۶ هفته بعد از تولد دريافت ميكنند. هنگامي كه اين دوره ۴ تا ۶ هفتهاي مصرف رترووير به پايان رسيد، نوزادان دارويي بهنام باكتريم دريافت ميكنند. اين دارو موجب پيشگيري از ابتلاي نوزاد به نوعي ذاتالريه (Pneumocystis jirovecii) كه در افراد داراي HIV بروز ميكند، ميشود. اگر آزمايش HIV نشان دهد كه يك نوزاد داراي HIV نيست، مصرف باكتريم متوقف ميشود.
نوزادان متولد شده از مادران داراي HIV چه زمان بايد براي HIV مورد آزمايش قرار بگيرند؟
آزمايش HIV معمولا در زمانهاي ۱۴ تا ۲۱ روزگي، ۱ تا ۲ ماهگي و دوباره ۴ تا ۶ ماهگي روي نمونه خون نوزاد
براي اطمينان حاصل كردن از اينكه يك نوزاد HIV ندارد:
نتايج دو آزمايش ويروسشناسي بايد منفي باشد. نخستين نتيجهي منفي بايد حاصل آزمايشي باشد كه وقتي نوزاد يك ماهه يا بزرگتر است، انجام شده باشد و دومي بايد حاصل آزمايشي روي نوزاد ۴ ماهه يا بيشتر باشد.
براي اطمينان حاصل كردن از اينكه نوزادي داراي HIV است:
نتايج حاصل از دو آزمايش ويروسشناسي بايد مثبت باشد. اگر نتايج آزمايشها نشاندهندهي اين باشد كه نوزاد HIV مثبت است، رژيم دارويي نوزاد از رترووير به تركيبي از داروهاي HIV، تغيير ميكند.
شيوع HIV و ايدز در خاورميانه
منطقهي خاورميانه و شمال آفريقا (Middle East and North Africa :MENA) داراي پايينترين شيوع HIV در جهان هستند (۰/۱ درصد). در اين منطقه در سال ۲۰۱۶، تعداد ۲۳۰ هزار فرد داراي HIV ثبت شدند. كشورهاي جنوب آفريقا داراي بيشترين شيوع را در بين كل مناطق دارند (۷/۱ درصد). البته با وجود شيوع كم، منطقهي MENA در حال تبديل شدن به يك منطقهي نگرانكننده است. در سال ۲۰۱۶، MENA بههمراه اروپاي شرقي و آسياي مركزي، منطقهاي بود كه شاهد مرگ افراد بالغ مبتلا به ايدز بود (۱۱ هزار مورد). اين امر نتيجهاي از دسترسي بسيار ضعيف به درمانهاي ضدرتروويروسي (ART) بودهاست: تنها ۲۴ درصد افراد نيازمند به درمان به آن دسترسي داشتند؛ رقمي كه بسيار پايينتر از استانداردهاي جهاني است. علاوه بر اين، در سال ۲۰۱۶ حدود ۱۸ هزار مورد جديد عفونت HIV مشاهده شده است (يعني تنها يك كاهش ۴ درصدي در شيوع نسبت به سال قبل). بيش از نيمي از عفونتهاي جديد ثبت شده طي اين سال مربوط به ايران، سودان و سومالي بودهاند. راههاي انتقال اين بيماري بين كشورهاي مختلف اين مناطق متفاوت است. براي مثال در ايران، ليبي و مراكش بيشترين شيوع در انتقال بيماري مربوط به افرادي كه مواد مخدر تزريق ميكنند و شبكهي روابط جنسي آنها است. در كشورهايي نظير سومالي و جيبوتي، عمده انتقال ويروس HIV مربوط به نيروي سادهان جنسي است.
شيوع HIV بين افراد بين ۱۵ تا ۴۹ سال در جهان طبق آمار سال ۲۰۱۷ سازمان جهاني بهداشت
اگرچه در سالهاي اخير پيشرفت چشمگيري در شناخت اپيدمي جهاني HIV صورت گرفتهاست ولي شناخت اپيدمي اين بيماري در اين منطقه با محدوديت روبهرو است و اطلاعات دقيقي در ارتباط با آمار مربوط به HIV و ايدز دردسترس نيست. درحالحاضر تنها ۴ كشور از ۲۳ كشور منطقه MENA داراي سيستم نظارتي دقيقي براي پي گيري اپيدمي خود هستند. بهعنوان يك پيامد، منطقهي MENA از دستيابي به اهداف ۹۰-۹۰-۹۰، برنامهي مشترك ملل متحد براي كاهش اين بيماري بسيار فاصله دارد. در سال ۲۰۱۶، در كشورهاي اين منطقه، تنها ۵۸ درصد افرادي كه داراي HIV بودند، از وضعيت خود آگاهي داشتند و ۴۱ درصد افراد آگاه از اشكال، تحت درمان بودند و تنها ۶۶ درصد افراد تحت درمان، داراي وضعيت سركوبي ويروس بودند.
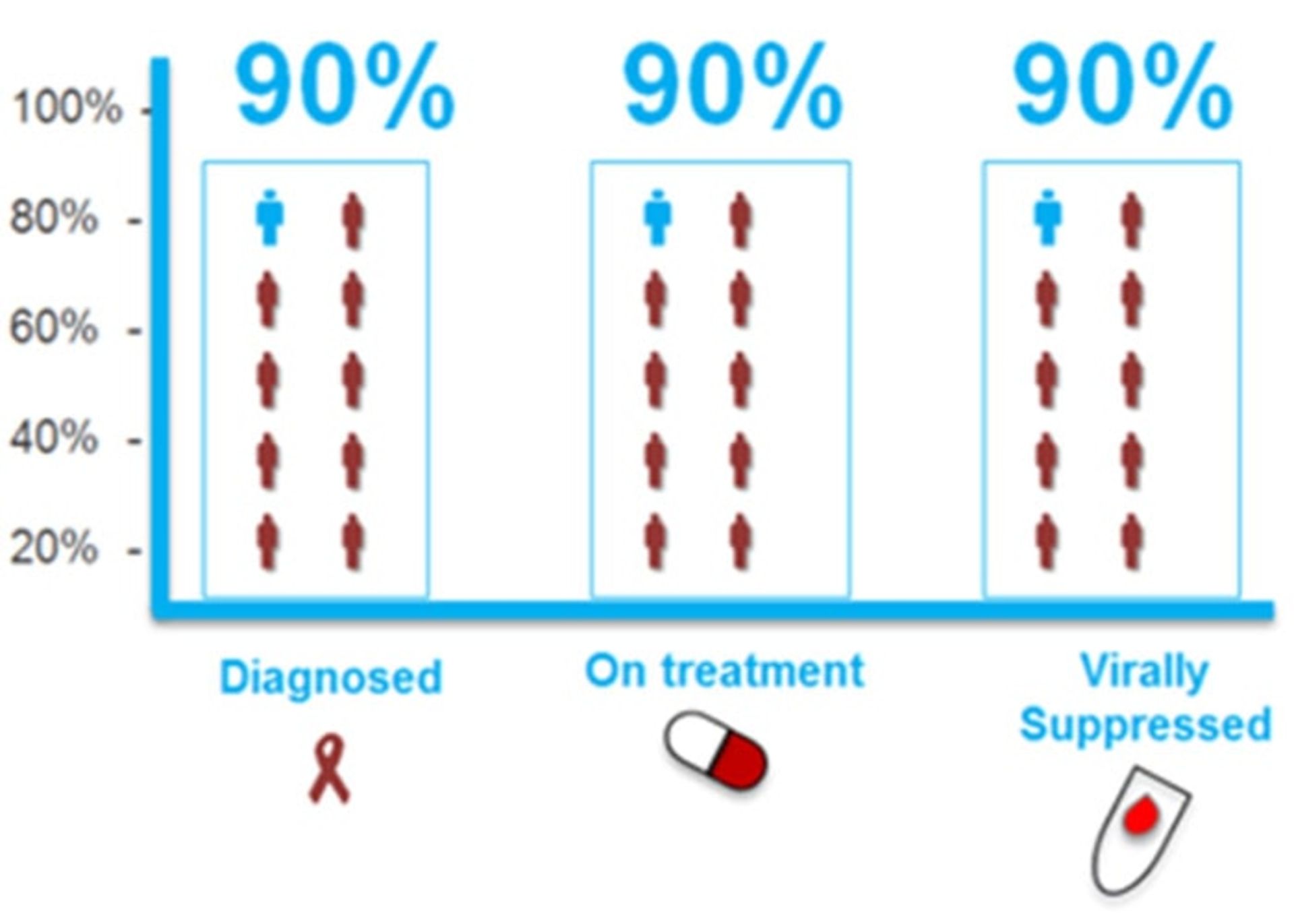
طرح جهاني ۹۰-۹۰-۹۰ هدف درماني بلند پروازانه شناسايي، درمان و سركوب بيماري در ۹۰ درصد مبتلايان، براي پايان بخشيدن به اپيدمي ايدز
وضعيت عفونت HIV و ايدز در ايران
در سال ۲۰۱۶، جمهوري اسلامي ايران داراي ۵ هزار مورد جديد عفونتHIV بود و ۴ هزار مرگ مربوط به ايدز اتفاق افتاد. در سال ۲۰۱۶ ، ۶۶ هزار فرد داراي HIV وجود داشتند كه از بين آنها ۱۴ درصد به درمان ضد رتروويروسي دسترسي داشتند (البته احتمالا آمار واقعي افراد داراي HIV خيلي بيشتر است). در بين زنان بارداري كه با HIV زندگي ميكردند، ۵۱ درصد براي جلوگيري از انتقال ويروس به فرزند تحت درمان بودند و از ميان افراد داراي HIV، حدود ۸ درصد داراي بار ويروسي سركوبشده بودند. در ايران اصليترين عوامل انتقال ايدز و انتقال اچ آي وي عبارتاند از :
- افراد تزريقكننده مواد با شيوع ۹/۳ درصد
- نيروي سادهان جنسي با شيوع ۲/۱ درصد
از سال ۲۰۱۰، ميزان عفونتهاي جديد HIV تا ۲۱ درصد افزايش يافتهاست و مرگومير ناشي از ايدز ۱۴ درصد كاهش پيدا كردهاست. استراتژي نخست كشور ايران در مقابله با اين بيماري، ايمني خون و اجراي برنامههايي براي افرادي كه دارو تزريق ميكنند، بودهاست كه اين تلاش بهطور موثري پيشرفت اپيدمي در اين گروه را متوقف كردهاست. پس از آن تمركز برنامهها روي ديگر جمعيتها و نيز حذف انتقال مادر به كودك بودهاست.
هم انديشي ها