چگونه ميتوانيم مانع از وقوع دنياگيري بعدي شويم؟
همانطور كه فاجعهي كوويد ۱۹ را مديريت ميكنيم، بايد بهخاطر داشته باشيم كه در جهاني با افزايش جمعيت، مهاجرت، تغييرات اقليمي و افزايش چشمگير سفرهاي جهاني، احتمالا چنين رويدادهايي با فراواني بيشتري رخ خواهند داد. ما بايد سطح منابع اجتماعي را كه آمادهايم صرف پيشگيري از دنياگيريهاي آينده كنيم، درانديشه متخصصين بگيريم و براي سرمايهگذاري در زمينهي مهار آنها، ارزشمندترين استراتژيها را شناسايي كنيم.
شيوع فاجعهبار بيماريهاي عفوني بارها در سرتاسر تاريخ رخ داده است. انتقال بيماريهاي عفوني از حيوانات به انسانها قابل توقف نيست اما شيوع را ميتوان متوقف كرد. بهترين راه براي پيشگيري از دنياگيريها استفاده از همان اصولي است كه از آن براي پيشگيري از وقوع آتشسوزيهاي فاجعهبار جنگلي استفاده ميكنيم: مطالعه تهاجمي براي يافتن آتشسوزيهاي بوتهاي كوچكتر و اطفاي سريع آنها.
ما اكنون بايد روي يك معماري نظارت يكپارچه كه با هدف شناسايي شيوعهاي جديد در مراحل اوليه طراحي شده است و بهكارگيري سريع پاسخهاي مهار بسيار هدفمند، سرمايهگذاري كنيم. درحالحاضر، امكانات ما بهخوبي درجهت دستيابي به اين اهداف سازماندهي نشده است. فناوريهاي تشخيصي مولكولي مدرن تنها آن دسته از عوامل عفوني را تشخيص ميدهند كه از قبل از وجود آنها خبر داريم.
عفونتهاي ايجادشده بهوسيلهي عوامل بيماريزاي جديد يا غيرمنتظره، تا زمان ظهور تعداد بسيار زيادي عفونت ناشناخته كه قابل چشمپوشي نباشد و موجب شود بيمارستانها نمونهها را به يك آزمايشگاه بهداشت عمومي داراي قابليتهاي پيشرفتهتر ارسال كنند، شناسايي نميشوند. حتي زمانيكه عوامل عفوني ناشناخته درنهايت شناسايي ميشوند، توسعه، اعتبارسنجي و توزيع آزمايشها براي عامل جديد فرايند بسيار زمانبري خواهد بود. تا آن زمان، احتمالا فرصت زماني مهار يك عفونت نوظهور ميگذرد.
اما يك استراتژي وجود دارد كه ميتواند با هزينهاي معقول طي يك سال اجرا شود. اين استراتژي جوامع را قادر خواهد ساخت كه شيوع بيماريهاي عفوني نوظهور را قبل از رسيدن به مرحلهي دنياگيري متوقف كنند. در اين مفهوم، نظارتبر سلامت عمومي در زمان واقعي، فناوري توالييابي نسل بعدي و ارتباط شبكهاي مدرن و رديابي تماس (افراد قرار گرفته در معرض فرد عفوني) با هم تركيب ميشوند.
امروزه، وقتي مراكز بهداشت عمومي پيشرفته در سرتاسر جهان نمونههاي باليني از شيوع يك بيماري ناشناخته را مورد مطالعه قرار ميدهند، يك تجزيهوتحليل متاژنومي انجام داده و نمونههاي بيمار را با پايگاه دادهي متشكلاز تواليهاي ژنومي هزاران عامل عفوني شناختهشده مورد مقايسه قرار ميدهند. اين روش ميتواند هم عوامل عفوني رايج و هم عوامل عفوني غيرمتانديشه متخصصينه را شناسايي كند، حتي اگر آن عامل بيماريزا هرگز پيش از آن ديده نشده باشد. اين نوع تجزيهوتحليل از نمونههاي كوويد ۱۹ نشان داد كه عامل مسبب، ويروسي شبيه نوعي ويروس كروناي خفاش است كه قبلا شناخته شده است. اما در معماري نظارتي جديدي كه در اينجا ارائه شده است، تجزيهوتحليل متاژنومي بيماراني كه نشانههاي باليني شديدي را نشان ميدهند، در آزمايشگاههاي بيمارستان همراهبا آزمايشهاي تشخيصي معمول اگرچه درحالحاضر متخصصد توالييابي متاژنوم براي تشخيص اوليه مزايا و معايبي دارد، معماري پيشنهادي ميتواند ابتدا به موازات تشخيصهاي سنتي بهعنوان يك سيستم نظارتي و سپس درصورت ضرورت بهعنوان يك ابزار تشخيصي اوليه به كار رود.
ازانديشه متخصصين استراتژيك، بخشهاي اورژانس بيمارستانهاي بزرگ شهري ارزشمندترين مكانها براي اجراي اوليهي اين معماري نظارتي هستند زيرا بخش نمايندهاي از كل جمعيت بيماران كه احتمالا براثر يك عفونت مربوط به بهداشت عمومي بيمار شدهاند، به اين مراكز مراجعه ميكنند.
با توجه به دادههاي اپيدميولوژيك ملي درمورد نرخ عفونت؛ مكاني كه افراد علامتدار بهدنبال دريافت مراقبتهاي بهداشتي هستند و دفعات سفارش آزمايشهاي تشخيصي، تعداد معدودي مكان نظارتي بهمنظور شناسايي شيوع يك عامل درحال ظهور مورد نياز خواهد بود. شبكهاي باحدود ۲۰۰ بيمارستان نظارتي كه در كلانشهرهاي كشور آمريكا با جمعيت يك ميليون يا بيشتر مستقر باشند، براي پوشش ۳۰ درصد مراجعات به بخشهاي اورژانس در كشور مورد نياز است.
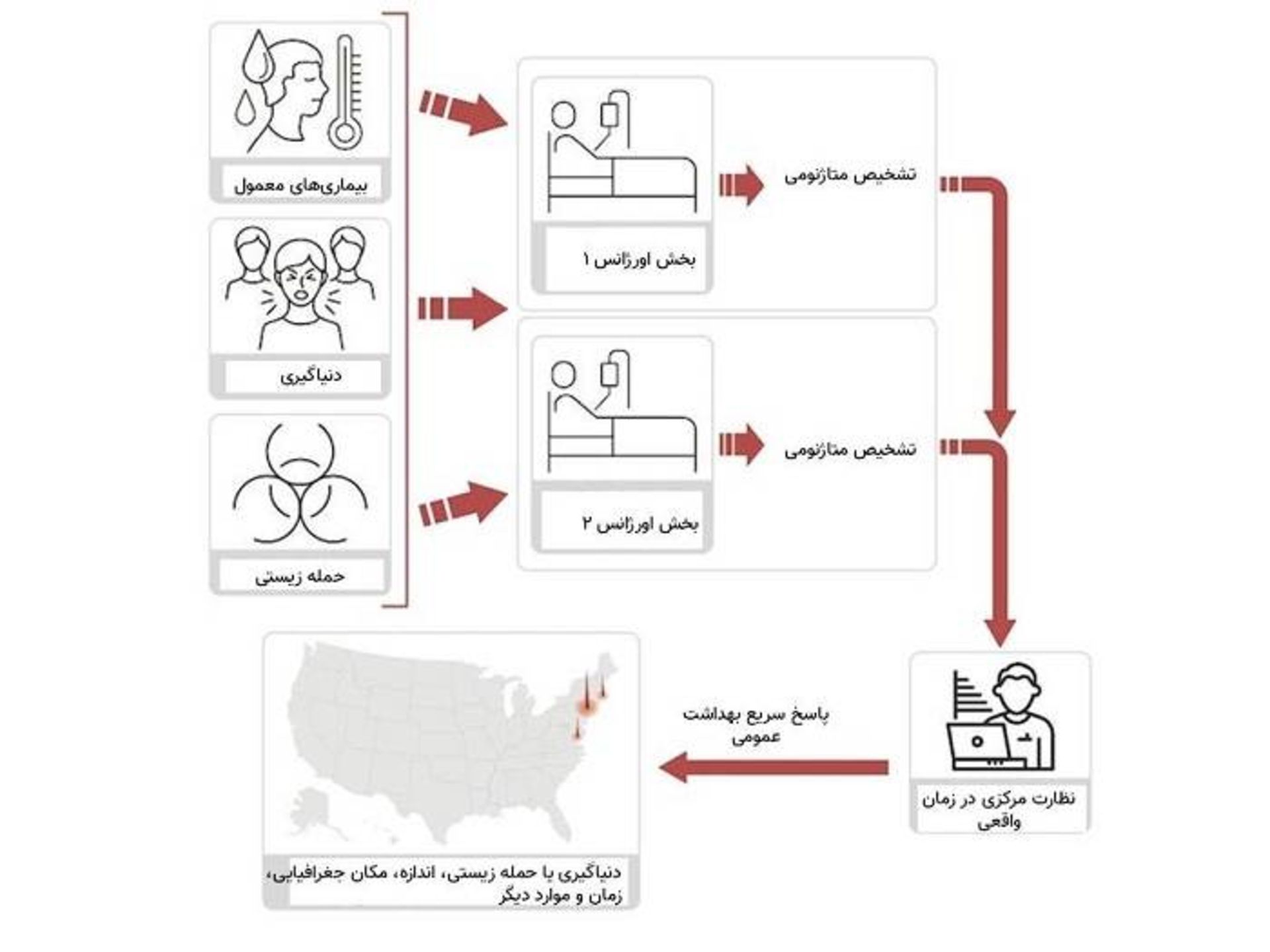
مدلهاي مونتكارلو نشان ميدهند كه اگر فقط هفت بيمار داراي نشانه در اين سيستم بهدنبال مراقبت بهداشتي برآيند، احتمال شناسايي يك بيماري عفوني درحال ظهور ۹۵ درصد است. با استفاده از توالييابي متاژنوم، عوامل مسبب جديد را ميتوان طي چند ساعت شناسايي كرد و شبكه فورا بيماراني را كه در مكانهاي متخلف ظاهر ميشوند، بهعنوان بخشي از يك رويداد به هم مرتبط ميكند و آگاهي موقعيتي از دامنه و مقياس اين رويداد مهيا ميكند.
يك مثال عملي منطقهي شهري واشينگتن است كه سكونگاه حدود ۶ ميليون نفر است. براساس آمارهاي مراقبتهاي بهداشتي ملي، تقريبا در ۰/۲۵ درصد از افرادي كه در كشور آمريكا روزانه بهدنبال خدمات درماني بوده، بيماري عفوني تشخيص داده ميشود. اگرچه تنها ۲۰ درصد از اين بيماران در بخش اورژانس بيمارستان بهدنبال دريافت مراقبت هستند، منطقي است كه انتظار داشته باشيم بيماران داراي وخيمترين وضعيت كه اول به مطب پزشك يا مراكز مراقبتهاي فوري مراجعه ميكنند، درنهايت به اورژانس فرستاده شوند.
آمارهاي بهداشتي نشان ميدهد كه در هر بخش اورژانس يك بيمارستان بزرگ، پزشكان آزمايشهاي آزمايشگاهي (تنفسي يا خوني) براي بيماري عفوني را درمورد حدود ۱۶ درصد از بيماران تشخيص داده شده با يك كد بيماري عفوني سفارش ميدهند. بنابراين، در مدل واشينگتن، از حدود ۹۰۰ بيماري كه در روز به بخش اورژانس داراي معماري نظارتي مراجعه ميكنند، حدود ۱۵۰ مورد براي بيماري عفوني مورد آزمايش قرار خواهند گرفت. اين تعداد آزمايش متاژنوم در روز، وقتي فقط در ۵ آزمايشگاه بيمارستان واشينگتن توزيع شده باشد، به آساني قابل مديريت است. پس از كشف شيوع جديد، مسئله اصلي براي مديريت آن توانايي پاسخ به چهار پرسش است:
- چند نفر آلوده هستند؟
- افراد آلوده در كجا قرار دارند؟
- آنها چه زماني دچار عفونت شدهاند؟
- اين بيماران با چه كساني در تماس بودهاند؟
توسعهي زيرساختهاي محاسباتي براي پاسخ دادن به اين سوالات ساده خواهد بود زيرا مبتنيبر فناوري و روشهاي آماري موجود است. اين روشها به ما اين امكان را ميدهد كه اندازهي شيوع را براساس تعداد بيماران مشاهدهشده برآورد كنيم. اگر اين اطلاعات با دادههاي جغرافيايي دقيق تلفنهاي همراه بيماران، تركيب شود، ميتوانيم نقشهاي از مكانهايي را كه بيماران در آن بودهاند، ايجاد كنيم و با افزوده شدن هر مورد جديد آن را در زمان واقعي بهروزرساني كنيم. همپوشاني مكانهاي بيماران در زمان برآوردشده عفونت ميتواند به شناسايي مكان و منبع كمك كند. اين دادهها همچنين ميتوانند به شناسايي افراد درمعرض خطر عفونت كمك كنند. بنابراين، درمقايسهبا سيستم كنوني، با استفاده از معماري نظارتي پيشنهادي تا چه حد زمان صرفهجويي ميشود؟
روشهايي كه ما درحالحاضر براي شناسايي افراد بيمار با يك عامل بهدشت عمومي يا نگراني امنيتي استفاده ميكنيم، مبتنيبر مدل «پزشك تيزبين» است. يعني ما براي شناسايي عفونتهاي مشكوك و ارسال نمونهها به آزمايشگاه بهداشت عمومي، به قضاوت باليني پزشكان تكيه ميكنيم. اشكال اينجا است كه از دست دادن يك رويداد غيرعادي بسيار آسان است زيرا نشانههاي بسياري از عفونتها بسيار شبيه هم هستند (به اصطلاح شبهآنفلوانزا فكر كنيد).
پاسخ متخصص كارشناسان به اين سؤال كه چقدر طول ميكشد تا يك عفونت جديد و بهطور بالقوه خطرناك، شناسايي شود، بسيار متغير بوده و داراي دامنهاي از چند روز تا چند هفته بوده است. توافق ثابتي وجود دارد كه پاسخ به عامل عفوني، مهارت و تجربهي پزشك و نزديكي و تخصص آزمايشگاه بهداشت عمومي بستگي دارد.
در يك مطالعهي منتشرشده براساس ظهور موارد واقعي از حملهي سال ۲۰۰۱ سياه زخم، تنها ۶ مورد از ۱۶۴ پزشك بيمارستانهاي غيرنظامي و نظامي كه موارد را مطالعه كردند، سياهزخم را بهعنوان يك احتمال گزارش كرده بودند. بنابراين عملكرد سيستم فعلي حتي ازسوي متخصص كارشناسان نيز چندان مورد قبول نيست.
اگرچه، بيشتر افراد معتقدند كه مگر اينكه عفونت در تعداد قابلتوجهي از افراد رخ دهد و منجر به مرگومير چشمگيري شود، ممكن است تشخيص اين رويداد نسبتبه «يك روز» كه بهوسيلهي معماري نظارتي پييشنهاد ميشود، زمان بيشتري ببرد. البته در يك سناريوي پيشرفت هندسي عفونت، روزهاي اوليه ازانديشه متخصصين مهار بيماري بالاترين اهميت را دارند.
استراتژي پيشنهادي دراينجا، براي اجرا و نگهداري نياز به علم جديد و هزينهي قابلملاحظهاي ندارد. هزينه سازماندهي و اجراي يك معماري نظارتي در ۲۰۰ بيمارستان شهري در آمريكا كمتر از ۱ ميليارد دلار هزينه داشته و ميتواند طي يك سال انجام شود. اين هزينه درمقايسهبا هزينهي فعلي فاجعهي كوويد ۱۹ ناچيز است.
فقط قانون CARES Act براي كشور بيش از ۲ تريليون دلار هزينه داشته است. اين همچنين درمقايسهبا هزينهي آمادگي براي رويدادهاي فاجعهبار ديگري مانند جنگ معمولي يا جنگ هستهاي بسيار ناچيز است. بهزودي فراخوانهاي زيادي براي سرمايهگذاري بيشتر در زيرساختهاي بهداشت عمومي وجود خواهد داشت. به استدلال متخصص كارشناسان، ما بايد ابتدا بايد تشخيص دهيم كه ساختار بهداشت عمومي قرن ۲۱ بايد به چه شكلي باشد و با استفاده از بهترين فناوريهاي موجود، آن را به بهترين نحو و در مقياسي مناسب بنا كنيم.
هم انديشي ها