واكسنهاي كوويد ۱۹ چگونه با اين سرعت و بدون راه ميانبر ساخته شدند؟
شش ماه پس از تزريق اولين واكسنهاي كوويد ۱۹ در آمريكا، سرعت واكسيناسيون كاهش پيدا كرده است. اين امر موجب شده است مقامات كاخ سفيد از هدف دستيابي به حداقل يك دوز براي ۷۰ درصد از جمعيت بزرگسالان آمريكا تا ۴ جولاي، قدري عقبنشيني كنند. هدف كنوني آنها واكسيناسيون ۷۰ درصد از افراد داراي سن ۲۷ سال و بالاتر است. حتي در اين صورت، طبق انديشه متخصصينسنجي اخير انجمن روانپزشكي آمريكا، بيش از ۱ نفر از هر ۵ آمريكايي ميگويند واكسن نخواهند زد. ازجمله علل اجتناب مردم از دريافت واكسن كوويد، نگراني از اين مسئله است كه واكسنها با سرعت بسيار بالايي توليد شدهاند: در حالت عادي، در پژوهشهاي دارويي، از مرحلهي ايده تا واقعيت، چند سال يا حتي چندين دهه طول ميكشد.
اولين واكسنهاي مبارزه با كوويد ۱۹ در مدت ۱۱ ماه توليد، آزمايش و براي استفادهي اضطراري تأييد شدند. سازندگان واكسن كه فوريت جهاني و دههها تجربه درزمينهي فناوري مورد استفاده براي ساخت واكسن محرك آنها بود، راهي براي كاهش جدول زماني پيدا كردند. آنچه كنار گذاشته شد، علم يا آزمايشهاي ايمني نبود، بلكه زماني بود كه در فرايند ساخت واكسن در حالت انتظار ميگذشت: انتظار براي نتايج و انتظار براي دريافت تأييد سازمانهاي ناظر.
با مقايسهي واكسنهاي جديد با داروهاي قبلي كه از همان فناوري تحت جدول زماني تحقيقاتي معمولتر استفاده كردهاند، ميتوان محاسبه كرد كه تقريبا چقدر زمان در فرايند ساخت واكسن صرفهجويي شده است: تقريبا چهار سال. در ادامه نحوهي رسيدن به اين مهم توضيح داده ميشود.
آشكار شدن اسرار ويروس كرونا
طراحي واكسنها خيلي زودتر از مرحلهي تزريق و با رمزگشايي دقيق تركيب ژنتيكي ويروس عامل كوويد ۱۹ يعني SARS-CoV-2 آغاز شد. الگوي ژنتيكي ويروس تا اول ژانويه ۲۰۲۰ دردسترس قرار گرفت و اولين واكسنهاي كه بايد آزمايش ميشدند، چند هفته بعد آماده بودند. اين درحالي است كه پژوهشگران كل ژنوم انسان را طي دورهي ۱۳ سالهاي كه از سال ۱۹۹۰ آغاز شد و در سال ۲۰۰۳ به پايان رسيد، رمزگشايي يا تعيين توالي كردند. امروزه، بهعلت پيشرفت در كامپيوترها، همين كار را ميتوان ظرف چند ساعت انجام داد.
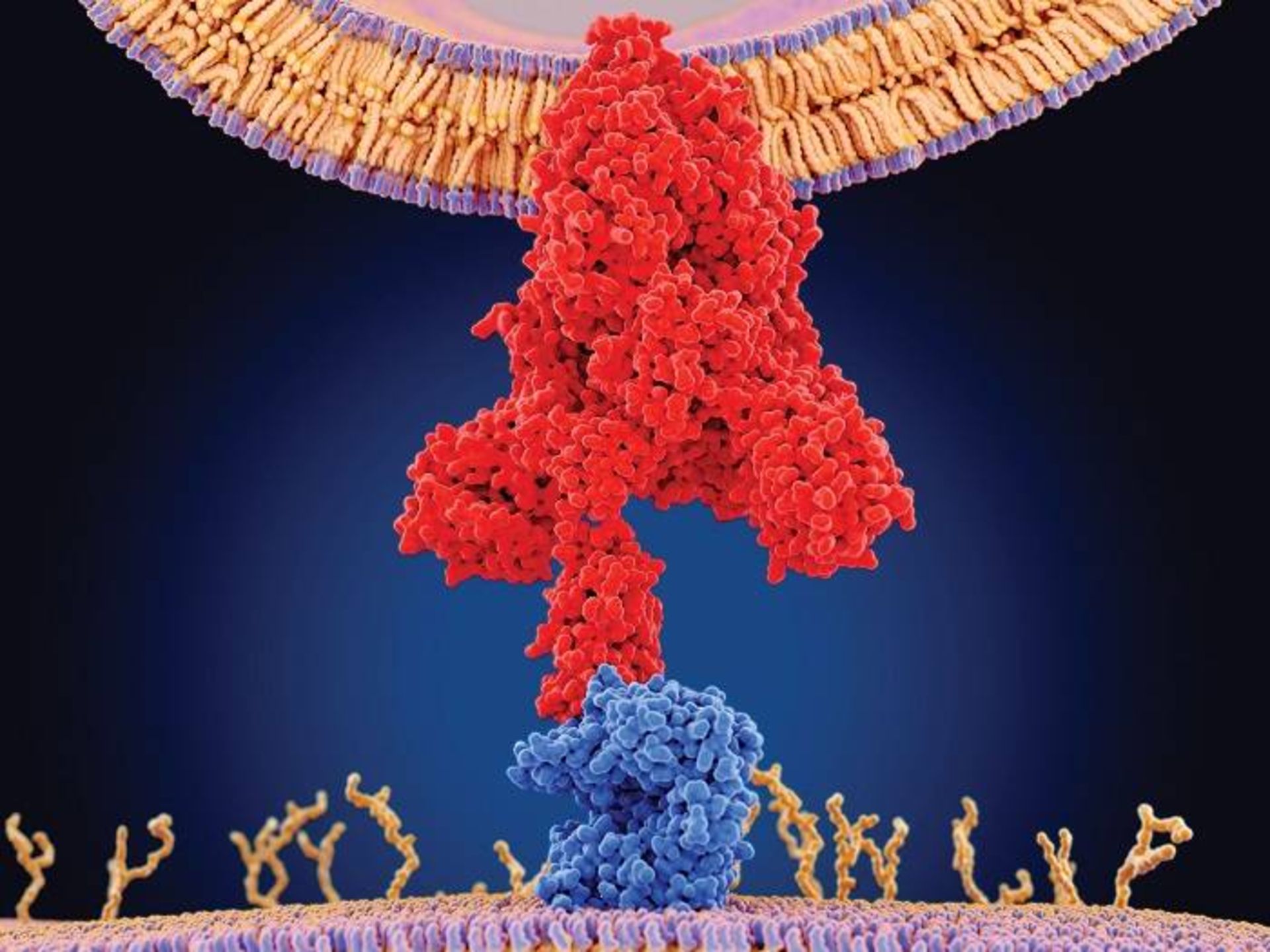
تصوير پروتئين اسپايك ويروس كرونا (قرمز) را نشان ميدهد كه به گيرنده ACE2 (آبي) روي سلول انساني متصل شده است. ويروس از اين گيرندهها براي ورود به سلولهاي انساني استفاده ميكند.
مسئله مهمتر اينكه، دانشمندان دستورالعملهاي ژنتيكي موردنياز براي ساخت پروتئينهاي اسپايك را كه ويروس از آن براي نفوذ به سلول استفاده ميكند، داشتند (جزء كليدي براي ساخت واكسنها). پروتئينهاي اسپايك كه از سطح ويروس بهصورت برجسته خارج شدهاند، هدف راحتي هستند كه سيستم ايمني ميتواند آنها را تشخيص دهد.
پژوهشگران بهعلت چندين دهه مطالعه روي ويروسهاي كرونا ازجمله دو ويروس كرونايي كه موجب بروز همهگيريهاي ديگري در انسان شده بودند (سارس و مرس)، ميدانستند كه بايد روي اين پروتئينها تمركز كنند. در نتيجهي اين مطالعات بهترين شكل از پروتئين براي استفاده در واكسن نيز مشخص شده بود.
پيدا كردن سيستم تحويل
در ادامه، دستورالعملهاي ساخت پروتئين اسپايك را ميتوان مستقيما به حملكنندههاي از پيشساختهاي منتقل كرد كه كد ژنتيكي را به سلولها ميرسانند تا موجب پاسخ ايمني شوند. تام دني، از مديران مؤسسه واكسنهاي انساني دوك در دورهام كاروليناي شمالي با اشاره به اينكه، اين الگوهاي ژنتيكي از قبل براي مبارزه با HIV ساخته شده بودند، ميگويد:
طي ۱۰ تا ۱۵ سال گذشته، تيمهاي بزرگي در سراسر جهان در تلاش براي درك اين موضوع بودهاند كه براي ساخت واكسن محافظي در برابر HIV چه چيزي لازم است. اين تلاشها به نبرد با دنياگيري كنوني كمك كرد.
دههها تلاش براي حمله به HIV، جزوه رايگانخانهاي از سلاحهاي بيخطر را ايجاد كرده است كه ميتوان از آن براي مبارزه با عوامل ويروسي جديد استفاده كرد. دني ميگويد: «خوششانس بوديم كه پلتفرمهاي از قبل ساختهشدهي ما براي ويروس كشندهي جديد به خوبي عمل كردند».
يكي از الگوها، رشتهاي فاقد عملكرد و ناقص از mRNA ويروسي را مستقيما به سلولهاي بدن ميرساند و دستورالعملهاي ساخت نسخههايي از پروتئيني را به سلولها تحويل ميدهد كه سيستم ايمني آن را بهعنوان عامل خارجي شناسايي ميكند. اين همان چيزي است كه در واكسنهاي كوويد فايزر/ بيوانتك و مدرنا به كار رفته است.
مولكول mRNA كه حاوي دستورالعمل ساخت پروتئينهاي اسپايك ويروس كرونا است، درون حبابهاي كوچكي از چربي بستهبندي ميشود كه نانوذرات ليپيدي ناميده ميشوند. اين حبابهاي كوچك چربي دههها است كه وجود دارند و بهطور ايمن براي دهها داروي ديگر استفاده شدهاند كه برخي تأييدشده و برخي هنوز در مرحلهي ساخت قرار دارند. بنابراين، تمام چيزي كه براي هدف قرار دادن SARS-CoV-2 بايد تغيير ميكرد، دستورالعملهاي درون آن بود.
ويكي استرانگ، مدير بخش مديريت محصول شركت Precision NanoSystems در ونكوور كه تجهيزات و اجزاي موردنياز براي ساخت نانوذرات ليپيدي را ميسازد، دربارهي اهميت حبابهاي چربي توضيح ميدهد: اگر mRNA بهتنهايي و جدا از حباب چربي تزريق شود، سريعا تجزيه ميشود و به قطعات زيستي بيضرري تبديل ميشود كه بدن آنها را بازيافت خواهد كرد.
بهرهمندي از تحقيقات گذشته
دو روش درماني كليدي (كه يكي هنوز درحال توسعه و ديگري تأييدشده است) راه را براي سازندگان واكسن كوويد ۱۹ هموار كرد تا كار خود را با الگوهاي مبتنيبر RNA با سرعت پيش ببرند.
مورد اول واكسني است كه بهوسيلهي شركت مستقر در آلمان كيوروك ساخته شده است و اولين واكسن مبتني بر mRNA است كه به كارآزماييهاي انساني رسيد. اين واكسن ويروس هاري را مورد هدف قرار ميدهد و از سال ۲۰۱۳ به داوطلبان انساني تزريق شده است. چند دهه قبلتر، در سال ۱۹۷۱، پژوهشگران اولين نمونههاي اين واكسن را ساختند كه گمان ميكردند بيخطر است و آن را روي خود آزمايش كردند.
اولين نسخه از واكسن هاري مبتنيبر mRNA موجب پاسخ ايمني ضعيفي شد، اما بيخطر بودن فناوري را نشان داد. نسخهي جديدتر اين نوع واكسن هاري نتايج اميدواركنندهاي را در كارآزماييهاي باليني نشان داده است (كيوروك همچنين درحال ساخت واكسن كوويد ۱۹ مبتنيبر mRNA است اگرچه نتايج اوليه نااميدكننده بوده است).
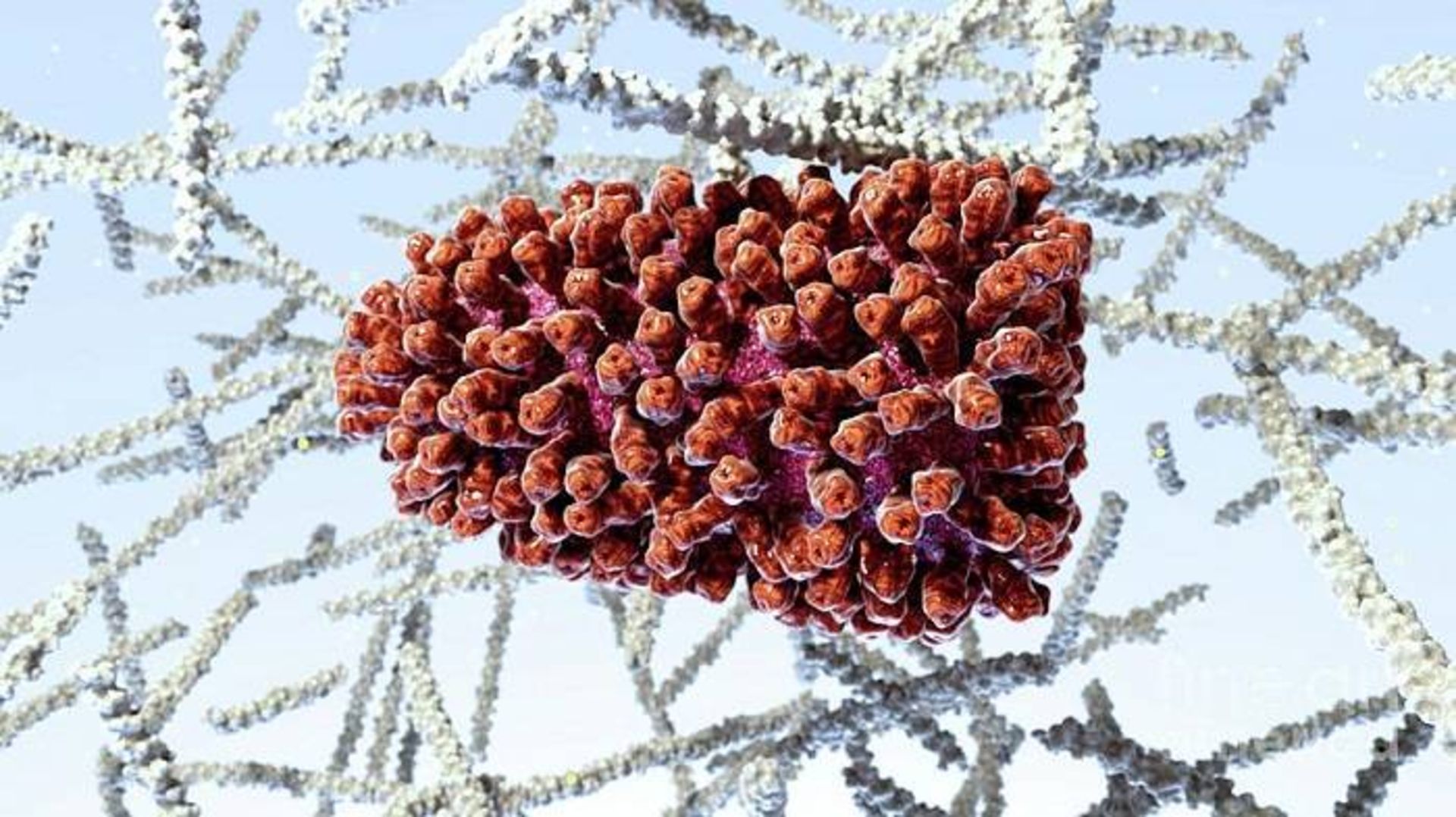
ويروس هاري كه در تصوير نشان داده شده است، اولين ويروسي بود كه با واكسن مبتنيبر mRNA مورد هدف قرار گرفت
درمان ديگر پاتيسيران است كه داروي مبتنيبر RNA براي درمان بيماري ارثي نادر اما غالبا كشندهاي است كه در آن پروتئينهاي آميلوئيد در اعصاب و برخي ارگانها جمع ميشود. اين دارو از همان طراحي مبتنيبر نانوذرات ليپيدي استفاده ميكند كه در واكسنهاي مبتنيبر mRNA كوويد ۱۹ استفاده ميشود، فقط محمولهاي كه حمل ميكند، متفاوت است.
ساشا تاكمن، متخصص خونشناسي و سرطانشناسي در دانشگاه كاروليناي شمالي كه روي كارآزماييهاي مرحلهي سوم پاتيسيران نظارت داشته است، ميگويد سالها اطلاعات حاصل از نظارت بر بيماراني كه اين قطعات RNA محصور در نانوذرات ليپيدي به آنها تزريق شده بود، بيخطر بودن آنها را نشان ميدهد. خطر بروز عوارض جانبي در بيماراني كه يك دوز از داروي پاتيسيران را دريافت كرده بودند، نسبتبه كساني كه دارونما را دريافت كرده بودند، كمتر بود. تاكمن ميگويد وقتي صحبت از پيامدهاي منفي و بلندمدت حاصل از RNA و نانوذرات ليپيدي ميشود، ازانديشه متخصصين ايمني هيچ مورد اضافهاي را شاهد نبودهايم كه نشان دهد دليلي براي نگراني وجود دارد.
شش سال پس از آغاز آزمايش اولين تزريقها، سازمان غذا و دارو پاتيسيران را با سرعتي كمي بيشتر از سرعت استاندارد تأييد درمانهاي جديد، تأييد كرد. بنابراين، اين دارو، مورد خوبي است كه با استفاده از آن نشان دهيم واكسنهاي كوويد ۱۹ از كدام مراحل به سرعت گذشتند.
جذب داوطلبان
پس از ظهور اولين سرنگهاي واكسن كوويد ۱۹ بالقوه از آزمايشگاههاي mRNA، چندين سال از زمانبندي با حذف زمان طولاني انتظاري كه در بيشتر آزمايشهاي انساني وجود دارد، از جدول زماني حذف شد.
در شرايط اضطراري دنياگيري، تقريبا نيم ميليون نفر فقط در آمريكا طي چند ماه و حتي پيش از اعلام خبر موفق بودن واكسنها، آمادهي دريافت واكسن شدند. براي مثال، جذب و ثبتنام بيش از ۴۳ هزار داوطلب براي مراحل نهايي آزمايش واكسن فايزر كمتر از ۱۶ هفته طول كشيد. وقتي به كارگيري داوطلبان براي كارآزماييهاي باليني واكسن mRNA هاري در سال ۲۰۱۳ آغاز شد، ثبتنام ۱۰۱ شركتكننده ۸۱۳ روز طول كشيد. برايناساس، فقط در مرحلهي جذب داوطلبان، حدود ۷۳۰ روز يا تقريبا دو سال صرفهجويي شد.

اواخر سال گذشته، فايزر و مدرنا درحال توليد دوزهاي واكسن، پيش از دريافت مجوز بودند. در اينجا، كاركنان فايزر درست دو روز پس از دريافت مجوز استفاده اضطراري سازمان غذا و دارو، براي ارسال دوزهاي واكسن به خارج از كارخانه فايزر آماده ميشوند.
سرعت بالاي دستيابي به نتايج
عامل ديگري كه در تسريع فرايند آزمايش و تأييد واكسن كوويد ۱۹ نقش داشت، سرعت انتشار ويروس بود.
دانشمندان زماني محاسبهي كارآيي واكسن را آغاز ميكنند كه تعداد كافي از افراد در گروهي كه بهجاي واكسن، دارونما را دريافت كردهاند، بهطور طبيعي عفوني شوند. اگر شيوع كاهش پيدا كند، رسيدن به اين آستانه بيشتر طول ميكشد. اين وضعيت در شرايطي كه سرعت انتشار ويروس بهطور طبيعي كم باشد (مثلا ويروسي مانند HIV، هرپس يا پاپيلوماي انساني كه عمدتا ازطريق رابطهي جنسي منتقل ميشوند) نيز وجود دارد. درمقابل، فقط صحبت كردن يا نفس كشيدن ميتواند موجب انتشار SARS-CoV-2 شود و همه اين كارها را انجام ميدهند.
مقايسهي تقريبي كارآزماييهاي واكسن كوويد ۱۹ با كارآزماييهاي واكسن HPV (ويروس پاپيلوماي انساني) سرنخهايي را دراينباره ارائه ميدهد كه بهعلت سرعت انتشار بالاي ويروس جديد، چند روز از جدول زماني حذف شده است.
كارآزماييهاي HPV براي رسيدن به نقطهاي كه در آن كارآيي واكسن را ميشد حساب كرد، يعني وقتي نرخ عفونت در گروه دارونما به ۳/۸ درصد رسيد، حدود ۵۲۹ روز يا ۱/۴ سال طول كشيد. درمقابل، در كارآزمايي مرحلهي دوم/سوم واكسن ويروس كروناي شركت فايزر، نتايج اوليهي كارآيي براي اولين دوز از اين واكسن دو دوزي، فقط طي ۱۰۵ روز به دست آمد. در اين زمان، نرخ عفونت در گروه دارونما به حدود ۲/۴ درصد رسيده بود. به اين ترتيب، محاسبهي كارآيي واكسن فايزر ۴۲۴ روز سريعتر از واكسن HPV صورت گرفت. علت آن بود كه فقط چند ماه از دنياگيري ميگذشت و SARS-CoV-2 روزانه صدها هزار نفر را در سطح جهان آلوده ميكرد.
تسريع در روند مطالعه واكسنهاي كوويد ۱۹
همچنين در زمان موردنياز براي مطالعه سازمان غذا و دارو نيز صرفهجويي شد. بهطور معمول، مطالعه داروي جديد توسط سازمان غذا و دارو ۱۰ ماه طول ميكشد. اگرچه با افزايش تلفات جاني كوويد ۱۹، اين سازمان مطالعه واكسنهاي ويروس كرونا را در اولويت قرار داد.
واكسن فايزر طي ۲۱ روز پس از ارسال دادهها به سازمان غذا و دارو مورد مطالعه قرار گرفت و مجوز استفادهي اضطراري را دريافت كرد. اين زمان براي واكسن مدرنا ۱۹ روز طول كشيد. درمقايسهبا زمان انتظار ۱۰ ماهه، چيزي حدود ۲۸۳ روز ديگر صرفهجويي شد.
به اين ترتيب، درمجموع، ۱۴۳۷ روز يا ۳/۹ سال از جدول زماني معمول براي ساخت و تأييد واكسن جديد كم ميشود. اين زمان صرفهجوييشده را به ۱۱ ماه زماني كه طول كشيد اولين واكسن كوويد ۱۹ آماده شود، اضافه كنيد و به حدود ۵ سال ميرسيد كه نزديك شش سالي است كه آزمايش و تأييد پاتيسيران زمان برد.
عامل مهم ديگر در افزايش سرعت توليد واكسن اين بود كه برخي شركتهاي دارويي با تكيه بر قراردادهاي بزرگ و بودجهاي كه دولت در اختيار آنها قرار داده بود، با اميد به كارآيي واكسنها، حين انجام كارآزماييهاي باليني درحال توليد دوزهايي از واكسن بودند. در اين شرايط، شركتها به محض دريافت مجوز، آماده بودند تا واكسن خود را بلافاصله ارسال كنند.
بهطور خلاصه ميتوان گفت تجربهي حاصل از دهها سال پژوهش به همراه ويروسي با سرعت انتشار بالا، رغبت مردم به كمك و حذف زمان انتظار، به ساخت سريع واكسنهاي كوويد ۱۹ منجر شد. استنلي پلوتكين، استاد بازنشستهي پزشكي اطفال در دانشگاه پنسيلوانيا كه به خاطر تلاشهايي كه درزمينهي ساخت واكسن سرخجه انجام داده است، معروف است، ميگويد از هيچيك از مراحل آزمايش بيخطر بودن واكسن كوويد صرفانديشه متخصصين نشد. او ميگويد ساخت سريع واكسنهاي كوويد ۱۹ تحول بزرگي در نحوهي ساخت واكسنها است و اين واكسنها نشان ميدهد كه دانشمندان هنگام رهايي از بند انتظار، به چه موفقيتهايي ميتوانند دست پيدا كنند.
هم انديشي ها