سرطان خون و هر آنچه بايد درمورد آن بدانيم

بيماريهاي سرطان خون (blood cancers) روي توليد و عملكرد سلولهاي خوني تأثير ميگذارند. بيشتر اين سرطانها در مغز استخوان يعني همان جايي كه خون توليد ميشود، آغاز ميشوند. سلولهاي بنيادي موجود در مغز استخوان بالغ شده و به سه نوع سلول خوني يعني سلولهاي قرمز، سلولهاي سفيد و پلاكتها تمايز مييابند. در بيشتر انواع سرطانهاي خون، فرايند طبيعي توسعهي سلولهاي خوني در اثر رشد خارج از كنترل يك نوع غيرطبيعي از سلولهاي خوني دچار اختلال ميشود. اين سلولهاي خوني غيرطبيعي يا سلولهاي سرطاني مانع از اين ميشوند كه خون بتواند بسياري از وظايف خود مانند مبارزه با عفونتها يا پيشگيري از خونريزيهاي شديد را انجام دهد.
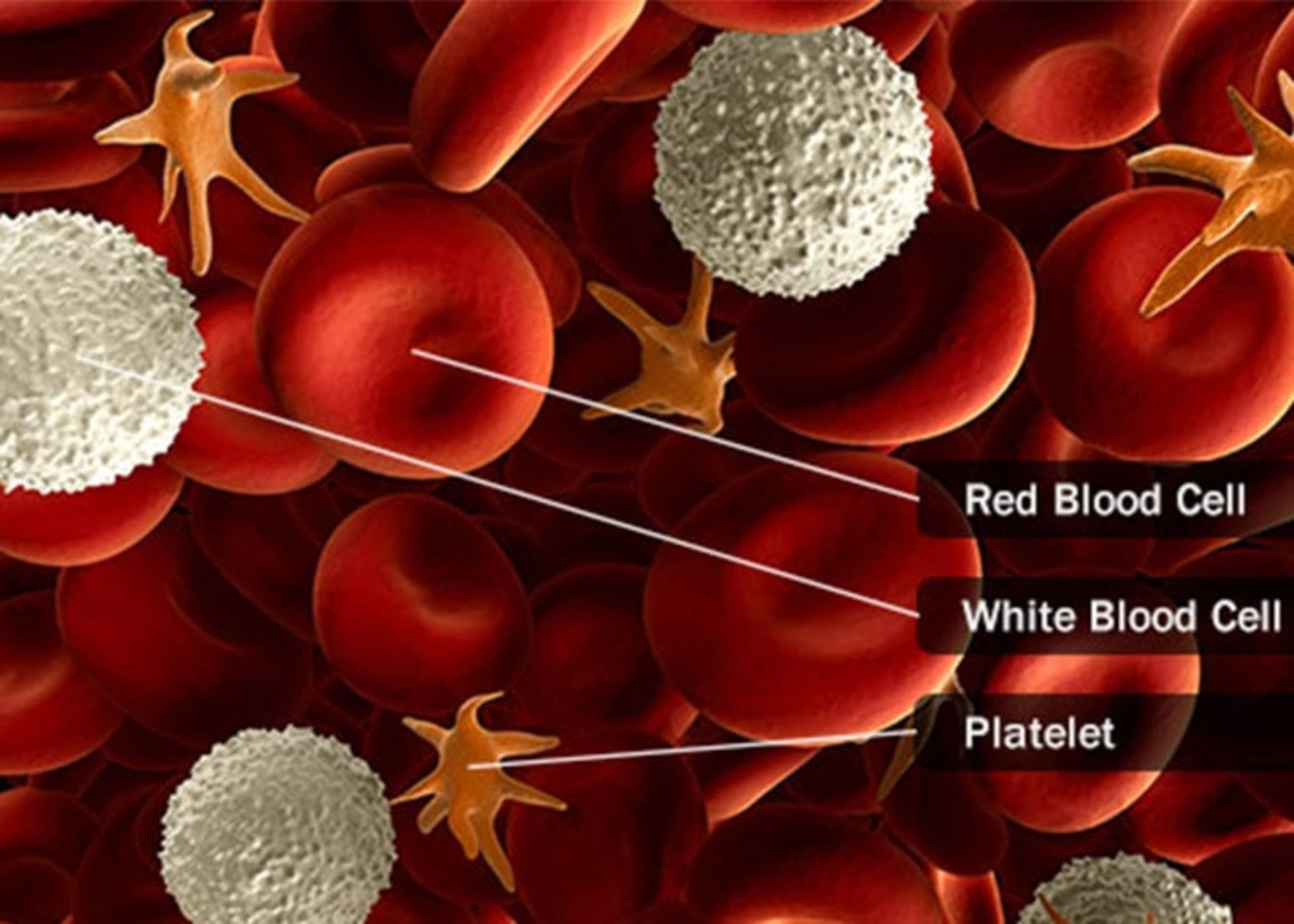
انواع سرطان خون
لنفوم (Lymphoma)
لنفوم، سرطان سيستم لنفاوي است. بدن از سلولهايي ساخته شده است كه وقتي آسيب ميبينند يا پير ميشوند، بايد جايگزين شوند. اين امر با تقسيم سلولي اتفاق ميافتد. بهطور معمول تقسيم سلولي به دقت كنترل ميشود اما گاهي اوقات اين فرايند از كنترل خارج ميشود. در اين حالت ممكن است سلولهاي بسيار زيادي توليد شوند و سرطاني همچون لنفوم بروز كند. در وضعيت لنفوم، نوعي از سلولهاي خوني كه لنفوسيتها ناميده ميشوند به حالت غيرطبيعي در ميآيند. در اين حالت اين سلولها، سلولهاي لنفوم ناميده ميشوند. معمولا سيستم ايمني بدن سلولهاي غيرطبيعي را از بين ميبرد اما سلولهاي لنفوم اغلب قادرند كه از سيستم ايمني بگريزند. اين بدان معنا است كه آنها ميتوانند تقسيم شوند و به صورت كنترلنشده، رشد كنند. با گذشت زمان تعداد اين سلولها آنقدر زياد ميشود كه ميتواند يك غده تشكيل شود. معمولترين محل اين اتفاق گرههاي لنفاوي است اما لنفوم در بخشهاي ديگر بدن نيز ميتواند رشدنش را آغاز كند. لنفوسيتها به سرتاسر بدن سفر ميكنند و لنفوم ميتواند از جايي كه براي نخستين بار آغاز شده به جاهاي ديگر بدن برود. لنفوم ميتواند از طريق سيستم لنفاوي از يك گرهي لنفاوي به گرههاي ديگر برود. سلولهاي لنفوم همچنين ميتوانند وارد جريان خون شده و از طريق جريان خون به بخشهايي نظير مغز استخوان، كبد يا ريهها بروند. پس از آن ممكن است اين سلولها به تكثير خود ادامه دهند و باعث آلودگي يك منطقهي جديد شوند.
انواع مختلفي از لنفوم وجود دارد. نحوهي گسترش و درمان انواع مختلف لنفوم با هم تفاوت دارد. دو نوع اصلي لنفوم عبارتاند از لنفوم هاجكين و لنفوم غيرهاجكين. پزشك از طريق جمعآوري مقداري از سلولهاي لنفوم و مطالعه آنها زير يك ميكروسكوپ ميتواند نوع لنفوم را تشخيص دهد.
سيستم لنفاوي
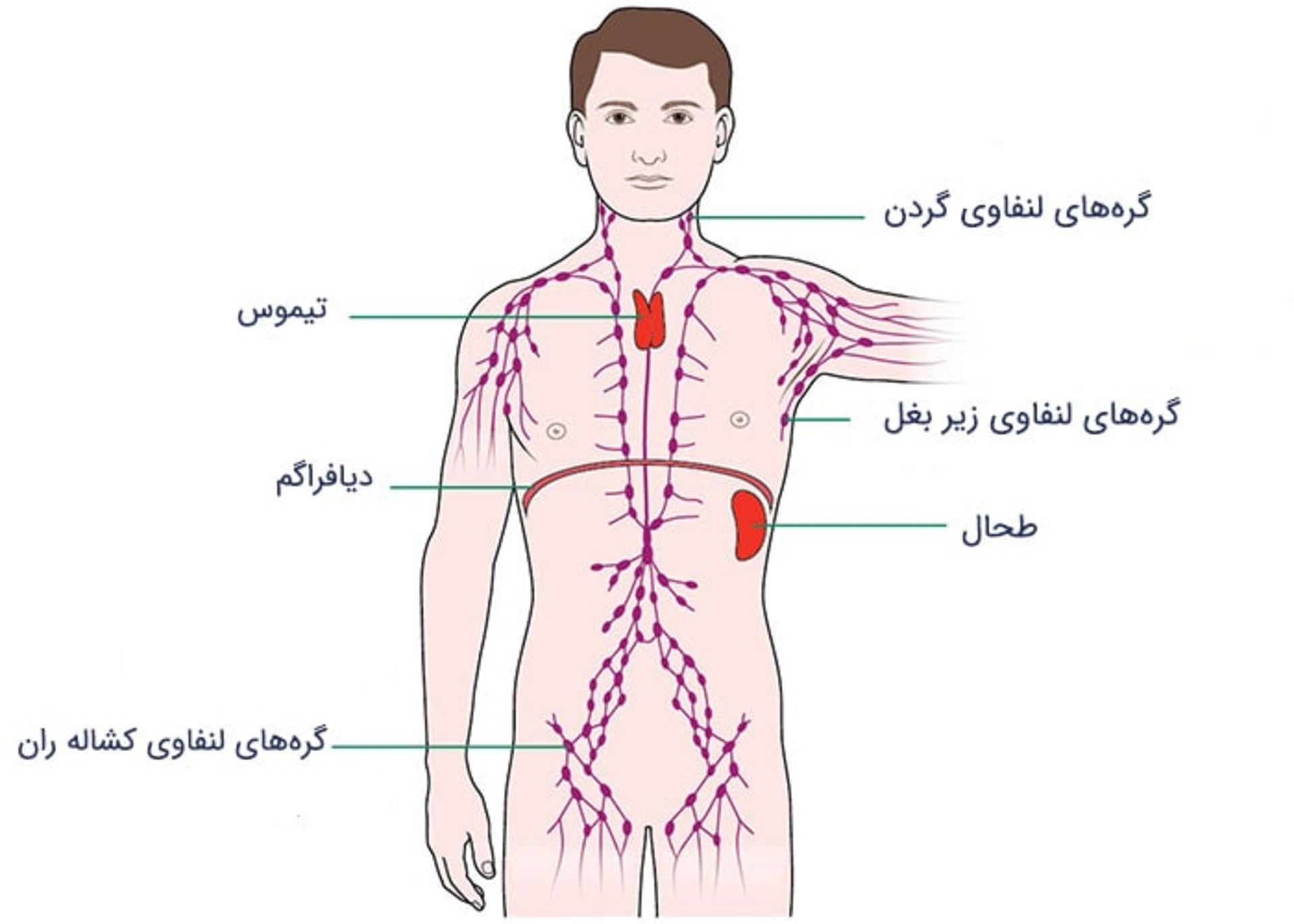
سيستم لنفاوي بخشي از سيستم ايمني است كه از فرد در برابر عفونت و بيماري محافظت ميكند. سيستم لنفاوي همچنين مايعات را از بافتهاي بدن به خون بر ميگرداند. سيستم لنفاوي شامل عروق لنفاوي، گرههاي لنفاوي، لنفوسيتها، بافتها و اندامهاي لنفاوي است. عروق لنفاوي، لولههاي باريكي هستند كه شبكهاي را درون بدن تشكيل ميدهند. مايعي به نام لنف از رگها و گرهها عبور ميكند و سرانجام به جريان خون باز ميگردد. در اطراف اين شبكه، مجموعهاي از گرههاي لنفاوي وجود دارد. وقتي مايع لنف از اين گرهها عبور ميكند، آنها اجرام (باكتريها و ويروسها) آن را فيلتر ميكنند. گرههاي لنفاوي حاوي نوعي از سلولهاي سفيد خوني به نام لنفوسيتها هستند كه با عفونت مبارزه ميكنند. گرههاي لنفاوي اغلب وقتي در حال مبارزه با عفونت هستند، دچار تورم ميشوند. يكي از اندامهاي لنفاوي تيموس است كه در فرايند بالغ شدن انواعي از لنفوسيتها نقش دارد. ديگر اندامهاي لنفاوي شامل طحال و لوزهها هستند كه هر دو در مبارزه و فيلتر كردن اجرام بيماريزا نقش دارند. بخشهاي ديگري از بافتهاي لنفاوي نيز وجود دارند كه در آنها لنفوسيتها و ديگر سلولهاي مبارزه كننده در برابر عفونت، تجمع پيدا ميكنند. اين مناطق بيشتر در محلهايي ديده ميشوند كه بيماريها و اجرام بيماريزا احتمال بيشتري دارد كه از آن مسير وارد بدن شوند؛ براي مثال در لايهي پوششي روده، ريهها و بيني. سيستم لنفاوي بدن در شكل زير نشان داده شده است.
لنفوم هاجكين (Hodgkin's lymphoma)
در حدود ۲۰ درصد كل موارد تشخيص داده شدهي لنفوم، از نوع لنفوم هاجكين هستند. اين بيماري ميتواند در هر سني فرد را درگير كند اگرچه بيشتر در ميان افراد ۲۰ تا ۳۴ سال يا بالاتر از ۷۰ سال رايج است. لنفوم هاجكين ميتواند تقريبا در هر قسمتي از بدن آغاز شود اما معمولا آغاز آن از گرههاي لنفاوي است. گرههاي لنفاوي گردن معمولترين قسمت در اين زمينه هستند. اغلب چندين بخش از گرههاي لنفاوي در سرتاسر بدن درگير ميشوند. گاهي اوقات اندامهايي مانند طحال، مغز استخوان يا كبد نيز درگير اين بيماري ميشوند.
انواع لنفوم هاجكين
سازمان جهاني بهداشت لنفوم هاجكين را به ۵ نوع تقسيم ميكند كه به چهار مورد لنفوم هاجكين كلاسيك و يه يك مورد لنفوم هاجكين غيركلاسيك اطلاق ميشود. اين گروهبنديها بر اساس آن چيزي كه زير ميكروسكوپ ديده ميشود، است. پزشك با مطالعه سلولهاي لنفوم زير ميكروسكوپ ميتواند نوع آن را تشخيص دهد. چهار نوع كلاسيك از اين نوع لنفوم عبارتاند از: ندولار اسكلروزيس (Nodular sclerosing)، لنفوم سلولهاي مختلط (Mixed cellularity)، لنفوم تهي از لنفوسيتها (Lymphocyte-depleted)، لنفوم غني از لنفوسيتها (Lymphocyte-rich). شيوهي درمان لنفومهاي هاجكين كلاسيك يكسان است.
لنفوم هاجكين غير كلاسيك (NLPHL): اين بيماري نوعي كمياب از لنفوم هاجكين است. نحوهي پيشروي و درمان اين نوع لنفوم با لنفوم هاجكين كلاسيك متفاوت است. به ندرت NLPHL ممكن است به نوعي از لنفوم غيرهاجكين (NHL) تغيير يابد. اگر اين وضعيت اتفاق بيفتد، درمان آن بر اساس روش درمان لنفوم غيرهاجكين خواهد بود.
تجمع سلولهاي لنفوم
علايم و نشانههاي لنفوم هاجكين
معمولترين نشانهي لنفوم هاجكين، وجود يك غده در محلي است كه گره لنفاوي متورم شده است. اين اشكال معمولا در ناحيهي گردن، زير بغل يا كشاله ران اتفاق ميافتد اما ديگر مناطق گرههاي لنفاوي نيز ممكن است تحتتأثير قرار بگيرند و نشانههايي در آنها بروز كند. غده معمولا دردناك نيست اما برخي افراد ممكن است احساس كنند كه آن ناحيه تير ميكشد. ساير نشانهها شامل اين موارد هستند: تعريق شديد بهويژه هنگام شب، درجه حرارت بالاي بدن، كاهش وزن بدون علت، خستگي، سرفه و سختي تنفس، وجود خارش مداوم در سرتاسر بدن. برخي افراد هيچكدام از اين نشانهها را نداشته و وقتي براي ديگر بيماريها روي آنها آزمايش انجام ميشود، بيماري آنها تشخيص داده ميشود. به ندرت افراد مبتلا به لنفوم هاجكين با مصرف الكل در گرههاي لنفاوي آلودهي خود احساس درد ميكنند.
درمان لنفوم هاجكين
درمان اصلي لنفوم هاجكين شيميدرماني و اشعهدرماني است. برخي از بيماران تنها به يكي از اين دو روش درمان نياز دارند در حاليكه ديگر بيماران ممكن است به هر دو روش درمان نياز داشته باشند. درمان به عوامل زير بستگي دارد:
- نوع لنفوم هاجكيني كه فرد به آن مبتلا است
- مرحلهي بيماري
- سن و وضعيت سلامت عمومي فرد
- بخشهايي از بدن كه آلوده شدهاند
- نتايج آزمايشهاي خوني بيمار
اگر فردي مبتلا به لنفوم هاجكين غيركلاسيك باشد، ممكن است به درمان نيازي نداشته باشد. در عوض بايد مراجعه مكرر به پزشك و آزمايشهاي منظمي داشته باشد تا بيماري او تحت نظارت باشد. بيماري NLPHL ممكن است با استفاده از دارويي مانند ريتوكسيماب (rituximab) نيز مورد درمان قرار گيرد. گاها NHPLH ميتواند به حالت بيماري لنفوم غيرهاجكين درآيد. اگر اين حالت اتفاق بيفتد، روش درمان نظير بيماري لنفوم غيرهاجكين خواهد بود. اگر بيماري لنفوم برگردد يا هنوز علايمي از آن بعد از درمان وجود داشتهباشد، بيمار ممكن است نياز به درمان بيشتري داشته باشد.
لنفوم غيرهاجكين (Non-Hodgkin lymphoma)
لنفوم غيرهاجكين سرطاني غير متداول است كه در سيستم لنفاوي اتفاق ميافتد. در لنفوم غيرهاجكين لنفوسيتهاي درگير شده به شيوهاي غيرطبيعي شروع به تكثير كرده و در بخشهاي خاصي از سيستم لنفاوي مانند گرههاي لنفاوي تجمع پيدا ميكنند. اين گرههاي آلودهشده، خاصيت مبارزه در برابر عفونت را از دست ميدهند و بدن در برابر عفونت آسيبپذير ميشود. معمول ترين نشانهي لنفوم غيرهاجكين، تورم بدون درد گرههاي لنفاوي بهويژه در ناحيهي گردن، زير بغل و كشالهي ران است. لنفوم غيرهاجكين ميتواند در هر سني اتفاق بيفتد ولي احتمال آن با افزايش سن بيشتر ميشود. بيشترين موارد اين بيماري در افراد بالاي ۶۵ سال تشخيص داده شدهاند. شيوع اين بيماري در مردان نسبت به زنان اندكي بيشتر است. علت دقيق لنفوم غيرهاجكين مشخص نيست. اگرچه در صورت وجود شرايطي احتمال ابتلا به آن بيشتر ميشود:
- داشتن سيستم ايمني ضعيف
- استفاده از داروهاي سركوب كننده سيستم ايمني
- سابقهي قرار گرفتن در معرض ويروس اپشتن بار عامل تب غدهاي (مونونوكلئوز عفوني)
تنها راه تشخيص لنفوم غيرهاجكين، انجام يك بيوپسي است كه طي آن نمونهاي از بافت گره لنفاوي آلودهشده، برداشته و در آزمايشگاه مورد مطالعه قرار ميگيرد.
انواع مختلفي از لنفوم غيرهاجكين وجود دارد اما به صورت كلي در يكي از اين دو گروه جاي ميگيرند:
- لنفوم غيرهاجكين تهاجمي كه در آن سرطان به سرعت رشد ميكند
- لنفوم غيرهاجكين كند رشد كه در آن سرطان به آهستگي پيشرفت ميكند و فرد مبتلا براي سالها هيچ نشانهاي ندارد
درمانهاي عمدهي لنفوم غيرهاجكين عبارتاند از شيميدرماني، پرتودرماني و نوعي از درمان هدفمند كه درمان آنتيبادي منوكلونال ناميده ميشود. بهطور كلي بيشتر موارد لنفوم غيرهاجكين قابل درمان در انديشه متخصصين گرفته ميشوند اگرچه خطر اشكالات طولاني مدت پس از درمان نيز وجود دارد از جمله احتمال ناباروري و افزايش خطر توسعهي ديگر انواع سرطان در آينده.
لوكمي (Leukaemia)
لوكمي، سرطان سلولهاي سفيد خون است و شايعترين نوع سرطان در ميان كودكان است. افراد مبتلا به لوكمي معمولا نسبت به حالت نرمال، تعداد بيشتري سلولهاي سفيد خون دارند اما گاهي هم ممكن است كمتر داشته باشند. اين سلولهاي لوكميايي نسبت به سلولهاي خوني سفيد طبيعي داراي رفتاري متفاوت هستند.
انواع مهم لوكمي عبارتاند از:
- لوكمي حاد لنفاوي (ALL)
- لوكمي حاد ميلوئيدي (AML)
- لوكمي مزمن لنفاوي (CLL)
- لوكمي مزمن ميلوئيدي (CML)
هر كدام از انواع لوكمي داراي ويژگيها و روشهاي درماني مختص به خود هستند.
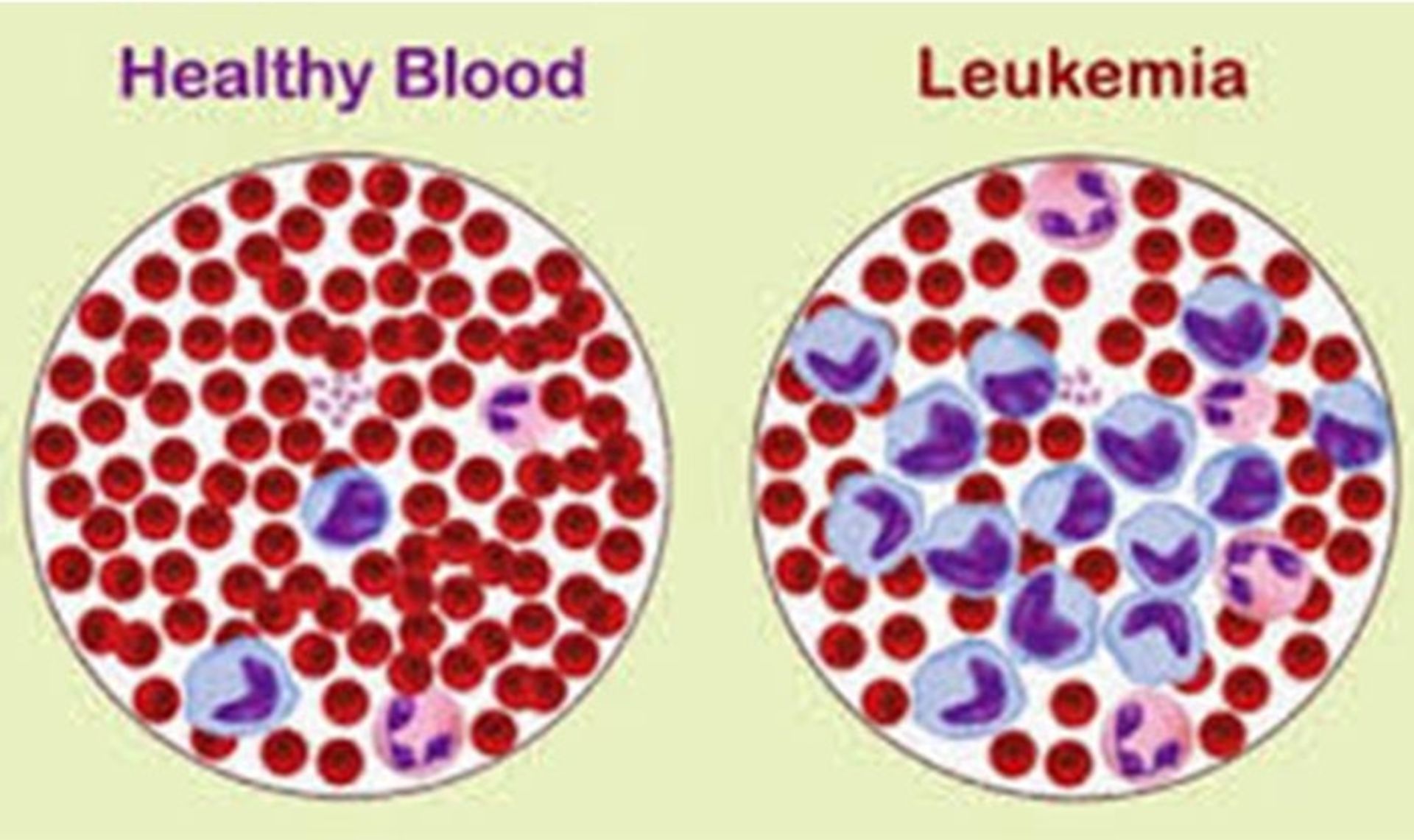
افزايش سلولهاي سفيد خون در اثر بيماري لوكمي
لوكمي حاد لنفاوي (ALL)
لوكمي حاد لنفاوي نوع نادري از سرطان است. اين بيماري بيشتر در كودكان و افراد داراي سن تا ۲۵ سال و نيز افراد مسنتر از ۷۵ سال ديده ميشود. شيوع اين بيماري در مردان اندكي بيش از زنان است. بيماري لوكمي حاد لنفاوي، سرطان سلولهاي سفيد خون است. بهطور طبيعي سلولهاي سفيد خون بهطور منظم و كنترلشده تقسيم شده و رشد ميكنند. در بيماري لوكمي اين فرايند از كنترل خارج ميشود و سيگنالهايي كه موجب توقف توليد بياندازهي سلولهاي سفيد خون ميشوند، ناديده گرفته ميشود؛ در اين حالت سلولها به كرات تقسيم شده ولي به فرم لنفوسيت طبيعي در نميآيند. افراد مبتلا به لوكمي حاد لنفاوي، سلولهاي نابالغ خوني زيادي توليد ميكنند كه لنفوبلاست (بلاست) ناميده ميشود. از آن جايي كه لنفوبلاستها به بلوغ نميرسند، مانند سلولهاي سفيد طبيعي قادر به مبارزه در برابر عفونت هم نيستند. اين سلولهاي نابالغ مغز استخوان را پر ميكنند كه نتيجهي آن اين است كه فضاي كافي براي توليد سلولهاي خوني سفيد، قرمز و پلاكتهاي سالم وجود نخواهد داشت.
انواع لوكمي حاد لنفاوي
دانستن نوع لوكمي حاد لنفاوي به پزشك كمك ميكند كه روش درمان را طرحريزي كند. سازمان جهاني بهداشت لوكمي حاد لنفاوي را به انواع مختلفي تقسيمبندي ميكند. دو نوع بيماري لوكمي حاد لنفاوي عبارتاند از لوكمي لنفوبلاستي B و لوكمي لنفوبلاستي T. برخي از افراد مبتلا به لوكمي لنفوبلاستي B داراي كرومواخبار تخصصي فيلادلفيا در سلولهاي لوكميايي خود هستند.
نشانهها و علايم لوكمي لنفاوي حاد
نشانههاي عمدهي لوكمي لنفاوي حاد در اثر وجود تعداد بسيار زيادي از سلولهاي بلاستي در مغز استخوان و تعداد بسيار كم سلولهاي طبيعي خون ايجاد ميشوند. اين علايم ممكن است شامل موارد زير باشند:
- رنگ پريدگي، احساس خستگي زياد و كم آوردن نفس كه ناشي از كمبود سلولهاي قرمز خون (آنمي) است
- احساس ناخوشي و بيماري و ناراحتي در گلو يا دهان
- مفاصل و استخوانهاي دردناك
- داشتن عفونتهاي مداوم،كه ناشي از كمبود سلولهاي سفيد سالم خون است
- خونريزي غيرمعمول به علت وجود تعداد بسيار كم پلاكتها، ايجاد كبودي در بدن بدون علت آشكار، خونريزي شديد در دورههاي عادت ماهيانه زنان، خونريزي از لثهها و خونريزي مكرر از بيني
- سردردهاي مكرر
بهطور اتفاقي ممكن است لوكمي قبل از بروز نشانهها طي يك آزمايش خون معمول تشخيص دادهشود. نشانهها ممكن است خيلي سريع و طي چند هفته بروز كنند. اگر فردي هر كدام از نشانههاي مذكور را داشته باشد، بايد به پزشك مراجعه كند اما با اين حال بايد در انديشه متخصصين داشت كه اين نشانهها از علايم معمول بيماريهاي ديگري به جز لوكمي نيز هستند.

لوكمي حاد ميلوئيدي (AML)
لوكمي حاد ميلوئيدي يكي از سرطانهاي نادر است. اين بيماري ميتواند افراد را در هر سني تحتتأثير قرار دهد ولي در افراد بالاي ۶۰ سال معمولتر است. لوكمي حاد ميلوئيدي سرطان سلولهاي سفيد خون است. بهطور معمول سلولهاي خوني به صورت كنترل شده در مغز استخوان توليد ميشوند. در افراد داراي بيماري لوكمي حاد ميلوئيدي، اين فرايند از كنترل خارج شده و تعداد بسيار زيادي سلول غيرطبيعي لوكميايي توليد ميشود. اين سلولهاي نابالغ به سلولهاي طبيعي خون تبديل نميشوند. در بيشتر موارد لوكمي حاد ميلوئيدي، سلولهاي لوكميايي سلولهاي سفيد خوني نابالغ هستند. در انواع كميابتر لوكمي حاد ميلوئيدي، تعداد بسيار زيادي پلاكتهاي نابالغ يا سلولهاي قرمز نابالغ توليد ميشوند. اين سلولهاي نابالغ مغز استخوان را پر كرده و فضاي توليد سلولهاي خوني بالغ را ميگيرند. اين بدان معنا است كه مغز استخوان قادر نيست به اندازه كافي سلولهاي بالغ توليد كند. برخي از سلولهاي لوكميايي وارد جريان خون شده و در سرتاسر بدن به گردش در ميآيند. اين سلولهاي نابالغ داراي عملكرد مناسبي نيستند. اين امر موجب افزايش خطر عفونت ميشود. اين موضوع همچنين ميتواند موجب ايجاد نشانههايي نظير آنمي و كبودي ناشي از كمبود سلولهاي قرمز طبيعي خون و پلاكتها شود.
علايم و نشانههاي لوكمي حاد ميلوئيدي
بيشتر نشانههاي لوكمي حاد ميلوئيدي ناشي از اثرات سلولهاي لوكميايي در مغز استخوان است كه موجب ميشود مغز استخوان نتواند مقدار كافي از سلولهاي طبيعي خون توليد كند.
- رنگ پريدگي و احساس خستگي شديد و كم آوردن نفس
- داشتن عفونت ها مداوم
- خونريزي غير معمول، كبودي بدون علت آشكار، خونريزي شديد دوره عادت ماهيانه زنان، خونريزي لثه و خونريزي مكرر بيني
- لكههاي ريز خوني و بثورات روي پوست
- احساس ناخوشي و بيماري و ناراحتي در گلو و دهان
- داشتن تب و تعرق
نشانههاي نادر در اين مورد عبارتاند از:
- مفاصل و استخوانهاي دردناك
- لكههاي آبي-بنفش رنگ زير سطح پوست
- تورم لثهها
- بزرگ شدن گرههاي لنفاوي
گاها فرد ممكن است نشانهاي نداشته باشد و طي يك آزمايش معمول خون بيماري لوكمي او تشخيص داده شود. نشانهها ممكن است طي چند هفته ظاهر شوند و اغلب فرد به سرعت احساس بيماري ميكند. اين نشانهها در مورد بيماريهاي ديگري نيز وجود دارند ولي اگر فردي هر كدام از اين نشانهها را داشت، لازم است به پزشك مراجعه كند.
لوكمي مزمن لنفاوي (CLL)
لوكمي مزمن لنفاوي رايجترين فرم لوكمي است. اين بيماري در افراد مسن شايعتر است. بسياري از بيماران مبتلا به لوكمي مزمن لنفاوي براي ماهها يا سالها نيازي به درمان ندارند اگرچه اگر اين افراد داراي علايمي باشند، لازم است به سرعت تحت درمان قرار گيرند. لوكمي مزمن لنفاوي، سرطان سلولهاي سفيد خون است كه از سلولهاي بنيادي لنفوئيدي توسعه پيدا ميكنند. در افراد مبتلا به لوكمي مزمن لنفاوي، مغز استخوان تعداد بسيار زيادي سلول سفيد خوني غيرطبيعي ميسازد كه لنفوسيت ناميده ميشوند. هنگام مطالعه، اين سلولها زير ميكروسكوپ طبيعي به انديشه متخصصين ميرسند اما اينها كاملا بالغ نشدهاند و عملكرد طبيعي ندارند. با گذشت زمان اين لنفوسيتهاي غيرطبيعي، در سيستم لنفاوي تجمع پيدا ميكنند و ممكن است موجب ايجاد گرههاي لنفاوي متورم بزرگي شوند. اين سلولهاي نابالغ در مغز استخوان هم تجمع پيدا ميكنند كه نتيجهي آن كمبود فضا براي توليد سلولهاي طبيعي خون خواهد بود.
علايم و نشانههاي لوكمي مزمن لنفاوي
پيشرفت اين بيماري آهسته است و بسياري از افراد در مراحل اوليه بيماري هيچ نشانهاي ندارند. اين بيماري اغلب به صورت تصادفي و طي آزمايش خوني كه به دليل ديگري انجام ميشود، تشخيص داده ميشود؛ براي مثال قبل از يك عمل جراحي يا بخشي از معاينهي معمول سالانهي سلامتي.
نشانههاي لوكمي مزمن لنفاوي ميتواند شامل موارد زير باشد:
- احساس خستگي و ناخوشي
- داشتن عفونتهاي مكرر
- تورم گرههاي لنفاوي گردن، زير بغل و كشاله ران كه معمولا بدون درد است
- كم آوردن نفس، خستگي و سردرد
- كبودي و خونريزي
- وجود يك غده در بخش بالايي سمت چپ شكم كه يك طحال بزرگ شده است
- تعريق شديد شبانه
- كاهش وزن
لوكمي مزمن ميلوئيدي (CML)
لوكمي مزمن ميلوئيدي از انواع كمياب سرطان است كه علت عمدهي آن جابهجايي كرومواخبار تخصصيي فيلادلفيا است. اين بيماري باعث ميشود بدن سلولهاي سفيد خوني زيادي توليد كند. اين بيماري ميتواند افراد را در هر سني درگير كند اما شيوع آن در ميان افراد سالخورده بيشتر است. روند پيشرفت اين بيماري معمولا آهسته است. در مورد بيشتر افراد اين بيماري به خوبي قابل كنترل بوده و مبتلايان طول عمر طبيعي خواهند داشت.
كرومواخبار تخصصي فيلادلفيا
تمامي سلولها داراي مجموعهاي از ژنها هستند كه مشخص كنندهي نحوهي رفتار آنها هستند. اين ژنها روي ساختارهايي به نام كرومواخبار تخصصي قرار گرفتهاند. بيشتر سلولهاي بدن انسان حاوي ۲۳ جفت كرومواخبار تخصصي هستند.
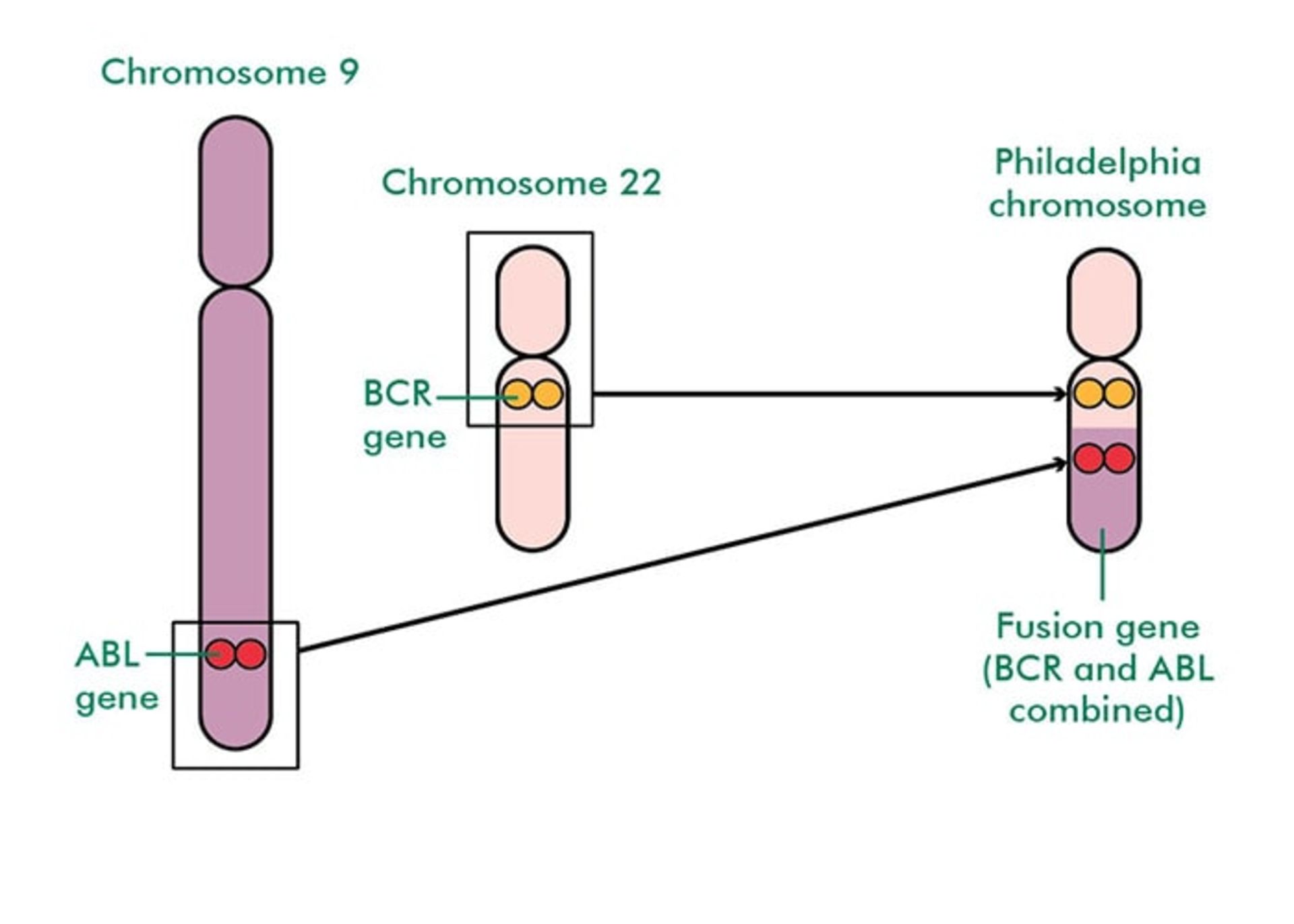
ژن BCR-ABL1
با تقسيم يك سلول، سلولهاي جديدي توليد ميشوند. قبل از انجام تقسيم سلول از روي تمام ژنها يك كپي برداشته ميشود. وقتي در انجام اين فرايند كپيبرداري چيزي اشتباه پيش برود، بيماري لوكمي مزمن ميلوئيدي اتفاق ميافتد. ژني كه نام آن ABL1 است و روي كرومواخبار تخصصي شمارهي ۹ قرار دارد، به ژني كه BCR ناميده ميشود و روي كرومواخبار تخصصي شمارهي ۲۲ قرار دارد، ميچسبد. وقتي ژن ABL1 با ژن BCR اتصال برقرار ميكند، يك تركيب ژني جديد و غيرطبيعي به وجود ميآيد كه به آن BCR-ABL1 گفته ميشود. اين ژن جديد BCR-ABL1، مادهاي را ميسازد كه تيروزين كيناز نام دارد. مقدار زياد اين ماده موجب ميشود كه مغز استخوان تعداد بيش از اندازهاي سلول سفيد خوني توليد كند. اين ماده همچنين از تبديل اين سلولها به سلولهاي طبيعي خون يا مرگ اين سلولها (زماني كه لازم باشد)، پيشگيري ميكند. زماني كه ژن جديد BCR-ABL1 روي كرومواخبار تخصصي ۲۲ تشكيل ميشود، شكل كرومواخبار تخصصي را دچار تغيير ميكند و پزشك با مشاهدهي سلولهاي لوكميايي زير ميكروسكوپ ميتواند آن را تشخيص دهد. بيشتر افراد مبتلا به بيماري لوكمي مزمن ميلوئيدي در تمام سلول هاي لوكيمايي خود داراي كرومواخبار تخصصي فيلادلفيا هستند. كرومواخبار تخصصي فيلادلفيا به ارث نميرسد. كسي با اين كرومواخبار تخصصي زاده نميشود بنابراين اين ويژگي قابل انتقال به نسل بعدي نيست.
علايم لوكمي مزمن ميلوئيدي
پيشرفت بيماري لوكمي مزمن ميلوئيدي آهسته است و بسياري از افراد در مراحل اوليه نشانهاي ندارند. اين بيماري هم ممكن است به صورت تصادفي طي يك آزمايش خون معمول تشخيص داده شود. اگر در مراحل اوليه نشانهاي وجود داشته باشد، معمولا ملايم بوده و به تدريج پيشرفت ميكند. اين نشانهها نيز ميتوانند با علايم بيماريهاي شايعتري نظير آنفلوآنزا اشتباه گرفته شوند.
نشانههاي معمول لوكمي مزمن ميلوئيدي
- احساس خستگي عمومي
- كماشتهايي و كاهش وزن
- تعريق شبانه شديد و بالا رفتن دماي بدن هنگام شب
- احساس پُري و كشيدگي در سمت چپ شكم كه ناشي از تجمع سلولهاي غيرطبيعي در طحال و بزرگتر شدن آن است
نشانههايي كه رواج كمتري دارند
گاهي اوقات سلولهاي سفيد غيرطبيعي در خون و مغز استخوان تجمع پيدا ميكنند. مغز استخوان ممكن است قادر به ايجاد تعداد مورد نياز سلولهاي خوني سالم نباشد. اين ميتواند موجب بروز نشانههاي زير شود:
- خونريزي يا كبودي: كبودي بدون هيچ علت آشكاري و خونريزي از بيني، خونريزي شديد در دورههاي عادت ماهيانه زنان
- رنگ پريدگي و احساس خستگي و كم آوردن نفس
- استخوانها و مفاصل دردناك
- اشكالات بينايي و سردرد: اين مورد در صورتي اتفاق ميافتد كه به علت وجود تعداد بسيار زياد سلولهاي سفيد، خون غليظ شود.
قرار گرفتن در معرض سطوح بسيار بالاي اشعه (مثلا ناشي از يك حادثهي هستهاي نظير فاجعهي چرنوبيل) موجب افزايش خطر ابتلاي به لوكمي مزمن ميلوئيدي ميشود. گاهي اوقات تبليغاتي در مورد افزايش لوكمي در مردمي كه نزديك نيروگاههاي هستهاي زندگي ميكنند، وجود دارد. پژوهشهايي در مورد اينكه آيا چنين ارتباطي وجود دارد يا نه در حال انجام است اما تاكنون شواهدي در تأييد اين موضوع به دست نيامدهاست.
ميلوم (Myeloma)
ميلوم (ميلوما) سرطان سلولهاي پلاسمايي در مغز استخوان است. مغز استخوان سلولهاي بنيادي را توليد ميكند. اين سلولها، سلولهاي نابالغي هستند كه به سه نوع سلول خوني يعني سلولهاي سفيد، قرمز و پلاكتها تمايز پيدا ميكنند.
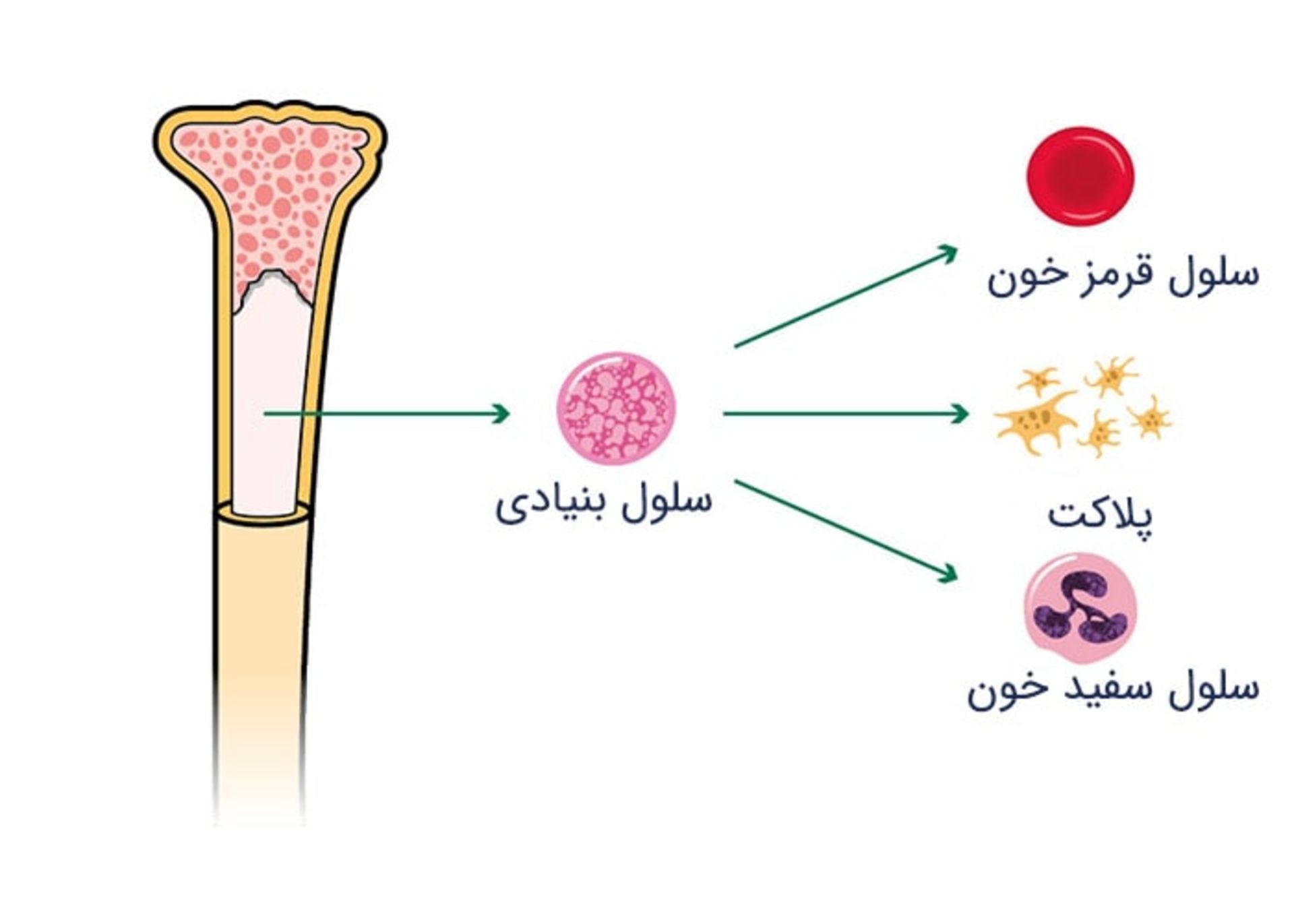
سلولهاي پلاسما و ايمونوگلوبولينها
سلولهاي پلاسمايي سازندهي ايمونوگلوبولينهايي هستند كه با نام آنتيبادي نيز شناخته ميشوند. اين آنتيباديها با جريان خون حركت كرده و به ويروسها و باكتريها حمله ميكنند. اگر جايي از بدن عفونتي وجود داشته باشد، مغز استخوان تعداد بيشتري سلول پلاسمايي و ايمونوگلوبولين توليد ميكند تا به عاملي كه باعث ايجاد عفونت شده است، حمله كنند. ايمونوگلوبولينهاي توليد شده توسط سلولهاي پلاسمايي از پروتئينهايي ساخته شدهاند كه با هم اتصال داشته و زنجيرههايي را تشكيل ميدهند.
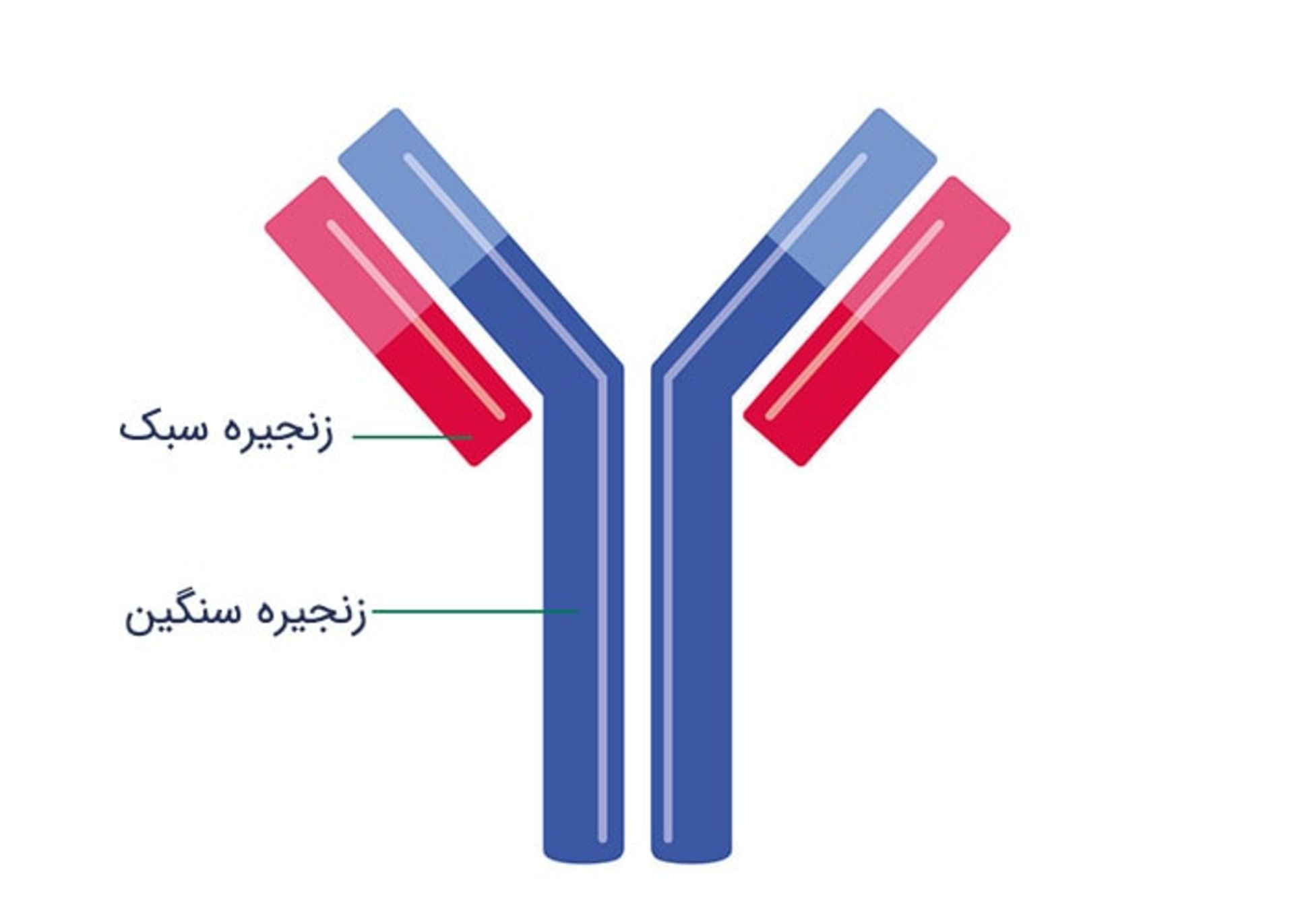
تصوير يك ايمونوگلوبولين
پنج نوع زنجيرههاي سنگين پروتئيني وجود دارند كه با نامهاي IgG، IgA، IgD، IgE و IgM شناخته ميشوند. Ig به معناي ايمونوگلوبولين است. دو نوع زنجيرههاي سبك پروتئيني نيز وجود دارند. به اين زنجيرهها كاپا و لامبادا گفته ميشود. هر ايمونوگلوبولين از دو زنجيرهي پروتئيني سنگين و دو زنجيرهي پروتئيني سبك تشكيل شده است.
سلولهاي پلاسما و ايمونوگلوبولينها در بيماري ميلوم
بهطور طبيعي سلولهاي پلاسمايي جديد طبق فرايندي كنترلشده، جايگزين سلولهاي قديمي و فرسوده ميشوند. اما در افرادي كه به بيماري ميلوم دچار ميشوند، اين فرايند از كنترل خارج شده و تعداد كثيري از سلولهاي پلاسمايي غيرطبيعي (سلولهاي ميلوم) توليد ميشود. سلولهاي ميلوم ميتوانند در هر جايي كه سلولهاي پلاسمايي وجود داشته باشند، بوجود آيند. اين سلولها ميتوانند از مغز استخوان به بخشهاي مختلفي از بدن انتشار پيدا كنند. به همين خاطر است كه گاهي به اين بيماري، ميلوم چندگانه نيز گفته ميشود. سلولهاي ميلوم مغز استخوان را پر ميكنند و در عمل توليد سلولهاي طبيعي خون اختلال ايجاد ميكنند. اينها همچنين ميتوانند باعث آسيب به استخوان شده و موجب نازك شدن استخوان، درد و گاهي هم شكستگي استخوان شوند. سلولهاي ميلوم معمولا فقط يك نوع ايمونوگلوبولين غيرطبيعي توليد ميكنند. به اين ملكول، پروتئين M يا پاراپروتئين گفته ميشود. اين ايمونوگلوبولين قادر نيست در برابر عفونت مبارزه كند و اغلب موجب كاهش ميزان توليد ايمونوگلوبولينهاي طبيعي ميشود.
بيشتر اشكالات مرتبط با ميلوم ناشي از موارد زير هستند:
- سلولهاي ميلوم در مغز استخوان
- كاهش تعداد سلولهاي طبيعي خون
- وجود ايمونوگلوبولينها در خون و ادرار
انواع ميلوم
انواع مختلفي از ميلوم وجود دارد. نوع ميلوم معمولا تأثيري بر روش درمان ندارد اما چگونگي تأثير آن روي بدن بيمار متفاوت است. رايجترين فرمهاي ميلوم، IgG و IgA هستند. در حدود يك سوم افراد مبتلا به ميلوم داراي نوعي از ميلوم هستند كه مقادير بسيار زيادي زنجيرهي پروتئيني سبك ايجاد ميكند. به اين وضعيت ميلوم زنجيره سبك يا ميلوم بنسجونز (Bence Jones myeloma) گفته ميشود. اين زنجيرههاي سبك ميتوانند روي كليهها تأثير بگذارند و اغلب در ادرار مشاهده ميشوند. نوع نادري از ميلوم نيز وجود دارد كه ميلوم غيرترشحي (non-secretory myeloma) ناميده ميشود و در آن ايمونوگلوبوليني توليد نشده يا اينكه به مقدار بسيار كمي توليد ميشود.
بيماريهاي ديگر مرتبط با سلولهاي پلاسما
اشكالات و بيماريهاي ديگري نيز وجود دارند كه روي سلولهاي پلاسمايي اثر ميگذارند و با ميلوم مرتبط هستند. اين شرايط گاهي تبديل به ميلوم ميشوند. دو مورد از مهمترين اينها عبارتاند از: گاموپاتي مونوكلونال (MGUS) و ميلوم خاموش (smouldering myeloma) كه گاهي ميلوم بدون نشانه نيز خوانده ميشود. پزشك با انجام يك آزمايش خون ميتواند اين دو نوع را تشخيص دهد. در صورتي كه بيماري پيشرفت نكند و فعال نشود بيمار نياز به درماني نخواهد داشت.
گاهي اوقات سلولهاي پلاسمايي غيرطبيعي فقط در استخواني در يك قسمت از بدن مشاهده ميشوند. اين وضعيت پلاسماسيتوماي انفرادي ناميدهميشود. اين بيماري معمولا با استفاده از اشعهدرماني مورد درمان قرار ميگيرد. برخي از افراد مبتلا به پلاسماسيتوماي انفرادي ممكن است به سمت ابتلاي به ميلوم پيش بروند بنابراين لازم است افراد مبتلا به اين وضعيت بهطور منظم آزمايش خون بدهند.
نشانههاي ميلوم
ميلوم ممكن است در ابتدا هيچ نشانهاي نداشته باشد. برخي افراد قبل از ظهور علايم، طي يك آزمايش خون معمولي شناسايي ميشوند. بيماري ديگر افراد هم وقتي در نتيجهي علامات بيماري به بيمارستان مراجعه كردند، تشخيص داده خواهد شد.
علامات بيماري ممكن است در نتيجهي عوامل زير بوجود آيند:
- آسيب استخوان كه موجب درد، شكستگي، سطوح كلسيم بالا و فشار بر ستون فقرات ميشود
- كاهش تعداد سلولهاي طبيعي خون كه منجر به آنمي، خستگي و عفونت ميشود
- پاراپروتئينهاي موجود در خون يا ادرار كه ميتوانند موجب مشلات كليوي و لختههاي خوني شوند
علل و عوامل خطرساز
پزشكان نميدانند چه عواملي سبب ميلوم ميشود اما مواردي وجود دارند كه گمان ميرود خطر اين بيماري را افزايش دهند:
گاموپاتي مونوكلونال: پژوهشها نشان ميدهند كه تقريبا هر فردي كه ميلوم دارد، ابتدا مبتلا به گاموپاتي مونوكلونال بودهاست اما لاخبار تخصصيا هر فردي كه گاموپاتي مونوكلونال دارد به سمت ميلوم پيش نخواهد رفت.
سابقهي خانوادگي: افرادي كه داراي خويشاوند نزديك مبتلا به ميلوم هستند، داراي اندكي خطر بيشتري هستند كه دچار اين بيماري شوند.
سيستم ايمني ضعيف: سيستم ايمني ضعيف خطر ابتلاي به ميلوم را افزايش ميدهد. برخي بيماريها نظير عفونت HIV موجب تضعيف سيستم ايمني ميشوند. افرادي كه پس از پيوند اعضا از داروهايي استفاده ميكنند كه سيستم ايمني آنها را سركوب ميكند نيز در معرض خطر بالاتري هستند.
بيماريهاي خودايمني: بيماريهاي خودايمني موجب ميشوند كه سيستم ايمني به سلولهاي سالم در بدن حمله كند. برخي از بيماريهاي خودايمني اندكي خطر ابتلاي به ميلوم را افزايش ميدهند. اين بيماريها شامل موارد زير هستند:
ترومبوسيتمي اساسي (ET: Essential thrombocythaemia)
ترومبوسيتمي اساسي يكي از اعضاي گروهي از بيماريها با عنوان نئوپلاسم بيشتكثيري مغز استخوان (MPNs) است. ترومبوسيتمي اساسي وضعيتي نادر است كه روي مغز استخوان تأثير ميگذارد. در اين حالت پلاكتهاي بسيار زيادي ساخته ميشوند. اين بيماري اغلب افراد بالاي ۵۰ سال را مبتلا ميكند، هميشه همراه با نشانه نبوده و ممكن است با آزمايش خون مشخص شود. براي تشخيص اين بيماري آزمايش خون ويژهاي براي تشخيص ترومبوسيتمي اساسي را در اين آزمايش تغييرات ژني كه منجر به اين بيماري شده است، مشخص ميشود. همچنين ممكن است يك آزمايش مغز استخوان انجام شود. در اين حالت يك نمونه از سلولهاي مغز استخوان از استخوان كمر يا لگن برداشته شده و توسط پزشك مورد مطالعه قرار ميگيرد. هدف درمان ترومبوسيتمي اساسي كاهش خطر عوارض بيماري است. براي كاهش تعداد پلاكتها ممكن است از شيميدرماني (داروهاي ضدسرطاني) استفاده شود. ديگر درمانهاي اين بيماري شامل استفاده از آسپرين، اينترفرون آلفا، آناگرليد و فسفر راديواكتيو (32P) است.
پليسيتميورا (PV: Polycythaemia vera)
اين بيماري، بيماري نادري است كه روي مغز استخوان اثر ميگذارد. در حالت اين بيماري تعداد بسيار زيادي سلول قرمز خون توليد شده و خون را غليظ ميكند. افراد مبتلا به پليسيتميورا اغلب نشانهاي ندارند. گاهي ممكن است اندازهي طحال در نتيجهي تلاش براي شكستن سلولهاي قرمز بزرگ شود. بيماري پليسيتميورا از طريق آزمايشهاي خوني، اسكن اولتراسوند يا نمونهگيري از مغز استخوان تشخيص داده ميشود. اگر بيمار نشانهاي نداشته باشد، ممكن است نياز به درماني هم نباشد. اگر بيمار داراي علايم بيماري باشد، درمان اصلي براي اين بيماري خارج كردن خون از وريدها است (Phlebotomy)؛ اين كار تعداد سلولهاي خوني را كم ميكند. ديگر روشهاي درماني عبارتاند از: شيميدرماني، آسپرين با دز پايين، اينترفرون آلفا، فسفر راديواكتيو (32P).
ميلوفيبروز (MF: Myelofibrosis)
اين بيماري هم يكي از اعضاي گروه بيماريهاي نئوپلاسم بيشتكثيري مغز استخوان است. ميلوفيبروز يكي ديگر از بيماريهاي نادري است كه مغز استخوان را درگير ميكند. در حالت اين بيماري بافتهايي همچون بافتهاي ترميم كننده زخم در مغز استخوان تشكيل ميشوند و سلولهاي خوني به خوبي ساخته نميشوند. در اين وضعيت معمولا بخشهاي ديگري از بدن مانند طحال و كبد شروع به ساخت سلولهاي خوني ميكنند. در ابتدا ميلوفيبروز موجب بروز هيچ نشانهاي نميشود. گاهي ممكن است اندازهي طحال در نتيجهي عمل ساخت سلولهاي خوني، بزرگ شود. اين امر ميتواند موجب ايجاد ناراحتي در ناحيه طحال شود. براي تشخيص ميلوفيبروز يك آزمايش خون يا يك آزمايش مغز استخوان اگر بيمار داراي نشانهاي از ميلوفيبروز نباشد، ممكن است نياز به درماني نداشته باشد. ممكن هم است در شرايطي شيميدرماني توصيه شود. در صورت كاهش شديد سلولهاي قرمز خون، بيمار نياز به دريافت خون خواهد داشت. ديگر درمانها شامل درمانهاي هدفمند، استروئيدها، جراحي براي برداشتن طحال، پرتودرماني براي كوچك كردن طحال و پيوند سلولهاي بنيادي هستند.
سندرم ميلوديسپلاستيك (MDS: Myelodysplastic syndrome)
سندرم ميلوديسپلاستيك نيز بيماري نادري است كه مغز استخوان را درگير ميكند. در حالت اين بيماري مغز استخوان به اندازهي كافي سلولهاي خون طبيعي نميسازد. علايم اين بيماري ميتواند شامل موارد زير باشد:
- احساس ضعف يا خستگي
- ابتلا به عفونتهاي زياد
- كبودي و خونريزي
براي تشخيص اين بيماري يك آزمايش خون يا مغز استخوان افراد مبتلا به سندرم ميلوديسپلاستيك در گروههايي تقسيم ميشوند. اين گروهها شامل گروههاي داراي خطر پايين، خطر متوسط و خطر بالا هستند. بعد از آزمايش، پزشك مشخص ميكند كه بيمار به كدام گروه تعلق دارد. بسته به گروه خطر و نشانههايي كه بيمار دارد ممكن است به درماني نياز نباشد. بقيه بيماران ممكن است نياز به دريافت خون يا تزريق يك فاكتور رشد به منظور افزايش تعداد سلولهاي خوني داشته باشند. ديگر گزينههاي درمان شامل شيميدرماني و پيوند سلولهاي بنيادي ميشود.
سرطان خون در ايران
سرطانهاي لنفوم هاجكين و لنفوم غيرهاجكين در ميان ده سرطان با بيشترين فراواني در كشور ايران هستند. مطالعات انجام شده در ايران تأييد كنندهي روند افزايشي شيوع سرطان خون با افزايش سن است و افرادي كه داراي سن بالاي ۷۰ سال هستند، بيشتر در معرض اين نوع سرطان قرار دارند. بر اساس نتايج يك پژوهش از تمام موارد مربوط به انواع سرطانهاي خون در ايران حدود ۴۰ درصد مربوط به زنان و ۶۰ درصد مربوط به مردان بودهاست. شيوع سرطانهاي خون در ايران نيز طي زمان روندي افزايشي داشته است. اگرچه پژوهشگران ميگويند بخشي از اين افزايش ميتواند مرتبط با پيشرفت در سيستم ثبت سرطان باشد با اين حال عوامل خطرساز ديگري نيز ممكن است در اين ميان نقش داشته باشند بنابراين لازم است برنامههاي پيشگيري و كنترل اين بيماري در كشور جدي گرفته شود. هنوز هم سيستم ثبت سرطان در تمام مناطق ايران بهطور برابر پيشرفت نكردهاست و برخي تفاوتها در شيوع سرطان در مناطق مختلف ميتواند ناشي از اين موضوع باشد. طبق گفتهي متخصصان، كمبود امكانات پيشرفتهي تشخيصي و همچنين عدم بانك سلولهاي بنيادي مزانشيمي مورد نياز به همراه هزينههاي بالاي درمان، از عوامل اصلي مشاركت كننده در اشكالات مربوط به روند درمان در ايران است كه بسيار عقبتر از استاندارهاي جهاني است. استفاده از روشهاي نوين مورد استفاده در كشورهاي توسعهيافته براي درمان سرطان خون، حمايتهاي مالي و روانشناختي بيماران تحت درمان، تجهيز مناطق محروم و ارائهي برابر خدمات متخصصان در مناطق مختلف كشور هم در مورد تشخيص و هم در زمينهي درمان، از عواملي هستند كه موجب استاندارد شدن اين سيستم ميشوند. علاوه بر اين كار سازمانيافته و منسجم در ارتباط با تجزيهوتحليل آماري نرخ مرگومير و ميزان شيوع بيماريها ميتواند راه را براي كاهش و حذف اشكالات موجود در تشخيص و درمان بيماران مبتلا به سرطان خون هموار كند.

پژوهشهاي جديد در زمينهي درمان سرطان خون
در سالهاي اخير موجي از درمانهاي جديد براي سرطانهاي خون از جمله لنفوم، لوكمي و ميلوم ديده شده است. پژوهشهاي انجامشده روي اشكالات ژنتيكي پشت صحنهي انواع خاصي از سرطان، منجر به طراحي داروهاي دقيقتري نظير ايبروتينيب (ibrutinib) و ايدلاليزيب (idelalisib) و عوامل جديد ايمنيدرماني شده است كه نتايج خوبي در خصوص بسياري از بيماراني كه داراي فرمهايي از سرطان خون با درمان دشوار بودهاند، داشتهاست. فقط در سال ۲۰۱۴، چهار درمان جديد براي بيماران مبتلا به لوكمي مزمن لنفاوي كه رايجترين فرم لوكمي در افراد بالغ است، تأييد شد. دو مورد از اين داروها (ايبروتينيب و ايدلاليزيب) در بيماران مسني كه سرطان آنها عود كرده يا مقاوم شدهبود، داراي نتايج رضايتبخشي بودهاست و متخصصان ميگويند سرانجام نياز به شيميدرماني سنتي در اين بيماران از بين خواهد رفت. دو داروي ديگر (اوبينوتواخبار تخصصياب و اوفاتوموماب) نيز نشان داده شده است كه روند پيشرفت بيماري را در مبتلايان به لوكمي مزمن لنفاوي كند ميكنند.
مؤسسهي دانا فاربر در يك آزمايش باليني نشان داد كه يك داروي خوراكي هدفمند جديد موجب تحريك فعاليت ضدسرطاني در بيماران داراي فرم لوكمي حاد ميلوئيدي مقاوم يا عودكرده ميشود. اين دارو كه با نام ABT-199 يا ونتوكلاكس (venetoclax) نيز شناخته ميشود، موجب بلوكه شدن مكانيسمهاي بقاي موجود در سلولهاي سرطاني، ميشود. در يك آزمايش باليني نتايج رضايتبخش اين دارو در بيماراني كه داراي فرمي از لوكمي مزمن لنفاوي بودند كه درمان آن اشكال بود، تأييد شد. پژوهشگران گزارش كردهاند كه عامل ايمنيدرماني نيوولومب موجب بهبود كامل يا جزئي در ۸۷ درصد از بيماران مبتلا به فرمهاي مقاوم لنفوم هاجكين شد. بسياري از اين بيماران قبلا پيوند سلولهاي بنيادي هم انجام داده بودند و با چندين دارو نيز مورد درمان قرار گرفته بودند.
ديگر استراتژي درماني ديگر كه از تلفيق ايمنيدرماني و ژندرماني استفاده ميكند، در زمينهي درمان بيماري لنفوم غيرهاجكين اميدهايي بوجود آورده است. در اين استراتژي از سلولهاي CAR T استفاده ميشود كه نوعي از سلولهاي T هستند كه با گيرندههاي سنتزي مهندسيشدهاي مجهز شدهاند كه ميتوانند ملكولهاي سطحي موجود روي سلولهاي سرطاني را مورد هدف قرار دهند. با انجام اين كار آنها ميتوانند بهطور موثري سلولهاي سرطاني را پيدا كرده و آنها را از بين ببرند و به سلولهاي سالم كاري نداشته باشند. اين داروها در مورد بيماري لوكمي حاد ميلوئيدي و لنفوم غيرهاجكين نتايج اميدوار كنندهاي داشتهاند. اين درمان روي بيماراني با ميلوم چندگانه پيشرفته نيز مورد آزمايش قرار گرفت و نتايج رضايتبخشي مشاهده شد.
هم انديشي ها