واكسن مالاريا چگونه سلامت جهاني را متحول خواهد كرد؟

در هر خانه، سه يا چهار بيمار وجود داشت كه از سرماخوردگي، سردردهاي شديد، تعريق، درد پشت رنج ميبرد. عود سردردها براي بار چهارم يا پنجم ديگر براي برخي بيماران تحملشدني نبود و به كما، هذيانگويي و درنهايت مرگ منجر ميشد. سن اغلب بيمارها بين ۵ تا ۲۰ سال بود. آنها حتي به درمانگاهها و امكانات بهداشتي ساده هم دسترسي نداشتند و بهراحتي جان خود را از دست ميدادند.
ماجراي فوق، بخشي از گزارش بيماري همهگير مالارياي اتيوپي در سال ۱۹۵۸ بود كه منجر به مرگ تقريبا ۱۵۰ هزار نفر تنها در يك فصل از سال شد. البته قدمت اين بيماري به آخرين روزهاي امپراطوري روم بازميگردد كه بنا به فرضيهاي، علت سقوط اين امپراطوري بوده است يا ميتوان ريشههاي آن را حتي در مصر باستان، هندوستان قرن نوزدهم و حتي در كل تاريخ جستوجو كرد.
مالاريا يكي از قديميترين بيماريهاي مهلك است كه از ديرباز بسياري از اجداد انسان را آلوده كرده، بر تكامل او تأثير گذاشته و حتي علت نيمي از كل مرگها در عصر سنگ بوده است. امروزه نزديك به نيمي از جمعيت جهان در معرض خطر ابتلابه مالاريا قرار دارند. اين بيماري سالانه ۴۰۰ هزار نفر را به كام مرگ ميكشاند كه اغلب آنها در آفريقا زندگي ميكنند.

پشهبندها در حال حاضر بهترين روش براي پيشگيري از گسترش مالاريا هستند
آمار مرگومير كودكان آفريقايي بر اثر مالاريا به دو مرگ در دقيقه ميرسد؛ اما امروزه، دوباره اميد به پايان اين بيماري مهلك افزايش يافته: اولين واكسن مالاريا در برنامههاي ايمنسازي مالاوي، غنا و كنيا معرفي شده است.
واكسن جديد توسط گلاكسو اسميت كلين با حمايت مؤسسهي بيل و مليندا گيتس و نهادهاي ديگري مثل سازمان جهاني بهداشت (WHO) و Gavi، اتحاديهي جهاني واكسن، توسعه يافته است. اختراع اين واكسن حاصل ۳۲ سال پژوهش بوده و بيش از ۷۰۰ ميليون دلار هزينه دربرداشته است.
براساس آزمايشها، تأثير پيشگيري اين واكسن در يك بازهي چهارساله، ۴۰ درصد است كه از اين انديشه متخصصين تأثير آن با واكسن آنفولانزا برابري ميكند؛ درحاليكه واكسن ديفتري ۹۷ درصد مؤثر است و امروزه اين بيماري كاملا ريشهكن شده است.
واكسن جديد مالاريا، مهمترين و مؤثرترين روش مبارزه با اين بيماري مهلك در چند سال اخير است كه قابليت پيشگيري از هزاران مرگومير و كاهش هزينههاي اقتصادي و اجتماعي ناشي از مراقبت يا درمان بيماري يادشده را دارد. مسئولان بهداشت آفريقا نسبت به ريشهكن شدن اين بيماري اميدوار هستند. آنتوني سيا اسار، مدير بخش سلامت و بهداشت غنا و يكي از مسئولان مرتبط با پيادهسازي اين واكسن ميگويد:
هرگز تصور نميكردم تا وقتي زنده هستم، چنين واكسني اختراع شود اما حالا شانس خوبي داريم. قبلا شاهد ريشهكن شدن اين بيماري در برخي قارهها بوديم، براي آفريقا هم اين اتفاق خواهد افتاد.
البته چنين دشمني بهآساني شكست نميخورد زيرا بدن انسان براي هزاران سال، ميزبان خوب و قابلاعتمادي براي آن بوده است. مالاريا توسط تكياختهاي به نام پلاسموديوم به وجود ميآيد. پلاسموديوم، جانداري تكسلولي انگلي است و از بافت انسان تغذيه ميكند. از پنج نوع متداول مالاريا كه انسان را آلوده ميكنند، كشندهترين و مهلكترين آنها، پلاسموديوم فالسيپاروم است.
نيش پشههاي آنوفل، عامل اصلي شيوع مالاريا هستند. اين حشرات خون آلوده را بين افراد جابهجا ميكنند؛ بنابراين مالاريا در محيطهاي مستعد رشد اين حشرات مثل مناطق گرمسيري و آبهاي راكد (لارو اين پشه در آب زندگي ميكند و بدون آن به بلوغ نميرسد) بيشتر است. سپس حشرههاي بالغ از خون انسان تغذيه ميكنند.
روم باستان سيستم فاضلابي ضعيفي داشت. شيوع بيماري مالاريا منجر به سقطجنين و مرگ كودكان و بزرگسالان ميشد و به عقيدهي برخي مورخان، اين بيماري درنهايت امپراطوري روم را بهزانو درآورد. حتي مناطق سردتر مثل بريتانيا هم از اين خطر در امان نبودهاند. مالاريا قرنها با نام تب مردابي در جنوب بريتانيا رواج داشت و منجر به مرگ هزاران نفر شد؛ كه دليل آن را هواي بد مردابها ميدانستند. آخرين نمونههاي بومي بيماري در اين منطقه، دو فرد لندني بودند كه در ۱۹۵۳ در استاكول به بيماري يادشده مبتلا شدند.
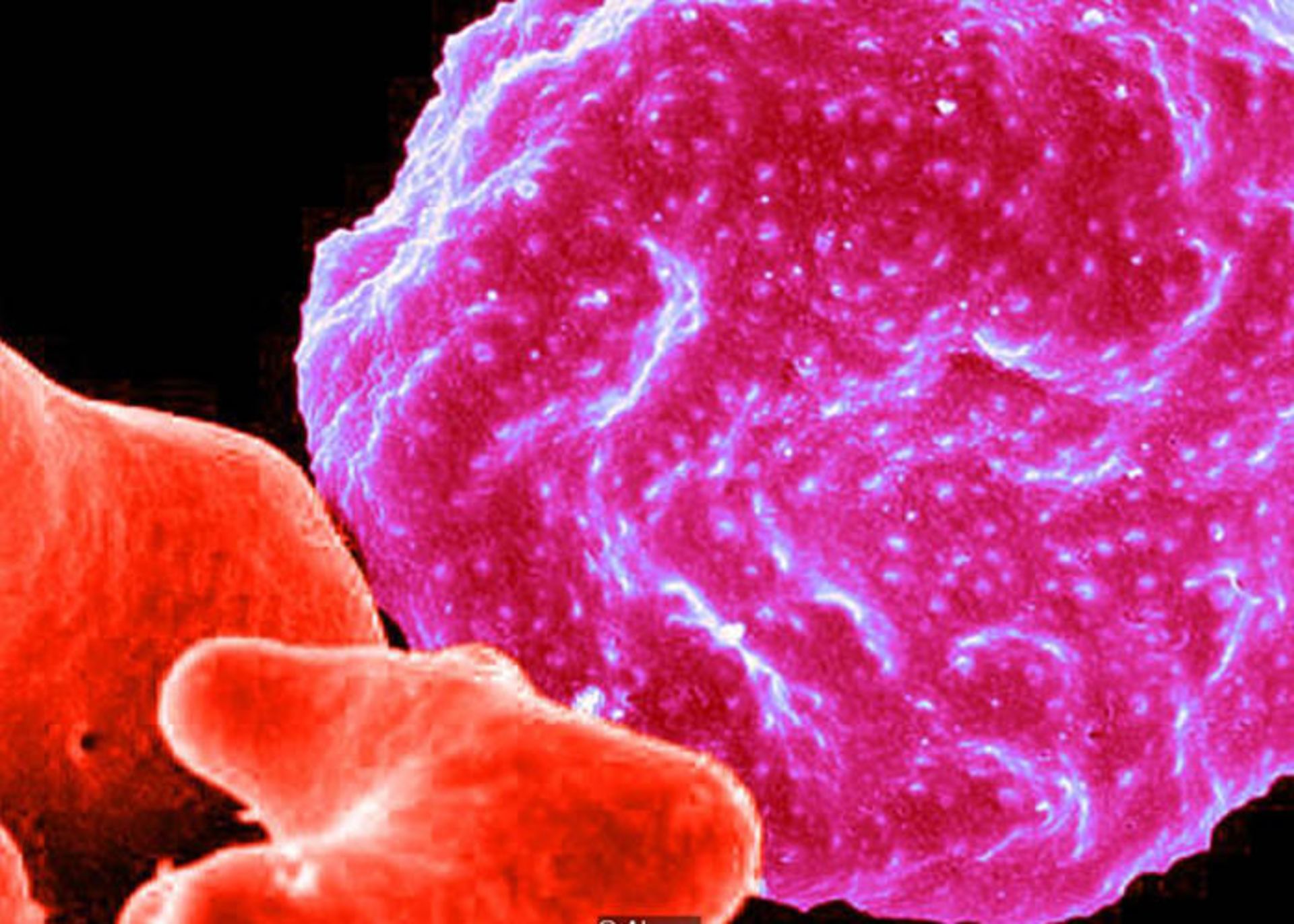
سلول سرخ خوني آلوده به مالاريا
در اواخر دههي ۱۸۹۰، يكي از پزشكان نظامي كه در هندوستان زندگي ميكرد، با تشريح پشهي مالاريا نشان داد عامل اصلي انتقال اين بيماري انگلي، حشرات هستند. كشورهاي اروپايي با تغيير محيط ازجمله بهبود فاضلابها، پاكسازي نواحي فقيرنشين و ديگر مناطق حشرهخيز و با حشرهكش و آبهاي ضد روغن به مبارزه با اين بيماري پرداختند. كشورهاي ثروتمندتر توانستند بيماري را حتي در نواحي مرطوب و حشرهخيزي مثل سنگاپور ريشهكن كنند.
اما شيوع اين بيماري در منطقهي جنوب صحراي آفريقا بيشتر بود و تقريبا نيمي از كودكان زير چهار يا پنج سال را به كام مرگ كشاند. تصور ميشود مالاريا براي اولينبار با ظهور كشاورزي در آفريقا (بر اثر پاكسازي زمين) يعني حدود ۴۰۰۰ تا ۵۰۰۰ سال پيش ظهور پيدا كرد. قدمت مالاريا در متون سومري و مصري به ۴۰۰۰ سال قبل بازميگردد. از آن زمان رابطهي جدي انسان و مالاريا آغاز شد.
در مقابل، بدن انسان هم بهآساني تسليم اين حمله نميشود. در طي نسلها، جمعيتهاي تحت تأثير اين بيماري، استراتژيهاي متعددي را براي گمراه كردن پلاسموديوم اختراع كردهاند. براي مثال ميتوان به تغيير شكل هموگلوبين حامل اكسيژن خون اشاره كرد. البته اين كار با هزينههاي قابلتوجهي همراه بوده است. براي مثال كمخوني داسيشكل و تالاسمي هر دو منجر به ضعف و كاهش طول عمر ميشوند، اما درعينحال از بيمار دربرابر ويروس مهلك مالاريا مقاومت ميكنند.
انگل مالاريا پس از ورود به بدن انسان چند مرتبه تغيير شكل ميدهد
جداي از استراتژيهاي ژنتيكي چندنسلي، پلاسموديوم بسيار پيچيدهتر از باكتريها و ويروسهاي بدن انسان است و به همين دليل شكست آن دشوار است. اين ويروس از قابليت تطبيقپذيري بالايي برخوردار است؛ بنابراين بلافاصله از آنكه سيستم ايمني از وجود ويروس آگاه شد و به پوشش مولكولي خود (آنتيژنها) حمله كرد، اين انگل براي فريب سيستم ايمني يك آرايش متفاوت به خود ميگيرد.
مؤثرترين پدافند دفاعي پلاسموديوم، چرخهي حيات پيچيدهي آن است. پلاسموديوم پس از ورود به بدن انسان، در طول چرخهي عمر خود مرتب تغيير شكل ميدهد. هركدام از شكلهاي اين انگل، آنتيژنهاي متفاوتي را به سيستم ايمني فريبخورده ارائه ميكنند.
تنها يكبار نيش حشرهي آلوده منجر به توليد تقريبا ۱۰۰ اسپوروزوئيت (هاگ انگلي) در خون قرباني ميشود و تنها ۳۰ دقيقه طول ميكشد تا به كبد برسد و در سلولهاي آن مخفي شود. طي ۷ الي ۱۰ روز، انگلهاي مالاريا چند برابر ميشوند و به شكل مروزوئيت درميآيند. سپس مروزوئيتها از سلولهاي كبد بهسرعت خارج ميشوند و براي فرار از سيستم ايمني بدن وارد پوششهاي حفاظتي ميشوند. پوششهاي حفاظتي در جريان خون متلاشي ميشوند و مروزوئيتها به سلولهاي سرخ خوني حمله ميكنند. مروزوئيتها در اين مرحله با سرعت بالايي تكثير ميشوند و گلبولهاي خوني را نابود ميكنند. در اين مرحله است كه فرد بيمار، تبهاي دورهاي را تجربه ميكند. در مرحلهي بعد مروزوئيتها به انگلهاي جنسي يا گامتهاي نر و ماده تبديل ميشوند. سپس حشرهاي ديگر از خون فرد مبتلا تغذيه ميكند و اين گامتها در شكم حشره به اوكينت تبديل ميشوند كه در ديوارهي شكم پنهان ميشوند و به اوسيت تبديل ميشوند. هاگهاي انگلي يا اسپوروزوئيتهاي جديدي داخل اوسيتها تشكيل ميشوند و بهاينترتيب حشرهي ناقل ميتواند انگلها را به قرباني جديد منتقل كند.
اسپوروزوئيتها مدت كوتاهي در خون ميمانند و تنها تعداد كمي از آنها كافي است تا سيستم ايمني بدن حمله را آغاز كند؛ بهمرورزمان مروزوئيتها توزيع ميشوند؛ سرعت تبديل انگلهاي مالاريا بهقدري بالا است كه سيستم ايمني بهسختي ميتواند آنها را كنترل كند. بنابراين زمانيكه بدن در حال مديريت و واكنش به يك نوع آنتيژن روي مروزوئيتها است، اين انگلها تغيير شكل ميدهند و تمام تلاشهاي سيستم ايمني به هدر ميرود.
پس سيستم ايمني بايد براي مبارزه با هركدام از شكلهاي اين ويروس و آنتيژنهاي جديد آن آماده باشد. به همين دليل، ميتوان آلودگي مالاريا را تا چند ماه يا چند سال به تأخير انداخت. ايمني در شرايطي به دست ميآيد كه طيف وسيعي از گونههاي انگلي آزمايش شوند.
افرادي كه در معرض خطر مالارياي همهگير بومي قرار دارند، راه طولاني و خطرناكي براي رسيدن به ايمني در پيش دارند. آسيبپذيرترين قشر نسبت به مالاريا، جوانها هستند. ظرفيت كودكان براي رسيدن به ايمني مؤثر ضدمالاريا پائين است. از طرفي، افرادي كه هم قبلا عامل بيماريزا را تجربه نكرده باشند، در معرض خطر جدي قرار دارند.
محافظت در مقابل مهاجمين
مالاريا يكي از موانع توسعهي استعمار آفريقا در طول تاريخ است. اين بيماري، نرخ مرگومير اروپاييهاي مهاجر به آفريقا را بهشدت افزايش داده بود تا جايي كه ساحل سيرالئون، گورستان سفيدپوستان لقب گرفت. نرخ مرگومير مالاريا در سواحل غربي آفريقا سالانه به بيش از ۵۰ درصد رسيده بود؛ اما با وجود هزينهي بالاي ايمنسازي، بدن تنها پس از گذشت چند ماه بدون عفونت، كاملا دربرابر انگل مالاريا آسيبپذير ميشود. درنتيجه مكانهايي كه كمتر شاهد شيوع و همهگير شدن بيماري هستند، بيشتر در معرض خطر مرگومير قرار دارند. به همين دليل تمام اهالي غنا از مزاياي آلودگي ويروسي منظم آگاه هستند. آلودگي منظم مقاومت بيمار را نسبت به درمانهاي دارويي بالا ميبرد (آلودگي منظم مالاريايي باعث ميشود سيستم ايمني روند بيماري را محدود كند، به همين دليل افراد نيمه ايمن با آلودگي بازگشتي كمتر در معرض خطر مالارياي شديد قرار دارند).
كشور پرو سرچشمهي اولين درمان مؤثر بيماري مالاريا است. مالاريا با انتقال بردههاي آفريقايي غربي به قارهي آمريكا راه يافت و افراد بومي با پوست درخت گنه تب خود را درمان ميكردند. در اواسط قرن نوزدهم، مصرف جوهر گنه گنه (كويينن، مادهاي ضدمالاريا در درخت گنه)، بهسرعت بين اروپاييهاي ساكن آفريقاي غربي رواج يافت و نرخ مرگومير تا بيش از ۷۵ درصد كاهش يافت.
در قرن بيستم، اختراع داروي جديد كلروكين همراهبا حشرهكشهايي مثل DDT انقلاب بزرگي در درمان و پيشگيري از مالاريا ايجاد كرد. فضاهاي داخلي و خارجي سمپاشي ميشدند و مرگومير بر اثر مالاريا بهسرعت كاهش يافت. با افزايش رفاه در اروپا و آمريكاي شمالي، تعداد كمي از افراد در معرض خطر آلودگي قرار گرفتند و كل كشورهاي آمريكايي و اروپايي از اين بيماري نجات پيدا كردند؛ اما در دههي ۱۹۵۰، دنيا هنوز با روياي ريشهكن شدن مالاريا فاصله داشت.
حال با گذشت دهها سال، دانشمندان متوجه افزايش مقاومت انگلهاي مالاريا نسبت به كلروكين، DDT و داروهاي ديگر نشدند. بهتدريج مخالفت با DDT بهدليل آثار منفي آن بر محيط و سلامت انسان و خطر گزيدگي حشرات در نواحي گرمسير افزايش يافت.
بااينحال، دستاورد اين تحول، كاهش بيسابقهي مرگومير و بيماري بر اثر مالاريا در مناطق گستردهي گرمسيري و زيرگرمسيري بود. داروهاي جديد مثل آرتميسين در سال ۱۹۷۲ كشف شدند و همراهبا ديگر داروهاي ضدمالاريا، شدت اين بيماري را كاهش دادند. در آن زمان تصور ميشد مالاريا شكستناپذير باشد بنابراين دانشمندان بيشتر بهدنبال مديريت بيماري بودند تا ريشهكن كردن كامل آن.

غنا دومين كشور است كه بهطور آزمايشي از واكسن جديد مالاريا استفاده كرده است
حتي اگر مالاريا خطر جاني نداشته باشد، اما بازگشت ويروس آن منجر به كمخوني، ضعف، گرفتگي عضلات، بيماري اندامهاي حياتي، بزرگ شدن طحال، ناباروري، سقط جنين، اختلال شناختي، هذيانگويي و آسيبپذيري نسبت به بيماريهاي ديگر ميشود. مالاريا طول عمر و كيفيت زندگي را كاهش ميدهد و عوارض اجتماعي و اقتصادي زيادي بهدنبال دارد.
مراقبت از بيمار و عدم توانايي كار، خانوادهها را بيشتر در دام فقر گرفتار ميكند. طبق محاسبات اقتصاددانها، علت رشد جمعيت منفي آفريقا (سالانه يك درصد)، مالاريا است. مالاريا بيماري فقر است اما عامل فقر هم بهشمار ميرود.
با درانديشه متخصصينگرفتن معيارهاي مختلف مثل آبوهواي گرمسيري، تاريخچهي استعماري و انزواي جغرافيايي، درآمد كشورهايي كه در سال ۱۹۵۵ از مالاريا رنج ميبردند، تنها ۳۳ درصد از درآمد كشورهاي بدون مالاريا در هر نقطه از جهان است.
بااينكه اين بيماري سالها است بر مردم غلبه كرده، اما آنها اميد خود را از دست نميدهند. دولتها و سازمانهاي بشردوستانه در اين جهت بسيار تلاش كردهاند. سال گذشته بيل گيتس كه مبارزه با مالاريا را يكي از اهداف مهم خود ميداند، اعلام كرد تقريبا ۴ ميليارد دلار از مؤسسهي خود و ديگر خيرخواهان را به اين مبارزه اختصاص داده است.
واكسن مالاريا تنها ۴۰ درصد در پيشگيري از آن مؤثر است
بخش زيادي از اين سرمايه به استراتژيهاي پيشگيري از نيش حشرات ازجمله فراهم كردن پشهبندهاي استريل و حذف مناطق مستعد و حشرهخيز ازجمله آبهاي چرب راكد اختصاص داده ميشود؛ اما دركنار اين تلاشها، اميد به توليد واكسن هم افزايش يافته است. تلاشهاي گستردهاي براي توليد واكسن صورت گرفت اما بسياري از آنها بهدليل ماهيت فريبندهي انگل پلاسموديوم در مرحلهي آزمايش شكست خوردند.
اولين واكسن اثباتشدهي مالاريا RTS-S، مقاومت سيستم ايمني را افزايش ميدهد. اين واكسن گام مهمي در مبارزه با اين بيماري است كه اميد به ريشهكن شدن آن را افزايش ميدهد. اين واكسن بدن را در معرض يكي از متداولترين آنتيژنهاي موجود روي اسپوروزوئيت قرار ميدهد. اسپوروزوئيتها قبل از راه يافتن به كبد، مدت كوتاهي در خون ميمانند.
بااينحال، دانشمندان اميدوار هستند با حملهي سيستم ايمني به اين مرحله، مروزوئيتهاي كشندهي خون از بين بروند. در طي سالهاي توليد و آزمايش اين واكسن، واكسني براي مبارزه با هپاتيت B اختراع شد كه واكنش ايمني بسيار خوبي دارد. پژوهشگرهاي مالاريا هم تصميم گرفتند اين واكسن را به آنتيژن اسپوروزوئيت اضافه كنند و سيستم ايمني را تقويت كنند. اين واكسن ۸۷ درصد در حذف اسپوروزوئيتها مؤثر واقع شده است.
اما اشكال اينجا است كه اگر يك اسپوروزوئيت از كبد فرار كند و به شكل مزوروئيت وارد فاز خوني شود، ميتواند بهسرعت منجر به شيوع و توليد مالاريا شود. به همين دليل، پس از يك سال در آزمايشهاي پزشكي مشخص شد تأثير اين واكسن در پيشگيري از مالاريا تنها ۵۰ درصد است كه پس از چهار سال به ۴۰ درصد رسيد.
ساخت اين واكسن فرآيندي بسيار پرهزينه داشت و به اعتقاد بسياري از منتقدان هزينهي ساخت اين واكسن را ميتوانستند صرف دسترسي بهتر به درمان دارويي و پشهبندها كنند. باوجوداين، واكسن جديد قابليت پيشگيري از هزاران مرگومير را دارد.
WHO نسبت به اين پروژه خوشبين است. ماتيشيدو موئتي، رئيس منطقهي آفريقا در WHO ميگويد:
نوآوري باعث ميشود از انگل مالاريا سبقت بگيريم. بااينحال پيشگيري و توزيع واكسن كاملا محتاطانه انجام شد، براي مثال بهار امسال پروژهي واكسيناسيون بهصورت مرحلهاي و تنها در بعضي مناطق غنا، مالاوي و كنيا اجرا شد. چهار دوز ايمنساز هم به برنامهي واكسيناسيون روتين اطفال در اين كشورها اضافه شده است كه از سيستم بهداشتي درماني نسبتا خوبي برخوردار هستند.
از سوي ديگر، در برنامههاي يادگيريي مختلف مردم از اهميت واكسيناسيون آگاه ميشوند. درصورتيكه اين روشها مؤثر واقع شوند، واكسن مالاريا در طي دو سال جهاني خواهد شد. لود اسكورمن، رئيس اقدامات پزشكي جهاني در GSK ده سال گذشته را صرف توسعهي اين واكسن كرده است. او ميگويد:
آغاز برنامهي واكسيناسيون، لحظهي بسيار ويژهاي براي ما است. بسيار هيجانانگيز است كه ببينيم كارمان به ثمر نشسته است. اين روش بايد بتواند مالاريا را ريشهكن كند.
اما او نسبت به دخالتهايي هشدار ميدهد كه منجر به كاهش شيوع بيماري در بعضي مناطق ميشوند؛ زيرا ممكن است بيماري باقدرت بيشتري به آن منطقه بازگردد.
اختراع اين واكسن تنها آغاز راه مبارزه با مالاريا است. واكسنهاي ديگري هم درحالتوسعه هستند. براي مثال ميتوان به واكسني اشاره كرد كه از اسپوروزئيتهاي كامل استفاده ميكند و بايد به داخل رگ تزريق شود. اين واكسن تأثير ۱۰۰ درصد خود را در نمونههاي آزمايشگاهي ثابت كرده است و سال آينده در جزيرهي بيوكو (از غناي استوايي) تست خواهد شد.
گروهي ديگر از پژوهشگرها بهدنبال تغيير ژنتيكي حشراتي هستند كه در گسترش پلاسموديوم نقش دارند. در اين روش حشرات ضدعفوني ميشوند تا ديگر قادر به حمل انگل نباشند. سال گذشته ده هزار پشهي GM در بوركينافاسو توزيع شدند كه حامل جهش ژنتيكي براي ضدعفوني كردن گونهها ماده بودند.
كلينيكهاي واكسيناسيون در غنا، براي برنامهي ايمنسازي منظم مالاريا دركنار بيماريهاي ديگري مثل فلجاطفال و ديفتري آماده ميشوند. هواي گرمسيري با رطوبت شديد و ازدحام پشهها همراه است. آسار در پاسخ به اين سؤال كه آيا تاكنون به مالاريا مبتلا شده است، پاسخ داد:
بسياري از افراد بيش از يك ماه را اينجا گذراندهاند ولي آلوده نشدهاند؛ اما حالا ما واكسيناسيون داريم و ميتوانيم شاهد پايان مالاريا باشيم.
هم انديشي ها