ديابت يا بيماري قند: از علائم بيماري تا درمان آن

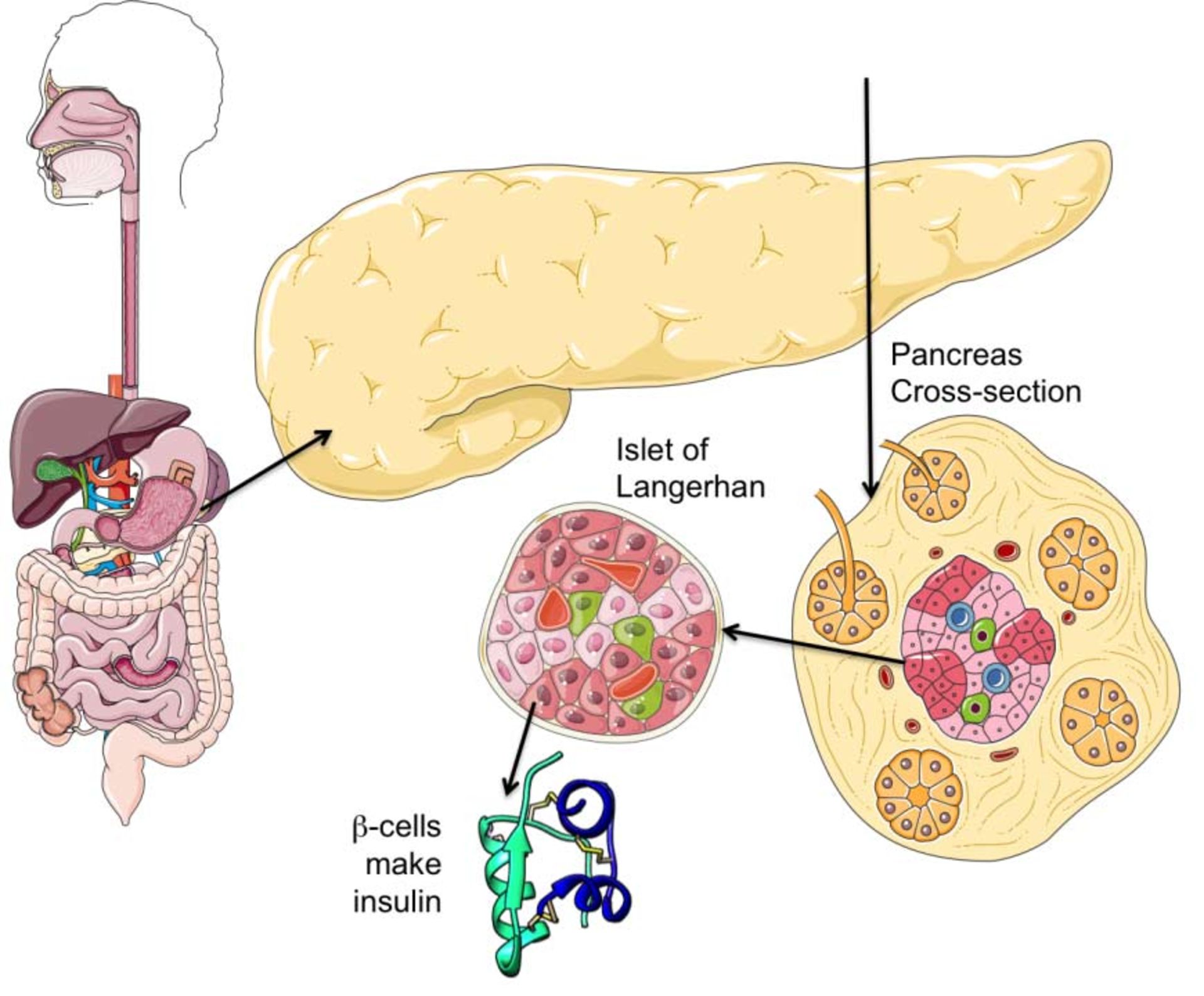
ديابت يا بيماري قند هنگامي بهوجود ميآيد كه هورمون انسولين، عامل تنظيمكنندهي قند خون، يا بهاندازهي كافي در بدن توليد نميشود يا بافتهاي بدن به آن به درستي پاسخ نميدهند. درنتيجه سوختوساز قند در بدن مختل ميشود و قند خون از حد طبيعي خود بالاتر ميرود، و در نهايت علايم شاخص ديابت بهصورت پرخوري، پرنوشي و پرادراري ظاهر ميشود. هورمون انسولين كه از سلولهاي جزاير لانگرهانس در غدهي لوزالمعده به درون خون ترشح ميشود، كاركردهاي مختلفي در بدن دارد، براي مثال ورود قند را از خون به درون سلولها تسهيل ميكند تا سلولها بتوانند براي تأمين انرژي خود از آن استفاده كنند. در صورت كمبود يا عدم تأثير انسولين، قند نميتواند وارد سلولها شود، درنتيجه قند خون بالا ميرود.
بالا رفتن قند خون علاوه بر ايجاد علائم حادي كه در بالا به آن اشاره شد، در درازمدت باعث آسيب رساندن به تقريبا هر عضو حياتي بدن از جمله قلب، مغز، چشم، كليهها و... ميشود. لوزالمعدهي مبتلايان به اين نوع ديابت، انسولين توليد ميكند، اما اين مقدار آنقدر كافي نيست كه سطح قند خون يا گلوكز را در حد عادي حفظ كند. يك عامل مهم در ايجاد مقاومت به انسولين و بالا رفتن قند خون در اين بيماران چاقي آنها است. ديابت نوع دو نيز درماني ندارد، اما كارهاي مختلفي ميتوان براي درمان و نيز پيشگيري از آن انجام داد. براي كنترل و جلوگيري از اين بيماري بايد رژيم غذايي سالم مصرف كرد، به مقدار كافي ورزش كرد و وزن خود را متعادل نگه داشت.
در بيماري ديابت، هورمون انسولين بهاندازهي كافي در بدن توليد نميشود
بيماراني كه اين اقدامها در آنها مؤثر واقع نشود، معمولا تحت درمان با قرصهاي خوراكي پايينآورندهي قند خون قرار ميگيرند؛ البته ممكن است در درازمدت اين قرص ها تأثير خود را از دست بدهند و بيمار مجبور شود با تزريق انسولين، قند خون خود را طبيعي نگه دارد. كنترل دقيق ديابت و طبيعيكردن قند خون در هر دو نوع اين بيماري ميتواند باعث جلوگيري از بروز عوارض درازمدت تهديدكنندهي ناشي از آن شود و عمر طبيعي بيماران را تضمين كند. بهصورت طبيعي، بدن شما قند و كربوهيدرات را به گلوكوز تبديل ميكند. گلوكز درواقع سوخت سلولهاي بدن است اما سلولها به انسولين نيز نياز دارند. انسولين هورموني در جريان خون شما است كه به سلولها كمك ميكند گلوكز را به ميزان كافي جذب و استفاده كنند.
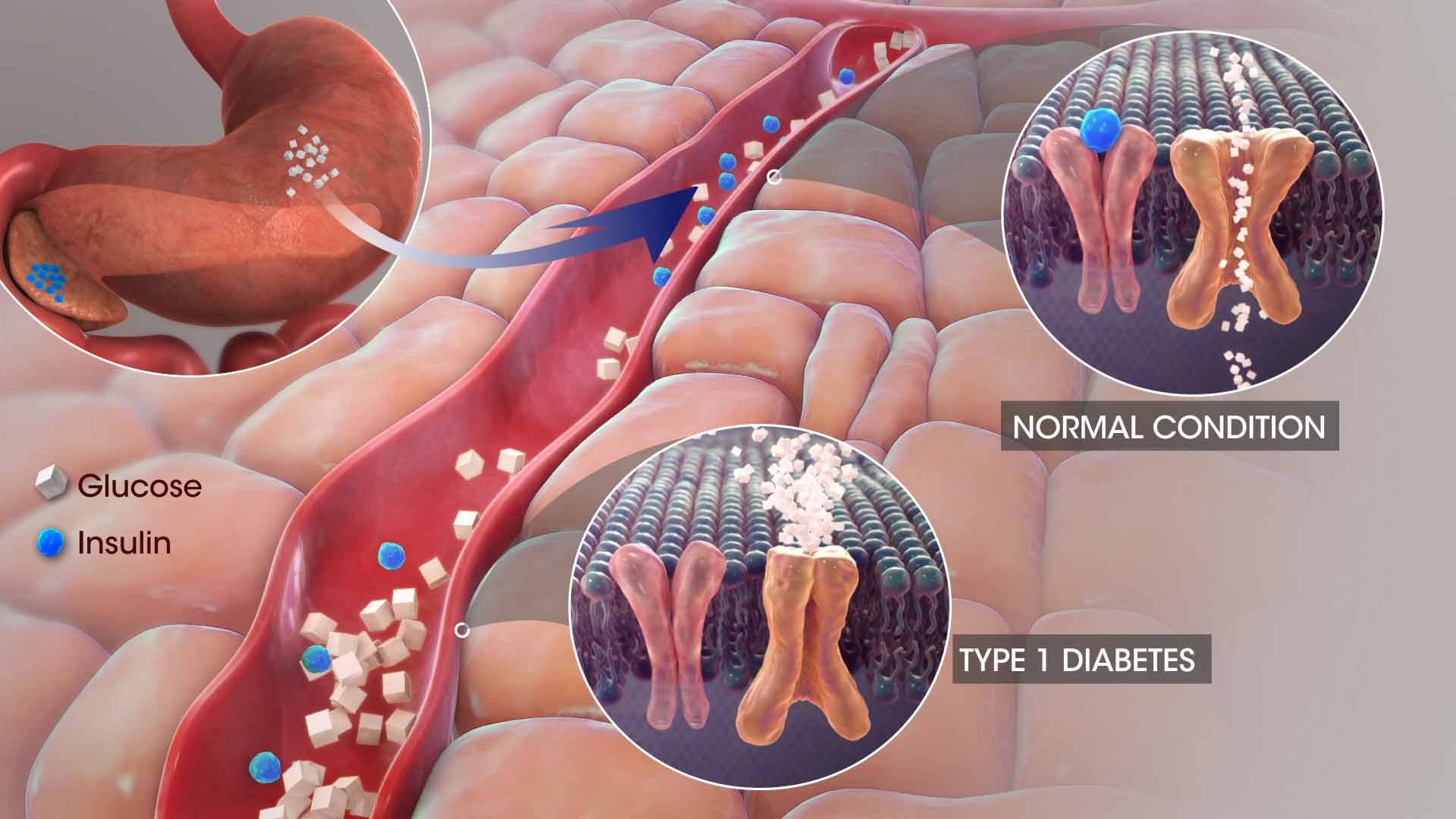
ديابت نوع ۱ (وابسته به انسولين)
ديابت ناشي از واكنش ايمني (Type 1A)، يك اختلال ناهمگون ناشي از جهشهاي (اتواخبار تخصصيال مغلوب و وابسته به X مغلوب) شناخته شده و همچنين توارث چندژني/تكژني است. ديابت نوع ۱ دربرگيرنده ۵ الي ۱۰ درصد از انواع ديابت است، در اين نوع از ديابت، تخريب سلولي سلولهاي بتا در پانكراس اتفاق ميافتد. علت اصلي از دست رفتن سلولهاي بتا، تخريب سلولي ناشي از «واكنش ايمني سلولي» است. در پي اين تخريب، ماركرهايي در خون رها ميشوند كه شامل آنتيبادي عليه انسولين، اتوآنتيباديهاي گاد (GAD۶۵)، اتوآنتيبادي تيروزينفسفاتاز IA-۲ و IA-۲β است. اين ماركرها ممكن است در ۸۵ الي ۹۰ درصد از مبتلايان ديده شود. ارتباطي ميان اچالايهاي خاص و اين نوع از ديابت هم مشاهده شده است. در پي تخريب سلولهاي بتا توسط لنفوسيتها ترشح انسولين كاهش مييابد؛ تا جاييكه انسولين موجود نميتواند قند خون را تنظيم كند.
معمولا بعد از از دست رفتن ۸۰ تا ۹۰ درصد از سلولهاي بتا است كه هايپرگلايسمي اتفاق ميافتد و ممكن است ديابت تشخيص داده شود. در اين مرحله بيمار نيازمند انسولين خارجي است تا از بروز «كتوز» جلوگيري و هايپرگلايسمي و همچنين متابوليسم چربي و پروتئين، كنترل شود. ديابت نوع يك به ديابت وابسته به انسولين نيز معروف است. در گذشته به دليل اينكه اين نوع از ديابت بيشتر در كودكي رخ ميداد، به آن ديابت دوران نوجواني ميگفتند. ديابت نوع يك وضعيتي است كه سيستم ايمني خودكار بدن باعث آن ميشود. اين وضعيت زماني اتفاق ميافتد كه سيستم ايمني بدن با استفاده از آنتيباديهاي خود به پانكراس حمله ميكند. به همين دليل، پانكراس آسيبديده در بدن افرادي كه به ديابت نوع يك مبتلا هستند، انسولين توليد نميشود.
اين نوع از ديابت ميتواند نوعي استعداد ژنتيكي باشد. همچنين معيوب بودن سلولهاي بتا در پانكراس نيز ميتواند دليلي بر ابتلاي فرد به ديابت نوع يك باشد. ابتلا به ديابت نوع يك فرد را با خطرات زيادي روبهرو ميكند. بسياري از اين خطرات از آسيبديدگي مويرگهاي چشم (رتينوپاتي ديابتي)، سيستم عصبي (نوروپاتي ديابتي) و كليهها (نفروپاتي ديابتي)، منشا ميگيرند. البته اشكالات جديتري هم هستند كه از آنها ميتوان به بيماريهاي قلبي و سكته اشاره كرد. تنها روش كنترل ديابت نوع يك، تزريق انسولين در لايهي چربي زير پوست است. انواع مختلفي از انسولين در بازار موجود است.
پمپهاي انسولين روشي براي تزريق انسولين هستند كه نزديكترين حالت ممكن به ترشح طبيعي انسولين از لوزالمعده است. خود دستگاه پمپ تقريبا بهاندازهي كف دست است. هر پمپ از سه قسمت تشكيل شده است؛ يك مخزن قابل تعويض انسولين كه در داخل دستگاه قرار دارد و مجموعهي تزريق كه شامل يك سوزن مخصوص و لولهي لاستيكي رابطي است كه سوزن را (كه در زير پوست قرار دارد) به مخزن انسولين متصل ميكند. هر پمپ داراي برنامهاي است كه بهطور خودكار غلظت متناسبي از انسولين را در طول ۲۴ ساعت به زير پوست تزريق ميكند.
زمان و مقدار انسولين مورد نياز براي وعدههاي غذايي نيز توسط فرد ديابتي تنظيم ميشود. پمپهاي جديد بهراحتي ميتوانند براساس ميزان قند خون فعلي و مقدار كربوهيدرات غذا و حتي مدت زمانيكه از تزريق قبلي گذشته است، مقدار انسولين مورد نياز براي تزريق در وعدهي كنوني غذا را محاسبه كنند. همچنين اين پمپها داراي زنگ خطر نيز هستند و بهعنوان مثال در صورت فراموش كردن تزريق انسولين يا قطع جريان انسولين به فرد ديابتي هشدار ميدهند. مهمترين مانع در استفاده از پمپهاي انسولين ارزش بسيار زياد آنها است.
ديابت نوع ۲ (غيروابسته به انسولين)
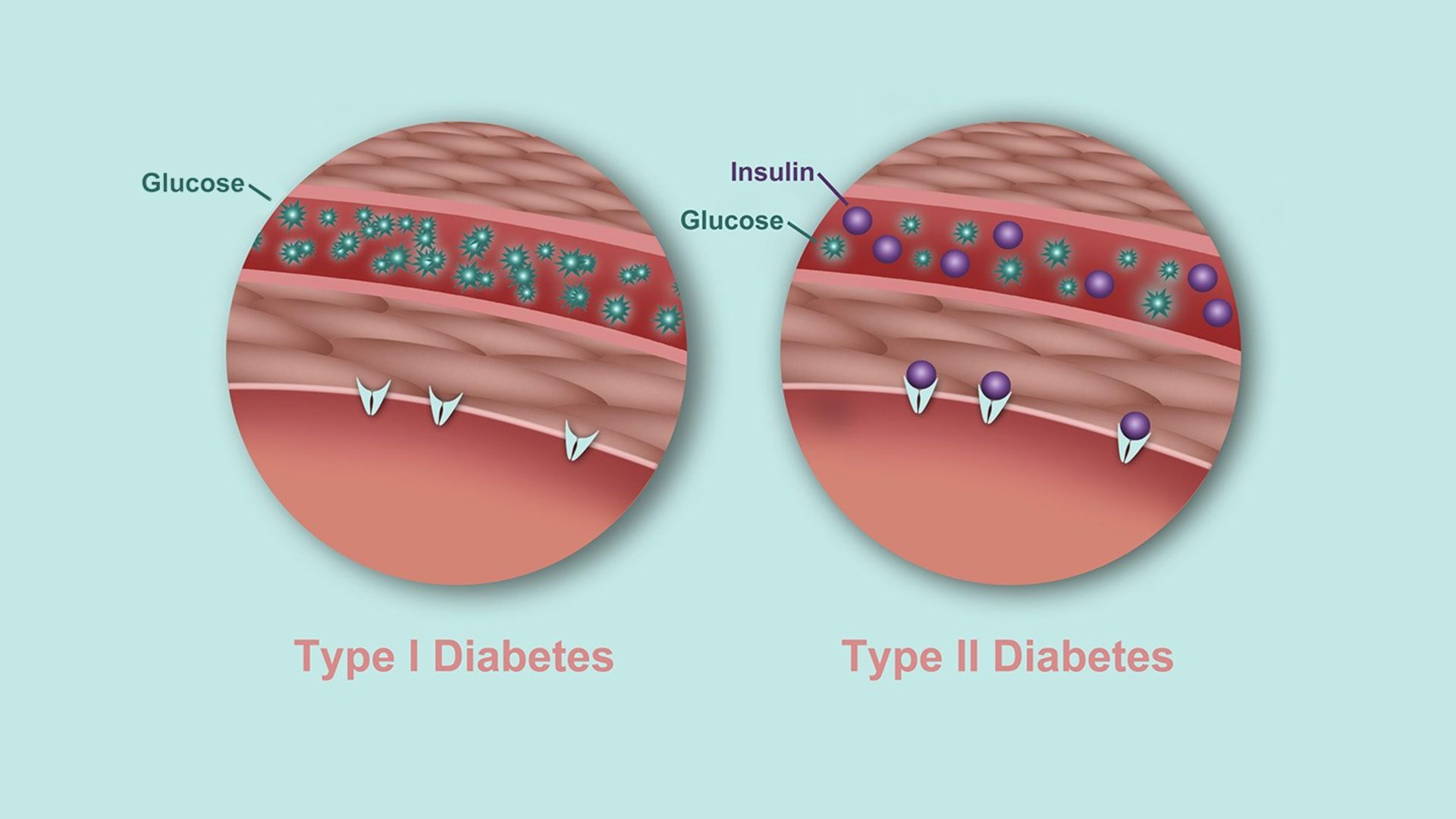
انسولين هورموني است كه بهصورت طبيعي در بدن توليد ميشود. پانكراس آن را توليد ميكند و زمانيكه غذا ميخوريد آن را در بدن آزاد ميسازد. انسولين كمك ميكند قند موجود در جريان خون به سلولهاي سراسر بدن منتقل شود و در آنجا بهعنوان انرژي مورد استفاده قرار ميگيرد. اگر ديابت نوع ۲ داشته باشيد، بدن شما نسبت به انسولين مقاوم ميشود و ديگر از اين هورمون به شكل مؤثر استفاده نميكند. همين مسئله، پانكراس را وادار ميكند تا بيشتر كار كند و انسولين بيشتري توليد كند. با گذشت زمان، اين عمل ميتواند به سلولهاي پانكراس آسيب برساند و به تدريج ممكن است پانكراس شما ديگر قادر به توليد انسولين نباشد.
اگر بدنتان به مقدار كافي انسولين توليد نكند يا اگر از آن به شكل موثري استفاده نكند، گلوكز در جريان خون جمع ميشود و باعث ميشود بدن نيازمند انرژي باشد. پزشكان نميدانند دقيقا چه چيزي باعث آغاز اين سلسله رويدادها ميشود. شايد اين وضعيت به دليل اختلال عملكرد سلولهاي پانكراس يا به دليل اخلال در پيامرساني سلولي بهوجود بيايد. در برخي افراد، كبد، بيش از حد گلوكز توليد ميكند. همچنين ممكن است ديابت نوع دو به دليل استعداد ژنتيكي بروز كند. همچنين، استعداد ژنتيكي در مورد چاقي نيز وجود دارد كه چاقي هم ميتواند خطر ابتلا به ديابت نوع دو را افزايش دهد. پژوهشها براي پيبردن به دلايل ابتلا به ديابت نوع دو همچنان ادامه دارد.
اين ديابت به ديابت بزرگسالان نيز معروف است؛ ۹۵ درصد از پروندههاي ديابت بين بزرگسالان، مربوط به ديابت نوع دو هستند. اين نوع از ديابت ابتدا به ديابت بزرگسالان شهرت داشت؛ اما رفتهرفته و با بيشتر شدن كودكان چاق و نوجواناني كه اضافهوزن دارند، اين بيماري در بين افراد اين ردهي سني نيز شيوع پيدا كرده است. ديابت نوع دو همچنين به ديابت غير وابسته به انسولين نيز مشهور بوده است. ديابت نوع دو معمولا خفيفتر از ديابت نوع يك است. بااينحال ناديده گرفتن آن مسلما عواقب سختي در پي خواهد داشت. اين عواقب معمولا در مويرگهايي اتفاق ميافتند كه وظيفهي رساندن خون به كليهها، اعصاب و چشمها را دارند.
در بدن افرادي كه ديابت نوع دو دارند، پانكراس معمولا مقداري انسولين توليد ميكند. اما اشكال اينجا است كه اين مقدار از انسولين يا براي بدن كافي نيست، يا سلولها نسبت به آن مقاوم شدهاند. مقاومت به انسولين يا عدم حساسيت نسبت به آن، در درجهي اول در چربي، كبد و سلولهاي عضلاني اتفاق ميافتد. افرادي كه اضافهوزن آنها ۲۰ درصد بالاتر از حد طبيعي باشد، معمولا بيشتر به اين نوع بيماري و عوارض ديابت دچار خواهند شد. اين افراد در مقابل انسولين مقاومت دارند و اين باعث ميشود پانكراس براي توليد انسولين بيشتر و بيشتر تلاش كند. اما بااينحال باز هم ميزان انسولين كافي براي كنترل قند خون وجود ندارد.
ديابت نوع دو پيشرفتكننده است و بر همين اساس بيمار بايد از داروهاي مخصوص ديابت نيز استفاده كند. دانشمندان دريافتهاند كه با تزريق اسفنجهاي پليمري به بافت بدن بيماران مبتلا به ديابت نوع دو، رابطه ميان چربي و ساير قسمتهاي بدن از نو شروع ميشود درنتيجه از افزايش وزن جلوگيري ميشود. در پژوهشهاي جديدي در مورد ديابت نوع دو، پژوهشگران دريافتهاند كه كاشت اسفنجهاي پليمري در بافت بدن ميتواند راهي جديد را در مورد اين بيماري باز كند. پژوهشگران دانشگاه كاروليناي جنوبي در كلمبيا دريافتند كه موشهاي چاق مبتلا به ديابت نوع دو با رژيم غذايي با چربي بالا كه در بافت بدن آنها از اسفنجهاي پليمري كار گذاشته شده بود پس از سه هفته ميزان افزايش وزن و قند خون كمتري نسبت به موشهاي مشابه بدون درمان داشتند.
ديابت بارداري
بهدليل تغيير سبك زندگي و نوع تغذيه در سالهاي اخير، شايد يكي از نگرانيهاي خانمهاي باردار ابتلا به ديابت بارداري باشد. ديابت بارداري درواقع افزايش سطح قند خون در زمان بارداري است كه در بعضي از زنان ايجاد ميشود و معمولا بين هفتههاي ۲۴ تا ۲۸ بارداري اتفاق ميافتد. ابتلا به ديابت بارداري به اين معنا نيست كه شما قبل از بارداري ديابت داشتهايد يا بعد از زايمان هم دچار ديابت خواهيد شد. با اين حال دچار شدن به ديابت بارداري احتمال ابتلاي شما را به ديابت نوع دو افزايش خواهد داد. علت اصلي ديابت بارداري مشخص نيست اما احتمالا هورمونها در ايجاد آن موثرند. در زمان بارداري بدن شما بعضي از هورمونها را بيشتر توليد ميكند؛ براي مثال: لاكتوژن جفتي انساني (HPL) و هورمونهايي كه مقاومت به انسولين را افزايش ميدهند. اين هورمونها روي جفت تأثير ميگذارند و مانع از سقط جنين ميشوند.
با گذشت زمان مقدار اين هورمونها در بدن افزايش مييابد و درنتيجه ممكن است سبب ايجاد مقاومت به انسولين شود. انسولين كمك ميكند تا گلوكز موردنياز براي توليد انرژي، ازطريق خون وارد سلولها شود. بدن در زمان بارداري كمكم نسبت به انسولين مقاوم ميشود و ميزان گلوكز بيشتري در جريان خون باقي ميماند. اگر مقاومت به انسولين شدت پيدا كند، سطح قند خون غيرطبيعي ميشود؛ اين موضوع منجر به ديابت بارداري ميشود. بعضي از پزشكان مطالعه ديابت بارداري را با آزمايش چالش گلوكز شروع ميكنند؛ اين آزمايش نيازي به آمادگي اوليه ندارد. براي اين آزمايش بايد محلول گلوكز را بنوشيد و يك ساعت بعد آزمايش خون انجام دهيد.
اگر سطح قند خونتان بالا باشد، ممكن است كه پزشك آزمايش تحمل گلوكز خوراكي (GTT) را برايتان تجويز كند. ديابت بارداري به دو دسته تقسيم ميشود: ديابت بارداري دستهي يك، تنها با رژيم غذايي مناسب كنترل ميشود؛ اما در ديابت بارداري دستهي دوم، فرد بايد براي كنترل ديابت خود حتما از انسولين يا داروهاي خوراكي استفاده كند. در صورتي كه به ديابت بارداري مبتلا هستيد، درمان شما وابسته به سطح قند خون بدنتان درطول روز خواهد بود. در بيشتر مواقع، پزشك از شما ميخواهد كه سطح قند خونتان را قبل و بعد از مصرف غذا اندازه بگيريد و شرايط شما را با تغذيهي سالم و ورزشهاي منظم مديريت ميكند؛ در بعضي از موارد تزريق انسولين تجويز ميشود.
هورمون انسولين از سلولهاي جزاير لانگرهانس به درون خون ترشح ميشود
براساس گزارشها، فقط ۱۰ تا ۲۰ درصد از زنان مبتلا به ديابت بارداري براي كنترل بيماريشان به تزريق انسولين نياز دارند. درصورتيكه ديابت بارداري شما بهدرستي مديريت نشود، فشار خون شما درطول بارداري بالا خواهد ماند. اين موضوع ميتواند سبب ايجاد خطرات احتمالي شود و روي كودكتان تأثير بگذارد. بهعنوان مثال ممكن است كودك بعد از تولد دچار اشكالاتي مانند وزن بالا درهنگام تولد، سختي در تنفس، قند خون پايين و ديستوشي شانه (shoulder dystocia)، شود.
نواقص ژنتيكي سلولهاي بتا
ديابت شيرين نوزادي، گروه ناهمگون ديگري از ديابتيها را تشكيل ميدهد كه تا ۶ ماهگي بروز پيدا ميكند و يكي از هر ۲۰۰ هزار تولد زنده را درگير ميكند. اين نوزادان در زمان بارداري، كوچك هستند و چربي زيرپوستي تحليليافته دارند. انواع تكژني ديابت، گروه ناهمگوني (هتروژن) از ديابتيها را تشكيل ميدهند كه توسط يك «جهش ژنتيكي» ايجاد و با اختلال ترشح انسولين مشخص ميشوند. تخمين زده ميشود كه ۵ درصد از تمام انواع ديابت ناشي از اين جهشها است، بااينحال تشخيص دقيق، اهميت زيادي در درمان پروگنوز و ريسك در افراد خانواده دارد. شايعترين نوع معمولا با بروز افزايش قند در سنين پايين (زير ۲۵ سال) مشخص ميشود كه ديابت با سن بروز جوانان (MODY) ناميده ميشوند. توارث اين نوع «اتواخبار تخصصيال مغلوب» است؛ اختلالات در ۶ محل ژني تاكنون براي اين بيماري شناخته شده كه شايعترين آن روي كروموزم ۱۲ در فاكتور رونويسي هپاتيك، معروف به جهش "HNF-۱α" است.
در بدن بيماران نوع دو، انسولين توليد شده يا كافي نيست يا نسبت به سلولها مقاوم شدهاند
جهش ژن گلوكوكيناز روي كرومواخبار تخصصي ۷p قرار دارد، منجر به توليد مولكول معيوب گلوكوكيناز كه عامل تبديل گلوكز به گلوگز-۶-فسفات و تحريك ترشح انسولين است، ميشود. بهعلت اين جهش مقادير بالاتري از گلوكز لازم است تا منجر به ترشح معمول انسولين شود. فرم نادرتر جهش در ساير فاكتورهاي رونويسي مانند، "HNF-۴α"، "HNF-۱β"، "IPF-۱" و "NeuroD۱" است. آزمايشهاي ژنتيكي براي اين نوع معمولا در مواردي كه سن بروز ديابت پايين است، علايم غيرمعمول بسته به ديابت نوع يك و دو مشاهده ميشود يا سابقه خانوادگي قوي از اين نوع وجود دارد، توصيه ميشود. جهشهاي نقطهاي روي «دياناي ميتوكندريها» كه بهطور انحصاري از مادر به ارث ميرسد (اختلال NIDDM) با بروز ديابت و ناشنوايي مرتبط است. شايعترين فرم جهش موقعيت ۳۲۴۳ در tRNA ژن لوسين است.
اختلال ژنتيكي عملكرد انسولين
زنان ممكن است در اين نوع از ديابت، صفات بدني مردانه را نشان دهند و تخمدانهاي بزرگ شده كيستي داشته باشند. در گذشته اين سندرم يك نوع مقاومت به انسولين بهحساب ميآمد. لپرچانيسم و رابسون مندلهال، دو سندرم در كودكان است كه در آنها بيمار مقاومت شديد به انسولين دارد.
بيماريهاي پانكراس برونريز
ديابت يكي از عوارض «پانكراتيت» مزمن است. در اين نوع ديابت تخريب كل غدد درونريز پانكراس به وجود ميآيد و در اين بيماران احتمال بروز هايپوگلايسمي در پي درمان بيشتر ميشود. غير از پانكراتيت، ديابت ميتواند عارضهي هر نوع صدمه وارد شده به پانكراس شامل عفونتها، برداشتن پانكراس و سرطان پانكراس، باشد.
اختلالات غدد درونريز
چندين هورمون ميتوانند با عملكرد انسولين مقابله كنند كه ترشح بيش از حد هر يك از آنها ميتواند منجر به ديابت شود. معمولا اين اختلال در افرادي ديده ميشود كه از قبل بهعلت نواقص ترشح انسولين، مستعد ديابت هستند. افزايش هورمون رشد و كورتيزول از اختلالات شايع هورموني منجر به ديابت هستند.
ديابت بيمزه
ديابت بيمزه (DI) يك بيماري نادر است و زماني اتفاق ميافتد كه كليههاي شما قادر به حفظ آب نيستند. دليل اين نامگذاري اين است كه اين نوع از ديابت باعث بالا رفتن سطح قند خون نميشود. ديابت بيمزه را نبايد با ديابت شيرين اشتباه گرفت زيرا اين دو عارضه هيچ رابطهاي با يكديگر ندارند و ديابت شيرين بسيار شايعتر از ديابت بيمزه است. اين بدان معني است كه شما ميتوانيد بدون داشتن ديابت شيرين نيز به اين بيماري مبتلا شويد؛ درواقع، اين وضعيت ميتواند در بدن هر كسي اتفاق بيافتد. ديابت شيرين به دليل مقاومت به انسولين رخ ميدهد و منجر به بالا رفتن قند خون ميشود اما ديابت بيمزه ناشي از توليد هورمون غيرطبيعي در مغز است كه براي جلوگيري از ادرار بيش از حد و حفظ آب در بدن ترشح ميشود. بدون وجود اين هورمون كليهها دائما در حال توليد ادرار هستند.
ديابت در اثر داروها يا مواد شيميايي
تخريب برگشتناپذير سلولهاي بتا در موارد نادري در پي مصرف واكور (نوعي سم ضد موش) يا پنتاميدين وريدي ممكن است اتفاق بيافتد. برخي داروها هم ميتوانند عملكرد انسولين را مختل كنند؛ بهعنوان مثال «نيكوتينيك اسيد» و «گلوكوكورتيكوئيدها» از اين دسته هستند. برخي از داروهاي پركاربرد و نسبتا بيخطر هم با افزايش ريسك بروز ديابت ارتباط دارند كه شامل داروهاي ضدفشار خون تيازيدي، استاتينها و بتابلاكرها، است. در مورد استاتينها مطالعات نشان ميدهد كه اين افزايش ريسك بسيار اندك است و درحالحاضر اين افزايش ريسك توجيهكننده قطع يا كاهش مصرف استاتينها نيست.
پيشديابت
اين عارضه، زمينه را براي ابتلاي افراد به بيماريهاي قندي فراهم ميكند. بهتر است با علايم مهم براي ديابت مخفي آشنا شويد و در صورت لاخبار تخصصي به پزشك متخصص داخلي مراجعه كنيد. پوست تيره، كمبود خواب، ميل به فعاليت بدني كمتر، تاري ديد، افزايش تشنگي و زخمي كه دير خوب ميشود از هشدارهاي زمينهساز ديابت بهشمار ميروند. ديابت در آمريكا يكي از بيماريهاي بسيار رايج است، و انجمن ديابت اين كشور اعلام كرده است كه بيش از ۹ درصد جمعيت اين كشور در سال ۲۰۱۲ با ديابت تشخيص داده شدهاند. در اين ميان، مرحله پيشديابت كه بهعنوان عارضهي «عدم تحمل گلوكز» نيز شناخته ميشود، معمولا هيچ علايم خاصي ندارد. اين حالت اغلب قبل از ابتلاي جدي به ديابت نوع دوم بروز ميكند. بيش از ۸۶ ميليون از افراد بالاي ۲۰ سال در ايالات متحدهي آمريكا در مرحلهي پيش ديابت هستند؛ يعني قند خون آنها بالاتر از سطح نرمال است ولي در حدي بالا نيست كه بتوان آن را ديابت در انديشه متخصصين گرفت.
گلوكز و انسولين
چون ديابت، توانايي بدن در استفاده از گلوكز را دچار اشكال ميكند، پس ابتدا به سراغ گلوكز ميرويم تا ببينيم اين ماده چگونه بدن را تحت كنترل خود دارد. گلوكز يك قند ساده است كه انرژي لازم براي تكتك سلولهاي بدن را فراهم ميكند. سلولها گلوكز را از خون ميگيرند، آن را ميشكنند و انرژي درون آن را براي مصارف خود بر ميدارند. گلوكز توسط سلولهاي بدن ساخته نميشود و تمامي آن توسط خوراكيهايي كه در طول روز مصرف ميكنيم بهدست ميآيد. وقتي غذايي ميخوريد يا يك نوشيدني مينوشيد، گلوكز درون دستگاه گوارشي از درون خوردنيها بيرون كشيده و به جريان خون سپرده ميشود تا تغذيه سلولها صورت پذيرد. با تجمع مناسب گلوكز در خون، بدن سعي ميكند تا هميشه ميزان قند را در سطح مناسبي نگه دارد و در طول روز آنها را به سلولها برساند.
مرحلهي پيشديابت يا عارضهي عدم تحمل گلوكز، معمولا هيچ علايم خاصي ندارد
در غير اين صورت، اگر گلوكز غذايي كه خورديم به يكباره آزاد ميشد، در همان لحظه سلولها تمام گلوكز را دريافت ميكردند و چند دقيقه بعد از گرسنگي تلف ميشدند تا اينكه دوباره چيزي بخوريد. بنابراين، وقتي شما غذاي زيادي ميخوريد و گلوكز زيادي وارد بدن خود ميكنيد، خون، آنها را به كبد و ماهيچهها ميبرد و آن را به گليكوژن تبديل ميكند. «گليكوژن»، زنجيرهي بلندي از گلوكز است كه در زمان گرسنگي، بدن آن تجزيه ميكند تا گلوكز آزاد شود. به همين سبب، حتي در بازههاي زماني طولاني مدت هم انسان ميتواند سوخت لازم براي بدن خود را تأمين كند، بدون آنكه غذايي بخورد. براي آنكه بدن دقيقا بتواند اين فرايند را به انجام برساند و گلوكز به يكباره وارد خون نشود، دو هورموني كه پانكراس منتشر ميكند نقش مهمي دارند: انسولين و گلوكاگون. انسولين توسط سلولهاي بتا در جزاير لانگرهانس توليد و ترشح ميشوند.
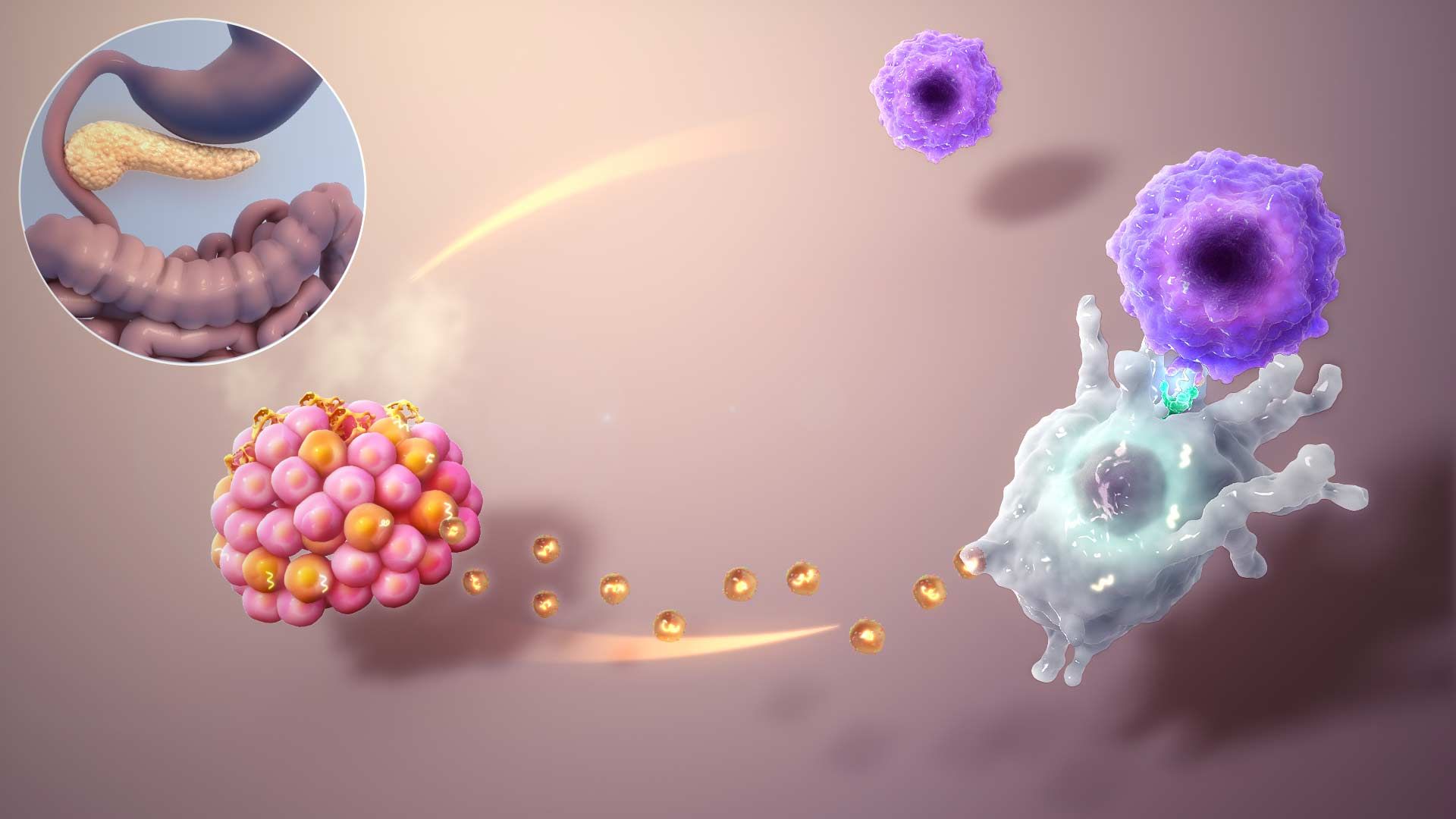
حملهي سلولهاي اتوايميون به ديابت نوع يك
جزاير لانگرهانس، غدد درونريز بسيار كوچكي در پانكراس هستند و به همين دليل، پيشوند «جزاير» براي آنها انتخاب شده است. انسولين هورموني پروتئيني است كه از ۵۱ آمينواسيد تشكيل ميشود و تقريبا تمام سلولهاي بدن به آن نياز دارند اما عمدهي اهداف آن سلولهاي كبد، سلولهاي چربي و سلولهاي عضلات هستند. انسولين روي سلولهايي كه گفته شد چنين اثري ميگذارد: تحريك سلولهاي كبد و عضله براي ذخيره گلوكز بهصورت گليكوژن، تحريك سلولهاي چربي براي تشكيل چربي از اسيدهاي چرب و گليسرول، تحريك سلولهاي كبد و عضله براي ساخت پروتئين از آمينواسيدها و مهار سلولهاي كبد و كليه براي ساخت گلوكوز طي مرحلهي «گلوكونئوژنز».
چند ماه پيش پژوهشگران با استفاده از سلول پانكراس مهندسيشده انسان در آزمايشگاه موفق به درمان ديابت نوع يك در موشها شدند و اميدوار هستند با استفاده از اين روش بتوانند با رشد بافت بيمار در آزمايشگاه، ديابت نوع يك را در انسان درمان كنند. پژوهشگران مركز پزشكي بيمارستان كودكان سينسيناتي با همكاري دانشگاه يوكوهاماي ژاپن دريافتند چگونه سلولهاي پانكراس انسان در آزمايشگاه قادر به رشد سيستم جريان خون و ترشح هورمونهايي مانند انسولين است. اين مطالعه نشان ميدهد سيستم كشت سلولي خودتراكمدهنده، قادر به رشد عروق خوني بافت هستند.
پژوهشگران در اين مطالعه، سلول بافتهاي مختلفي از جمله پانكراس، قلب و مغز را مورد مطالعه قرار دارند و همچنين از سلولهاي بنيادي پرتوان القايي نيز استفاده كردند. پس از پيوند سلولهاي مهندسيشده انسان به موشهاي مبتلا به ديابت، مشاهده شد كه اين سلولها مانند بخشي از سيستم غدد درونريز عمل ميكند و قادر به ترشح انسولين و تثبيت قند خون است. درحالحاضر موانعي كه براي استفاده از اين روش در انسان وجود دارند، اعصاب و منبع خون بافت هستند.
گلوكاگون
هيپوگليسمي (افت قند خون) زماني ميتواند اتفاق بيافتد كه سطح قند خون پايين باشد. علايم آن ميتواند شامل لرز، سرگيجه و دشواري در تكلم باشد. شما معمولا ميتوانيد وضعيت را با خوردن فوري يك خوراكي يا نوشيدني مانند آبميوه، نوشيدنيهاي بدون الكل يا آبنبات درمان كنيد. هايپرگليسمي (ازدياد قند خون) زماني ممكن است اتفاق بيافتد كه سطح قند خون بالا باشد. علايم مشخصهي آن شامل تكرر ادرار و تشنگي زياد است. گلوكاگون هورموني است كه هنگام افت غلظت گلوگز در خون از سلولهاي آلفاي جزاير لانگرهانس لوزالمعده (پانكراس) ترشح ميشود. عملكرد گلوكاگون برعكس انسولين موجب افزايش قند خون ميشود.
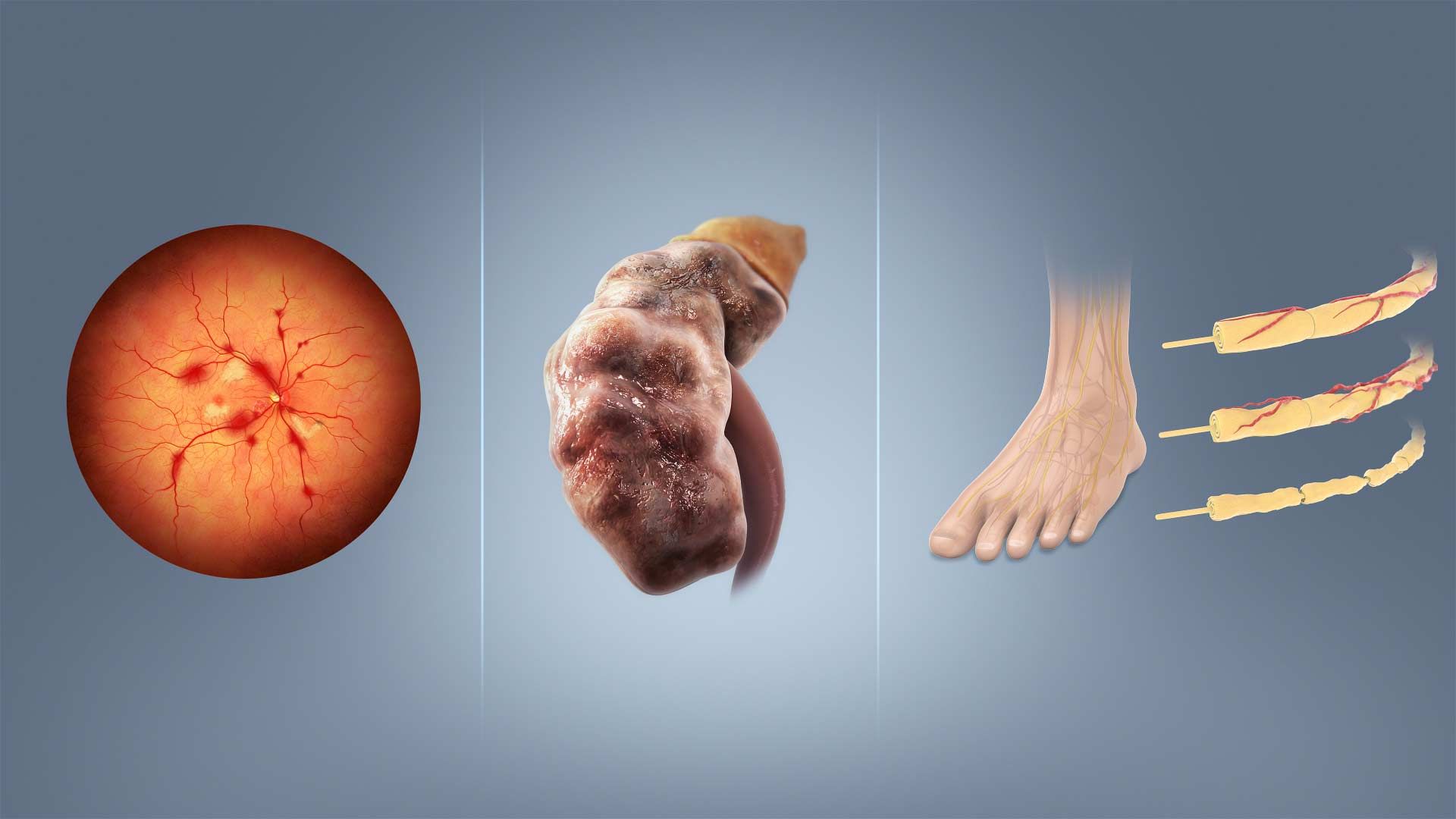
رتينوپاتي، نفروپاتي و نوروپاتي از عوارض بالقوهي ديابت هستند.
گلوكاگون يك پليپپتيد بزرگ و وزن مولكولي آن ۳۴۸۵ و طول رشتهي آن ۲۹ اسيد آمينه است. اين هورمون هم مانند انسولين بهصورت پيشساز ساخته ميشود و پس از تغيير و تحولاتي به هورمون بالغ تبديل ميشود. چهار تا ۶ ساعت بعد از خوردن غذا، سطح گلوكز در خون شما كاهش مييابد كه سبب تحريك پانكراس به توليد گلوكاگون ميشود. اين هورمون سيگنال ذخيره گلوكز را به سلولهاي كبدي و ماهيچهها براي تغيير گليكوژن ميفرستد. اين سلولها پس از آن، گلوكز را در جريان خون آزاد ميكنند تا سلولها بتوانند آن را براي توليد انرژي استفاده كنند. گليكوژن يك مادهي ساخته شده از گلوكز است كه درسلولهاي كبدي و ماهيچهاي ذخيره و براي توليد انرژي استفاده ميشود.
پانكراس يك اندام در شكم است كه باعث انتشار انسولين و گلوكاگون ميشود.. اگر ميزان ترشح اين هورمون اندك باشد، قند خون به حد خطرناكي كم ميشود و به بدن آسيب جدي ميرساند. اما بدن چگونه تشخيص ميدهد كه چه زماني بايد انسولين و چه زماني گلوكاگون ترشح كند؟ معمولا، سطح انسولين و گلوكاگون موجود در خون با يكديگر در تعامل است. يعني اگر ميزان يكي افزايش يابد، ديگري كم ميشود و بالعكس. مثلا، زمانيكه غذا ميخوريم، بدن آماده دريافت حجم گستردهاي از گلوكز، اسيد چرب و آمينواسيدهاي موجود در غذا ميشود. وجود چنين مادههايي، دستگاه گوارش را تحريك ميكند و آنهم به سراغ سلولهاي بتاي پانكراس ميرود تا انسولين ترشح شود.
گليكوژن در سلولهاي ماهيچهاي و كبدي ذخيره و براي توليد انرژي استفاده ميشود
مخالف همين پيامي كه به سلولهاي بتا داده ميشود، براي سلولهاي آلفا نيز صادر ميشود تا جلوي ترشح گلوكاگون را بگيرد. حالا تصور كنيد چند ساعتي از خوردن وعدهي غذايي گذشته است و بدن هيچ قندي براي دريافت از دستگاه گوارش ندارد. سلولهاي شما ۲۴ ساعته كار ميكنند و توقفي ندارند، پس بايد قندشان نيز تأمين شود. در اين حالت، سلولهاي آلفا تحريك ميشوند و به كار ميافتند تا با توليد گلوكاگون، دوباره قند خون را به حالتي طبيعي باز گردانند. همانطور كه تاكنون متوجه شدهايد، تعادل و تعامل ميان اين دو هورمون سبب ميشود كه بهاندازهي كافي در طول روز انرژي داشته باشيم و در هر ساعتي از روز بتوانيم فعاليتهاي مختلفي انجام دهيم، بدون آنكه هر لحظه مشغول خوردن باشيم.
آزمايش هموگلوبين (HbA۱C)
اسمهاي ديگر اين آزمايش "Glycated Hb" يا "Glycosylated HB" است و براي كنترل و ارزيابي بيماري ديابت است. اين ازمايش در حقيقت غلظت قند خون را در مراحل زماني ۲ تا ۳ ماه پيش، مطالعه ميكند. هموگلوبين انواع مختلفي دارد كه در حال طبيعي ۹۵ تا ۹۷ درصد آن را نوعي بهنام A1 تشكيل ميدهد، وقتي قند به اين نوع هموگلوبين متصل شد به آن هموگلوبين گليكوزيله (Hb A1c) ميگويند. پس هرچه قند بيشتر باشد بيشتر به هموگلوبين متصل و غلظت Hb A1c بيشتر ميشود. اين اتصال تا پايان عمر گلبول قرمز كه حدود ۱۲۰ روز يا سه ماه است پايدار ميماند، گرچه بسياري از ديابتيها قند خونشان را در خانه اندازه ميگيرند براي پزشك مهم است كه كنترل درازمدت بيماري را تحت انديشه متخصصين داشته باشد.
آزمايش A1C، به پزشكان چشماندازي از ميزانهاي قند خون در طول ۱۲۰ روز قبلي ميدهد كه تقريبا معادل طول عمر يك گلبول قرمز خون، است. پزشك شما با نتايج آزمايش A1C ميتواند دريابد كه آيا طرح درماني تجويزياش براي ديابت شما مؤثر بوده است يا نه. اين آزمون بايد حداقل سالي دوبار انجام شود. پزشك شما ممكن است در صورتي كه شما در كنترل قند خونتان اشكال داشته باشيد يا اخيرا تغييري در طرح درماني شما ايجاد كرده باشد، اين آزمون را به تعداد بيشتري انجام دهد
خودپايشي و دستگاه سنجش قند خون
يكي از وظايف بسيار مهم بيمار در كنترل بيماري ديابت، كنترل قند خون توسط خود بيمار با استفاده از دستگاه سنجش قند خون است. اين روش به افراد ديابتي مخصوصا بيماراني كه انسولين تزريق ميكنند يا بيماراني كه قند خون كنترل شدهاي ندارند، كمك ميكند كه نظارت دقيقتري بر وضعيت خود اعمال كنند. كنترل قند خون، مزاياي فراواني دارد؛ براي مثال كنترل قند خون قبل و دو ساعت بعد از صرف غذا به بيمار كمك ميكند تا ميزان تأثير مصرف غذا بر قند خون را دريابد؛ پيبردن به اين مسئله، بيمار را در انتخاب وعدهي غذايي مناسب ياري ميدهد. همچنين ميتوان با كنترل منظم قند خون در زمان فعاليت يا در زمان بيماري، ميزان انسولين دريافتي را تنظيم كرد.
پس از كشف انسولين، كنترل قند خون توسط بيمار در منزل دومين پيشرفت اساسي بشر در زمينه بيماري ديابت بوده است. بيماران ديابتي بهخصوص كساني كه از انسولين استفاده ميكنند از اين طريق ميتوانند قندشان را اندازهگيري كنند و براساس آن رژيم غذايي و دز انسولين دريافتيشان را كنترل كنند. براي استفاده از دستگاه اندازهگيري قند خون يا «گلوكومتر» بايد يك قطرهي كوچك از خون را روي نوار يكبارمصرف گلوكومتر قرار داد و نوار را داخل دستگاه گذاشت. تركيبات شيميايي بهكار رفته در اين نوارها با برخورد با خون ميتوانند ميزان گلوكز خون را نشان دهند. برخي از اين دستگاهها ميزان جريان الكتريكي را در خون اندازهگيري ميكنند و براساس آن قند را ميسنجند.
برخي ديگر نيز ازلحاظ رفلكت طيف نوري و سير انعكاس نور، ميزان قند خون را نشان ميدهند. تشخيص ديابت نبايد با استفاده از اين دستگاهها صورت بگيرد بلكه بايد حتما آزمايش خون داده شود. يعني مريض بايد به آزمايشگاه مراجعه كند تا از خون وريدياش نمونهگيري شود. دستگاههاي قند خون معمولا از خون نوك انگشت استفاده ميكند. اين خون ازطريق مويرگها گرفته ميشود و كامل است يعني هم داراي سلول است و هم مايع پلاسما. درحاليكه آزمايشگاه سلول را از خون جدا ميكند و فقط ميزان قند خون پلاسما يا سرم خون وريدي را نشان ميدهد. همين مسئله باعث ميشود ميزان قند خوني كه دستگاهها نشان ميدهند حدودا ۱۵ درصد از آزمايشگاه كمتر يا بيشتر باشد.
قند خون طبيعي ناشتا براي غيرديابتيها بايد كمتر از ۱۰۰ ميليگرم در دسيليتر باشد
قند خون طبيعي ناشتا براي كساني كه ديابتي نيستند بايد كمتر از ۱۰۰ ميليگرم در دسيليتر باشد. در صورتي كه اين ميزان بيشتر از ۱۲۶ باشد و اين ميزان يكبار ديگر هم تكرار شود فرد مبتلا به بيماري ديابت است. همچنين اگر فردي علايم بيماري ديابت را داشته باشد (تكرر ادرار، پرنوشي و كاهش وزن) و درعينحال قند خون تصادفياش (قند خوني كه بدون توجه به زمان گرفته شود) براي حتي يكبار بالاي ۲۰۰ باشد فرد مبتلا به ديابت است. البته اين معيارها آزمايشگاهي هستند و با دستگاه گلوكومتر نبايد به تشخيص ديابت پرداخت. همچنين كسي كه قند خون ناشتايش بين ۱۰۰ تا ۱۲۶ است مستعد بيماري ديابت محسوب ميشود.
پاي ديابتي
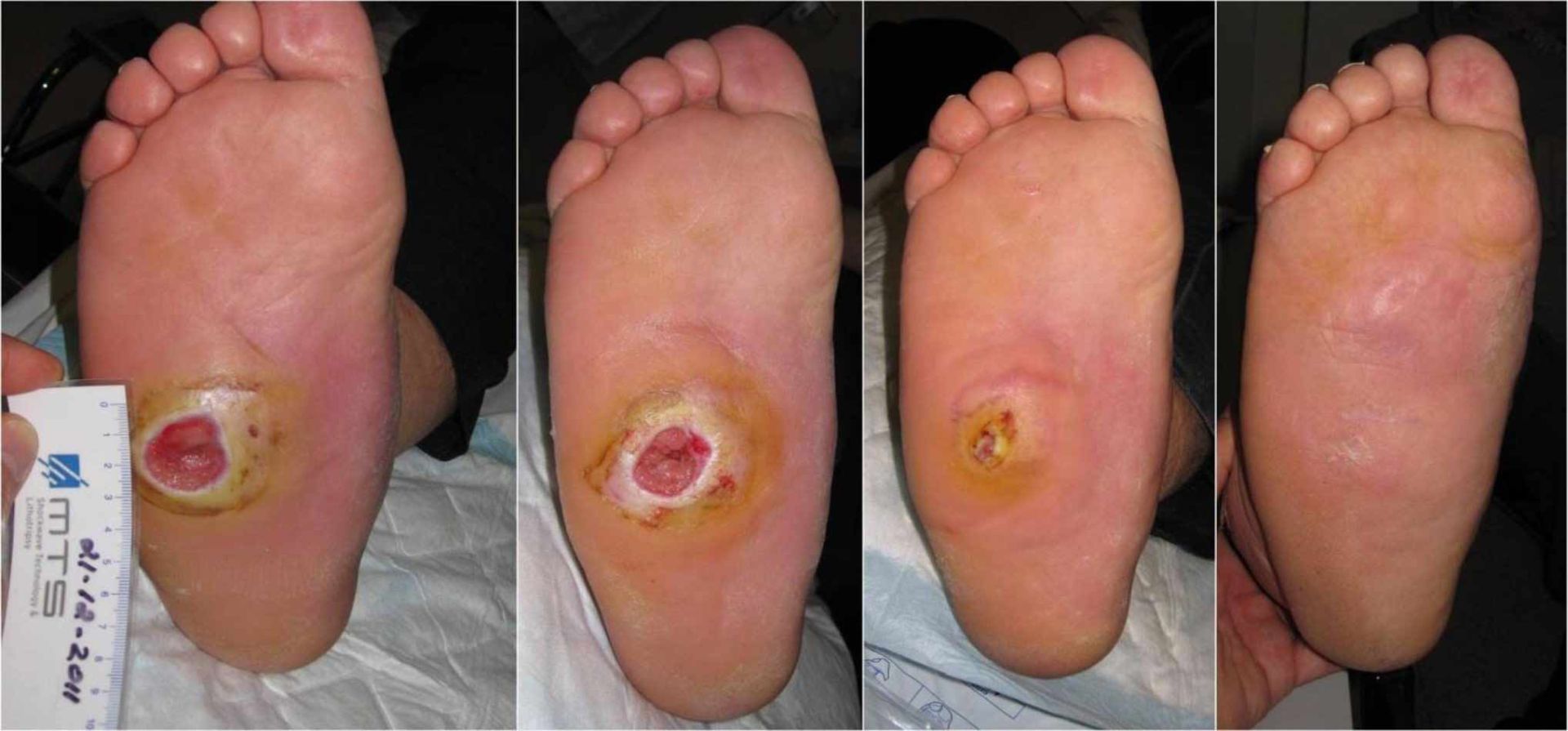
ديابت ميتواند اشكالات جدي را براي اندامها ايجاد كند. يكي از اين اشكالات زخمهاي مزمن و مقاوم به درماني است كه معمولا در كف پاي اين بيماران ايجاد ميشود. اين عارضه را پاي ديابتي (Diabetic foot) هم ميگويند. اشكالاتي كه براي پاي افراد مبتلا به ديابت ايجاد ميشود بهعلت دو اشكال عمدهاي است كه ديابت علت آن است. اين دو اشكال اختلالات اعصاب محيطي و كم شدن جريان خون اندام است. كف پا دورترين قسمت بدن از قلب است و نسبت به ديگر بافتهاي بدن خون كمي دريافت ميكند.
به همين علت است كه در هواي سرد اولين جايي از اندام كه سرد ميشود، پا است. بيماري ديابت در بلندمدت موجب كم شدن جريان خون در همه بدن ميشود ولي اين اشكال در پا بيشتر از جاهاي ديگر خودش را نشان ميدهد. همين امر موجب ميشود زخمهايي كه بهطور مرتب در اثر آسيبهاي محيطي در پاي همه افراد ايجاد ميشوند ولي بهسرعت خوب ميشوند در پاي اين افراد خوب نشود؛ چون بهبود زخم به مواد غذايي و اكسيژن نياز دارد كه از راه خون به بافتها ميرسد. ميكروبها هم زمينه را مساعد ميبينند و روي زخم ايجاد شده شروع به فعاليت ايجاد عفونت ميكنند. بهعلت كاهش جريان خون پا، گلبولهاي سفيد هم كمتر به محل زخم ميروند و دفاع ايمني بافت كم ميشود.
خود بيماري ديابت هم بهطور كلي سيستم ايمني بدن را كاهش ميدهد. اين امر موجب گسترش عفونت در زخم و تأخير در بهبود آن ميشود. اشكال ديگر افراد ديابتي اختلال در كاركرد اعصاب محيطي است كه موجب كم شدن حس لامسه در پاي آنها ميشود. اين كاهش حس موجب خشكي و ايجاد شكافهايي در پوست ميشود كه زمينه را براي ايجاد زخم فراهم ميكند. از طرف ديگر بيمار بهعلت كاهش حس، كمتر متوجه آسيبهاي محيطي ميشود. مثلا پا بدون اينكه شخص متوجه شود در مجاورت شي جديد قرار ميگيرد و ميسوزد.
درمان ديابت

مقالههاي مرتبط پزشكي:آلزايمر چيست؟علائم ايدزافسردگي چيست؟اخبار پزشكي و راههاي درمان بيماري ها
ورزش با افزايش اثر انسولين در بدن (يعني افزايش ورود گلوكز به داخل سلولهاي بدن مخصوصا سلولهاي عضلاني) باعث كاهش قند خون ميشود و اين اثر خود را با كم كردن قند خون ناشتا و مقدار هموگلوبين (كه بيانگر وضعيت درازمدت قند خون شما در طول ۲ الي ۳ ماه گذشته است) نشان خواهد داد. ديابت شيرين شايعترين «بيماري متابوليكي» است. تخمين زده ميشود شيوع آن در سراسر جهان تا سال ۲۰۵۰ به ۲۱ درصد برسد. در ايران شيوع ديابت حدود ۱۴ درصد تخمين زده ميشود. هدف درمان ديابت تنظيم گلوكز، چربي و فشار خون بهمنظور جلوگيري يا به تأخير انداختن عوارض مزمن ديابت است. رژيم غذايي، دارو و فعاليت بدني سه روش اصلي كنترل ديابت هستند.
فعاليت ورزشي استقامتي، مقاومتي و تركيبي در كنترل ديابت و عوارض جانبي خطرناك آن مفيد هستند. يك جلسه تمرين هوازي حساسيت به انسولين را به مدت ۲۴ الي ۷۲ ساعت افزايش ميدهد. تأثير مثبت فعاليت ورزشي به كاهش وزن، افزايش Glut4 عضله، افزايش جريان خون، كاهش توليد گلوكز كبدي و طبيعي شدن چربي خون منجر ميشود. تمرين مقاومتي درازمدت تحمل گلوكز و حساسيت انسوليني را بهبود ميبخشد و با افزايش تودهي عضلهي اسكلتي ميزان گليكوژن ذخيرهاي آن را افزايش ميدهد. در تجويز ورزش براي بيماران ديابتي بايد به وجود عوارض بيماري، سطح ناتواني و محدوديتهاي ارتوپدي توجه كرد.
هم انديشي ها