همهگيريهاي جهان در سال ۲۰۲۰؛ نبردي كه هرگز پايان نميپذيرد

شايد اين روزها تمام وحشت ما از فهرست بلند و بالاي بيماريهاي واگيردار تاريخ جهان درقالب يك نام خلاصه شده باشد: ويروس كرونا جديد يا كوويد ۱۹، بيماري مرموزي كه عليرغم نرخ مرگومير نسبتا پايين توانسته بهواسطهي سرعت انتشار بالا در عرض چند هفته، خود را از كلانشهري در خاور دور به دوردستترين و پيشرفتهترين جوامع غربي برساند. باور كردنش سخت است ولي ويروسي كوچك در جهان مترقي قرن بيستويكم توانسته در مدتي كوتاه مرزهاي جغرافيايي و سياسي نزديكترين همپيمانان را بهروي هم ببندد؛ تابلوهاي شاخص بورس بزرگترين بازارهاي اوراق بهادار جهان را سرخپوش كند؛ صنعت گردشگري كشورها را يكي پس از ديگري بهزانو درآورد و حتي بزرگترين قطبهاي فرهنگي و مذهبي جهان را نيز از انبوه جمعيت خالي كند.
اما تمدن ما پيشتر هم شاهد شكلگيري همهگيريهايي مشابه بوده است. در هر دوره از تاريخ، بيماريهايي از نقاط مختلف جهان سر برآوردهاند و با ميزان كشندگي و شدت واگيري مختصبه خود، جوامع فقير و غني را درگير خود كردهاند. از وبا و سندرم حاد تنفسي (سارس) گرفته تا ابولا و ايدز همگي بيماريهايي هستند كه احتمالا همگي نام آنها را پيشتر شنيدهايم؛ با وحشت ابتلاي آن زندگي كردهايم و پس از مدتي نيز آنها را به فراموشي سپردهايم. اما آيا همهي اين بيماريها همانگونه كه ما تصور ميكنيم مهار شدهاند يا كاملا از ميان ما رفتهاند؟
تصورات ما درمورد سير طبيعي شروع و پايان همهگيريها چندان به واقعيت نزديك نيست؛ بسياري از بيماريهاي هولناك هنوز هم در فهرست همهگيريهاي حال حاضر سازمان جهاني بهداشت بهچشم ميخورند. اين بيماريهاي خطرناك هنوز هم در برخي جوامع كوچك و بزرگ قرباني ميگيرند؛ امراضي كه در غياب جانفشاني جامعهي پزشكي مدرن، قطعا در ابعادي بسيار وسيعتر از آنچه امروز شاهد آن هستيم، ما و همنوعانمان را به كام مرگ ميكشاندند. در اينجا قصد داريم فهرستي از بيماريهايي همهگيري را كه همچنان جهان در سال ۲۰۲۰ با آنها دستبهگريبان است، برايتان نقل كنيم.
ابولا
بيماري ناشياز ويروس ابولا كه پيشتر با نام تب خونريزيدهنده ي ابولا هم شناخته ميشد، نوعي بيماري خطرناك و نادر است كه اغلب باعث مرگ مبتلايان ميشود. اين بيماري اولينبار در سال ۱۹۷۶ در جنوب سودان و جمهوري كنگو بهصورت همزمان شيوع يافت و بعدها با همهگيري دوبارهي آن در روستايي نزديك رودخانهي ابولا، با اسم جديد «ابولا» نامگذاري شد. بزرگترين دورهي شيوع ابولا در تاريخ، مربوطبه سالهاي ۲۰۱۴ الي ۲۰۱۶ در غرب آفريقا است؛ يعني زمانيكه اولين مورد ابتلا به بيماري در گينه ديده شد و در ادامه بهسرعت مرزهاي سيرالئون و ليبرا را درنورديد. اين بيماري دوباره در سال ۲۰۱۸ و ۲۰۱۹ در شرق كونگو باشكلي پيچيدهتر شيوع يافت و تلاشها براي مهار آن امروزه نيز ادامه دارد.
جهان در حال حاضر در حال نبرد با دومين موج بزرگ همهگيري ابولا در ادوار شيوع اين بيماري است.
علائم ابتلا به اين بيماري معمولا با تب، خستگي، درد عضلاني و گلودرد آغاز ميشود و در ادامه ميتواند با اسهال، استفراغ و خونريزيهاي داخلي و خارجي همراه شود. بنابر آمار سازمان جهاني بهداشت، ميانگين نرخ مرگومير در مبتلايان به اين بيماري ۵۰ درصد گزارش شده است. گفته ميشود ميزبان اصلي اين ويروس، نوعي خفاش ميوهخوار (با نام Pteropodidae) است كه احتمالا در اثر تماس مستقيم انسان با خون يا ترشحات اين جانور (يا ساير حيوانات آلوده)، ويروس توانسته به گونهي بشر منتقل شود. پس از مدتي، شكل جديد بيماري توانست از طريق تماس با ترشحات، خون، ادرار و مدفوع افراد مبتلا، از انساني به انسان ديگر منتقل شود.
شباهت علائم بيماري ابولا به بيماريهاي نظير حصبه، مالاريا و مننژيت، روند تشخيص و درمان آن را با اشكال مواجه كرده است
گونهي ويروسهاي ابولا متعلقبه خانوادهاي متشكل از سه عضو كيواويروسها، ماربورگويروسها و ابولاويروسها است. تاكنون شش گونهي متفاوت از ويروسهاي ابولا كشف شدهاند كه در هر دورهي شيوع يكي از آنها ظاهر شدهاند. هنوز هيچ درمان شناختهشدهاي براي اين بيماري دردسترس نيست و حتي تشخيص باليني علائم آن از ساير بيماريهاي مشابه (نظير حصبه، مالاريا و مننژيت) نيز بسيار دشوار است. از اين رو، معمولا انجام تستهاي تشخيصي پيشرفته براي شناسايي دقيق بيماري در افراد مشكوك ضرورت مييابد. متاسفانه بسياري از پزشكان و بهياران در حال خدمت در مناطق آلوده حين تماس با بيماران مبتلا با ابولا، خود مبتلا شدهاند. حتي مواردي از ابتلا بهعلت تماس با متوفيان آلوده به ويروس در حين مراسم خاكسپاري نيز ديده شده است. سازمان جهاني بهداشت احتمال انتقال بيماري از مادران مبتلا به نوزادان را از طريق فرايند شيردهي نيز تأييد كرده است.
تنها راهكارهاي دردسترس براي كاهش علائم بيماري ابولا و افزايش شانس حيات مبتلايان، مجموعهاي از مراقبتهاي حمايتي است. سال گذشته، طي شيوع مجدد اين بيماري در كنگو، براي نخستينبار يك روش درماني محدود مبتنيبر «داروهاي چندگانهي تصادفي» پيادهسازي شد تا تأثير و ايمني اين داروها براي درمان بيماران مبتلابه ابولا مطالعه شود. امروزه تلاشهاي وسيعي براي توليد واكسن ابولا در جريان است. در سال ۲۰۱۵، پزشكان يك نسخه از واكسن جديد با نام rVSV-ZEBOV را بهصورت آزمايشي روي گروهي پنج هزار نفري از بيماران در گينه مورد استفاده قرار دادند كه عملكرد پيشگيرانهي آن در دورهي ۱۰ روزه پس از واكسيناسيون افراد مثبت گزارش شد.
سازمان جهاني بهداشت براي پيشگيري از شيوع بيشتر بيماري راهكارهايي نظير كاهش تماس فيزيكي مستقيم با ترشحات و فراوردههاي خوني بيماران (اعم از بيماران قطعي يا مشكوك)، ضدعفوني وسايل آلودهي بهداشتي، كنترل روابط جنسي و پرهيز از تماس مستقيم با جانوران وحشي ساكن مناطق آلوده را در اولويت قرار است.
وبا
وبا (Cholera) بيماري نامآشنا و كشندهاي است كه از قرن ۱۹ ميلادي تابهامروز دست از دامان بشر نكشيده است. همهگيري ناشي از اين بيماري تاكنون هفت بار تاريخ جهان را درنورديده است كه چندين بار آن تنها در قرن نوزدهم و در اروپا روي داده است. وبا امروزه بهعنوان يك تهديد جهاني براي سلامت عمومي و شاخصي از ضعف توسعهي اجتماعي در جوامع شناخته ميشود. پژوهشگران ميگويند هر ساله بين ۱/۳ تا ۴ ميليون از موارد ابتلا به وبا در جهان شناسايي ميشود كه از اين ميان، جمعيتي بين ۲۱ هزار الي ۱۴۳ هزار نفر جان خود را از دست ميدهند. گفتني است طي هفت دورهي همهگيري وبا در جهان، اين بيماري توانست قربانيان بسياري را بهخصوص از ميان كودكان بگيرد. دورههاي همهگيري وبا در تاريخ معاصر كشور ما نيز همچنان بهصورت منقطع ادامه يافته است و طي سالهاي ۷۹ تا ۸۴ نيز نزديك به ۱۰۰ مورد ابتلا به اين بيماري گزارش شد.
وبا طي هفت دورهي همهگيري در جهان قربانيان بسياري را از ميان كودكان گرفت.
وبا ناشي از يك عفونت در رودهي باريك است كه توسط يك باكتري بانام ويبريو كلرا ايجاد ميشود كه عموما با مصرف آب آلوده يا خوردن آبزيان نپخته يا سبزيجات آلوده وارد بدن انسان ميشود. بروز اولين نشانههاي ابتلا بين ۱۲ ساعت تا پنج روز بهطول ميانجامد. آغاز اين بيماري با اسهال شديد و رقيق است كه هيچگونه علائمي از درد يا تب در آن ديده نميشود. حجم آب دفعشده از بيماران مبتلابه وبا گاهي به بيش از ۳۰ ليتر در روز نيز ميرسد كه درصورت عدم درمان، ميتواند در عرض چند ساعت، منجر به بروز اسيدوز و نهايتا مرگ بيمار شود. تشنگي زياد، استفراغ بدون حالت تهوع و گرفتگي ماهيچههاي پشت پا از ديگر علائم اين بيماري گزارش شده است.
درمان بيماري وبا در پزشكي مدرن امري نسبتا ساده است؛ بهگونهاي كه حدود ۸۰ درصد از موارد ابتلا باكمك محلولهاي ريهيدراسيون خوراكي درمان ميشوند و در مواردي با علائم شديدتر، تزريق وريدي مايعات و آنتيبيوتيكهايي نظير تتراسايكلين و داكسيسيكلين ميتواند روند بيماري را در فرد متوقف كند. تاكنون انواع مختلفي از واكسن براي وبا ساخته شده است. انواع خوراكي با ميكروب كشتهشده ميتوانند مصونيتي كوتاهمدت (سه ساله) با شانس پيشگيري ۵۰ درصدي ايجاد كنند و ساخت انواع مبتنيبر ميكروب زنده با اثر بلندمدتتردر دست مطالعه است. با اين حال، واكسن بهعنوان راهكار اصلي پيشگيري وبا توصيه نميشود و تمركز سيستمهاي درماني بيشتر بر رعايت نكات بهداشتي است.
در بسياري از كشورها، آمار واقعي نرخ ابتلا به وبا بهخاطر آثار سو بر بخشهاي گردشگري و تجاري منتشر نميشود
شيوع وبا ميتواند هم بهشكل اپيدميك (همهگيري) و هم اندميك (شيوع بومي) رخ دهد. در كشورهايي باسابقهي شيوع اندميك، معمولا شيوع بيماري بهشكل فصلي يا پراكنده رخ ميدهد. خوشبختانه پيشگيري از وبا چندان سخت نيست و درصورت دسترسي به منابع آب پاك و تجهيزات بهداشتي شانس شيوع يك همهگيري بزرگ بسيار پايين خواهد ماند. با اين حال، هنوز هم مناطق زاغهنشين حومهي شهر و نيز اردوگاههاي پناهندگان فاقد امكانات بهداشتي ميتوانند ظرفيت بالايي براي شيوع دوباره بيماري را فراهم آورند. همچنين بروز بحرانهاي انساني نظير اخلال در سيستم آبرساني بهداشتي يا مهاجرتهاي گسترده به مناطق متراكم ميتواند زمينهساز اوجگيري مجدد وبا باشد. بهگفتهي سازمان جهاني بهداشت، شانس انتقال بيماري از اجساد مبتلايان به اين بيماري تقريبا صفر است.
نكتهي نگرانكنندهي از انديشه متخصصينات سازمان جهاني بهداشت، افزايش آمار ابتلا به وبا در ساليان اخير است. تنها در سال ۲۰۱۷، ۱،۲۲۷،۳۹۱ مورد ابتلا به اين بيماري در ۳۴ كشور جهان گزارش شده كه ۵،۶۵۴ مورد از آنها به مرگ منجر شده است. اين در حالي است كه گفته ميشود بسياري از موارد ابتلا بهعلت نگراني دولتها درمورد اثرات سو چنين اخباري بر بخشهاي تجاري و گردشگري همچنان از افكار عمومي پنهان ميشود.
مننژيت
مننژيت نوعي بيماري عفوني در غشاي مغزي با منشا عوامل ويروسي، باكتريايي يا قارچي است كه از گذشتهي دور تاكنون در بخشهاي مختلفي از جهان شيوع دارد. با اينكه نرخ دقيق شيوع اين بيماري نامشخص است؛ آمارها نشان ميدهد نوع باكتريايي اين بيماري در كشورهاي غربي هرساله از هر ۱۰۰ هزار نفر، سه نفر را آلوده ميكند. يكي از مستعدترين مناطق جهان براي شيوع مننژيت، آفريقاي سياه (شامل ۲۶ كشور از سنگال در شرق تا اتيوپي در غرب قاره) است. دفعات شيوع بيماري در اين منطقه از جهان طي سدهي گذشته بهحدي بوده كه منجر بهنامگذاري اين ناحيه با نام «كمربند مننژيت» شده است. برخلاف بسياري از همهگيريهاي ديگر، شيوع مننژيت بيشتر در فصول خشك سال رخ ميدهد و هر موج واگيري ممكن است دو تا سه سال طول بكشد. بزرگترين همهگيري مننژيت در طول تاريخ، بين سالهاي ۱۹۹۶ الي ۱۹۹۷ در كمربند مننژيت رخ داد كه ۲۵۰ هزار نفر را مبتلا كرد و ۲۵ هزار نفر را به كام مرگ كشاند.
از بارزترين علائم بيماري مننژيت در مبتلايان، سردرد شديد، خشكي عضلات گردن و تب ناگهاني است كه گاهي با علائم ديگري نظير نورهراسي و صداهراسي نيز همراه شود. بنابر آمارها، حتي درصورت تشخيص بهموقع و شروع درمان نيز باز هم ۸ الي ۱۵ درصد از مبتلايان به مننژيت طي ۲۴ الي ۴۸ ساعت اوليه جان خود را ازدست ميدهند. اين بيماري ميتواند صدمات جدي به مغر وارد آورد و درصورت عدم درمان احتمال مرگومير به ۵۰ درصد نيز خواهد رسيد.
انتقال مننژيتهاي باكتريايي عموما ازطريق تماس با مخاط و ترشحات تنفسي افراد آلوده صورت گرفته و تاكنون هيچ منشا حيواني براي اين بيماري گزارش نشده است. استفاده از سيگار و دخانيات مشترك و قرارگرفتن درمعرض عطسه، سرفه و بوسهي افراد مبتلا ميتواند زمينهي انتشار بيماري را فراهم كند. با تلاش جامعهي پزشكي، از ۴۰ سال پيش تاكنون، واكسنهايي براي پيشگيري از ابتلا به بيماري مننژيت توليد شده است و تلاشها براي گسترش دسترسيپذيري و كاهش ارزش اين واكسنها در جوامع محروم همچنان ادامه دارد. با اين حال، هنوز امكان دسترسي به يك واكسن جهاني عليه اين بيماري وجود ندارد.
فلج اطفال
فلج اطفال (polio) يكي از بيماريهاي شناختهشدهي عفوني با منشا ويروسي است كه بهطور عمده كودكان زير پنج سال را هدف قرار ميدهد. پوليو، ويروس عامل اين بيماري خطرناك با حمله به سيستم عصبي بيمار ميتواند تنها در عرض چند ساعت باعث فلجشدن وي شود. از علائم اوليهي ابتلا به بيماري فلج اطفال ميتوان به تب، خستگي، سردرد، استفراغ، سفتي عضلات گردن و درد در اندام تحتاني اشاره كرد. از هر ۲۰۰ مورد ابتلا به اين بيماري، يكي منجر به فلج بازگشتناپذير فرد مبتلا شده و از ميان اين تعداد محدود، ۵ الي ۱۰ درصد بيماران دچار فلج اندام تنفسي شده و درنهايت فوت ميشوند.

شيوع مجدد بيماري فلج اطفال در هندوستان، شمال نيجريه، افغانستان و پاكستان نگراني سازمان بهداشت جهاني را برانگيخته است.
نحوهي سرايت اين بيماري، بلع مستقيم ويروس موجود در مدفوع يا بزاق فرد آلوده و در موارد نادرتر استفاده از ظروف مشترك آب و غذا آلوده است. متاسفانه اين بيماري هيچگونه درمان شناختهشدهاي ندارد ولي با تلاشهاي جهاني درقالب برنامهي حذف جهاني فلج اطفال در سال ۱۹۸۸ و در ادامه برنامههاي ملي ساير كشورها توليد و توزيع واكسي خوراكي براي اين بيماري در ابعادي وسيع آغاز شد. بدين ترتيب، موارد ابتلا به فلج اطفال از سال ۱۹۸۸ تاكنون بهميزان ۹۹ درصد كاهش يافت و از آمار ۳۵۰ هزار مورد ابتلا (در بيش از ۱۲۵ كشور) در آن سال به تنها ۳۳ مورد در سال ۲۰۱۸ رسيد. موارد ابتلاي كنوني تنها به شمال هندوستان، شمال نيجريه و دو كشور افغانستان و پاكستان محدود ميشود.
سازمان جهاني بهداشت ميگويد استراتژيهاي ريشهكنسازي بيماري فلج اطفال زماني مؤثر خواهند بود كه بهطور كامل اجرا شوند و هر شكستي در پيادهسازي اين استراتژيها باعث تداوم روند انتقال اين بيماري خواهد شد. هماكنون بهعلت پيادهسازي ناقص برنامههاي واكسيناسيون در برخي از جوامع، نگرانيهايي جدي درمورد شيوع اشكال تازهاي از اين بيماري بروز يافتهاند.
تب زرد
تب زرد يك بيماري حاد ويروسي است كه ازطريق نيش پشه منتقل ميشود. اين بيماري طي قرنهاي ۱۷ و ۱۹ ميلادي از آفريقا به آمريكاي شمالي و اروپا راه يافت و از آن زمان، همهگيريهاي وسيعي را با آثار مخرب اقتصادي و جاني ايجاد كرد. از نشانههاي اوليهي ابتلا، تب، لرز، بياشتهايي و درد ماهيچهاي بهخصوص در ناحيهي كمر است كه معمولا طي ۳ الي ۴ روز ناپديد ميشوند. با اين حال، درصد كمي از بيماران طي ۲۴ ساعت پس از بهبود علائم اوليه، وارد فاز سمي اين بيماري ميشوند. در اين مرحله، تب شديد در بيمار بازميگردد و اندامهايي نظير كبد و كليهها نيز بهسرعت درگير ميشوند. بيمار در اين فاز علائم يرقان (يا زردي) را نشان ميدهد؛ بهگونهاي كه پوست و چشمان فرد مبتلا به زردي ميگرايد، ادرار بهرنگ تيره درميآيد و دردهاي شكمي بههمراه استفراغ پديدار ميشود. همچنين در اين مرحله ممكن است خونريزيهايي از ناحيهي دهان، بيني، چشمان و شكم بيمار رخ دهد. بنابر آمار، نيمي از بيماراني كه دچار فاز سمي اين بيماري ميشوند، ظرف ۷ الي ۱۰ روز جان خود را ازدست خواهند داد.
بيماري تب زرد در فاز سمي ميتواند ظرف ۷ الي ۱۰ روز جان مبتلايان را بگيرد
باتوجه به دورهي كمون ۳ الي ۶ روزهي تب زرد، تشخيص آن در مراحل اوليه بسيار دشوار گزارش شده است و حتي در مراحل حادتر، علائم آن ممكن است با علائم بيماريهاي ديگري نظير مالاريا، تب شاليزار، هپاتيت ويروسي و ديگر تبهاي خونريزيدهنده اشتباه گرفته شود. در حال حاضر، ۴۰ كشور جهان در آفريقا، آمريكاي مركزي و آمريكاي جنوبي بهصورت منطقهاي با بيماري تب زرد درگير هستند. مدلسازيها نشان ميدهد ميزان ابتلا به اين بيماري طي سال ۲۰۱۳ در آفريقا بين ۸۴ الي ۱۷۰ هزار مورد جدي بوده كه از اين ميان، ۲۹ الي ۶۰ هزار مورد منجر به مرگ مبتلايان شده است.
تاكنون هيچ درمان قطعي براي تب زرد دردسترس نيست؛ ولي تشخيص بهموقع و انجام درمانهاي حمايتي ميتواند نرخ مرگومير را در مبتلايان به اين بيماري كنترل كند. مهمترين روش پيشگيري پيشنهادي در حال حاضر، انجام واكسيناسيون است. همچنين نابودسازي بسترهاي تخمگذاري و پرورش اين پشهها ازطريق سمپاشي ذخاير آب در مناطق مستعد از ديگر روشهاي كنترل بيماري برشمرده ميشود. از ديگر نگرانيهاي سازمان جهاني بهداشت پيرامون اين بيماري، احتمال ورود آن به نقاط غيرآلوده ازطريق مسافران و گردشگران است. اين امر، لاخبار تخصصي جديگرفتن فرايند واكسيناسيون براي مسافران عازم به مناطق آلوده را دوچندان ميكند.
تب دنگي
تب دنگي يا تب استخوانشكن ازجمله بيماريهاي ويروسي است كه اخيرا شيوع زيادي در جهان يافته و تلفات قابلتوجهي بهبار آورده است. اين بيماري از طريق نيش نوعي پشه منتقل ميشود كه بيشتر در مناطق استوايي جهان بهويژه مالزي ديده ميشود. اين پشه ناقل بيماريهاي ويروسي ديگري نظير چيكونگويا، تب زرد و ويروس زيكا نيز شناخته شده است. اين بيماري پيشتر نيز در دههي ۱۹۵۰ ميلادي همهگيريهاي وسيعي را در مناطق فيليپين و تايلند بهوجود آورد. امروزه شيوع تب دانگي در بيشتر كشورهاي آسيايي و آمريكاي لاتين موارد بالايي از ابتلا، بستري و حتي مرگ مبتلاياني اعم از كودكان و بزرگسالان را رقم زده است. امكان انتقال تب دنگي از پشه به انسان و بالعكس تأييد شده است.
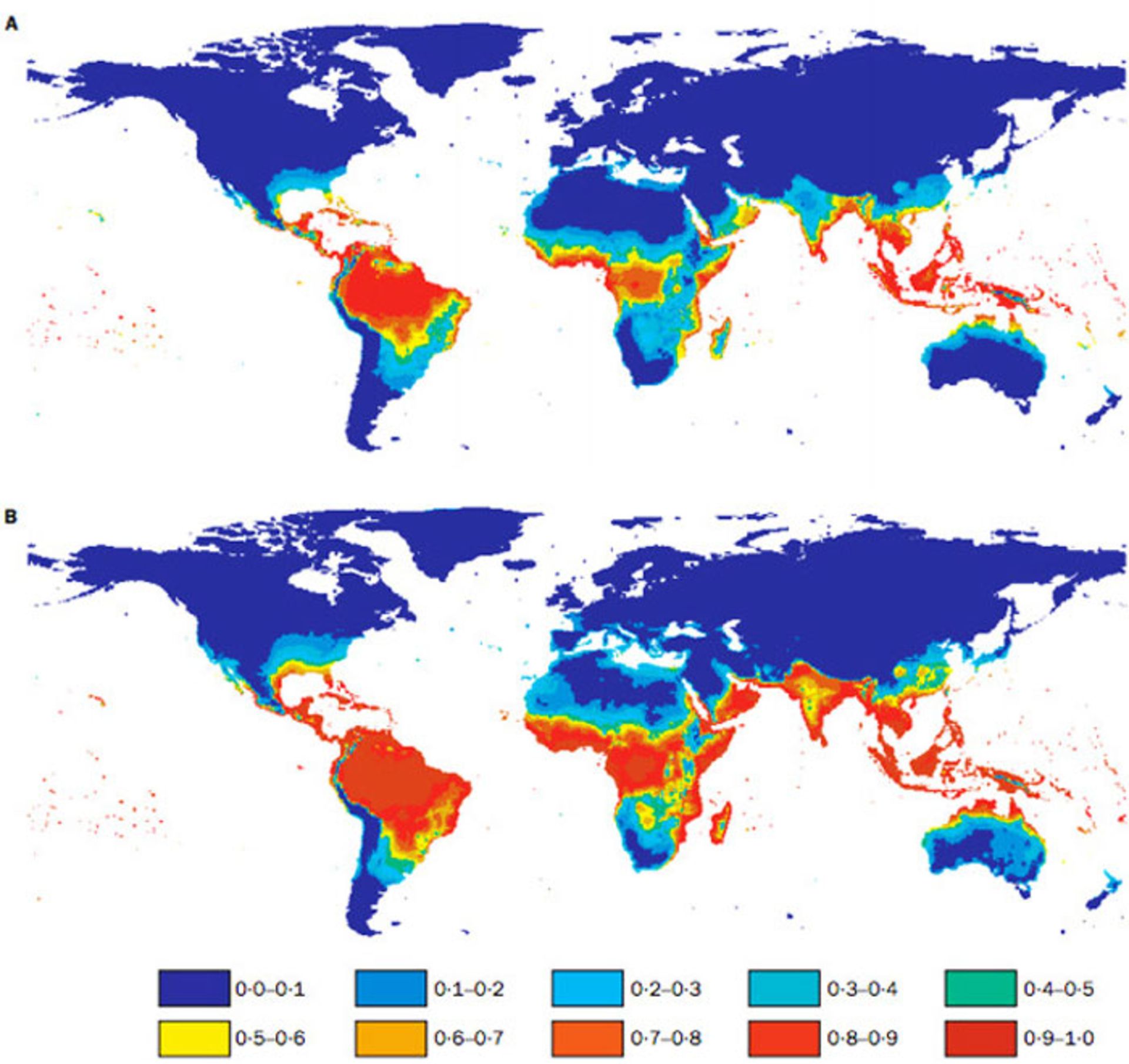
برآورد جمعيت تحت تأثير بيماري تب دنگي در سال ۱۹۸۵ (تصوير بالا) و سال ۲۰۸۵ (تصوير پايين) براساس دادههاي اقليمي
علائم بيماري تب دنگي تاحدودي به علائم آنفلوانزا شباهت دارد. معمولا پس از يك دورهي ۴ الي ۱۰ روزه از زمان گزيدگي، علائم بيماري ظاهر ميشود و بين ۲ الي ۷ روز تداوم مييابد. سازمان بهداشت جهاني اين بيماري را به دو دستهي كلي تب دانگي (دارا يا فاقد علائم) و تب دانگي حاد تقسيم ميكند. در نوع اول، تب ۴۰ درجه بههمراه علائمي نظير سردرد شديد، درد مفاصل و پشت چشمان، حالت تهوع واستفراغ ظاهر ميشود. اما در نوع حاد بيماري، پس از فروكش تب اوليه، علائم هشداردهندهاي نظير درد شديد شكمي، تهوع مقاومبه درمان، تنفس سريع، خونريزي لثه و بيقراري آشكار ميشود.
روشهاي تشخيص بيماري در حال حاضر به دو دستهي ويروسشناسي و سرمشناسي تقسيم ميشود. با اين حال، هنوز هيچ درمان مشخصي براي اين بيماري وجود ندارد. بنابر برخي از مدلسازيها، سالانه بيش از ۳۹۰ ميليون مورد ابتلا به ويروس تب دانگي در جهان رخ ميدهد كه ۹۶ ميليون از اين موارد از طريق مراكز باليني گزارش ميشوند. گفته ميشود جمعيتي بالغبر ۳/۹ ميليارد نفر از ۱۲۹ كشور جهان (عمدتا در آسيا) درمعرض ابتلا به اين بيماري هستند. بنابر گزارش سازمان جهاني بهداشت، ميزان موارد گزارششده از اين بيماري طي دو دههي اخير ۱۵ برابر شده است. در سال ۲۰۱۹، بيشترين آمار ابتلا در تاريخ اين بيماري گزارش شد.
تلاشهاي اخير براي ساخت واكسن بيماري تب دنگي منجر به عرضهي نمونهاي با نام Dengvaxia شده است كه فعلا استفاده از آن تنها براي افرادي كه قبلا سابقهي ابتلا به اين بيماري را داشتهاند، توصيه ميشود.
آنفلوانزا
آنفلوانزا ازجمله بيماريهاي واگير فصلي نسبتا خطرناكي است كه در دورههاي مختلف تاريخ موجب بروز همهگيريهاي وسيع و پرتلفاتي شده است. يكي از تاريخيترين و مرگبارترين همهگيريهاي اين بيماري مربوطبه دنياگيري ۱۹۱۸ است كه با نام آنفلوانزاي اسپانيايي شناخته ميشود. اين همهگيري ۱۵ ماه بهدرازا كشيد و ضمن مبتلاكردن ۵۰۰ ميليون نفر (معادل يكسوم جمعيت جهان در آن زمان)، حدود ۱۷ تا ۵۰ ميليون نفر را به كام مرگ كشيد. اين بيماري در دورههاي بعدي همهگيري خود طي سال ۱۹۵۸ (آنفلوانزاي آسيايي) و سپس در سال ۱۹۶۸ (آنفلوانزاي هنگكنگي) باعث مرگ مجموعا يك ميليون نفر شد. روند تلفات اين بيماري از آن زمان تاكنون سيري نزولي را طي كرده است؛ با اين حال، گزارشها حاكي از پديد آمدن انواع جديدي از اين بيماري نظير آنفلوانزاي خوكي و آنفلوانزاي پرندگان در چند دههي اخير است.
ويروسهاي فصلي آنفلونزا به چهار دستهي كلي A، B، C و D تقسيم ميشوند كه در ميان آنها تنها دو گروه اول توانايي ايجاد همهگيري را دارند. مشهورترين انواع ويروس در گروه A حضور دارند. اين گروه خود براساس تعداد پروتئينهاي هماگلوتينين (HA) و نورآمينيداز (NA) چسبيده به سطح ويروس، به زيرگروههاي بيشتري قابلتفكيك است. امروزه بيشتر شيوع فصلي دو زيرگروه با نامهاي (A(H1N1 و (A(H3N2 در جوامع انساني بهچشم ميخورند.
آنفلوانزاهاي فصلي معمولا با علائمي نظير تب شديد، سرفه، سردرد، درد عضلاني، ضعف، گلودرد و آبريزش بيني همراه هستند. با اينكه بسياري از بيماران مبتلا به آنفلوانزا بدون مراقبتهاي پزشكي خاص و بعد از يك هفته خودبهخود بهبود مييابند ولي اين بيماري ميتواند در گروه افراد پرخطر موجب بروز اشكالاتي شديدتر و حتي مرگ شود. آمارها حاكي از آن است كه جهان هر ساله با حدود ۳ الي ۵ ميليون مورد ابتلا به آنفلوانزا با عوارض شديد مواجه ميشود كه از اين ميان، ۲۹۰ هزار الي ۶۵۰ هزار نفر نيز جان خود را ازدست ميدهند. گفته ميشود بيشتر موارد فوتي ناشياز اين بيماري در كشورهاي توسعهيافته متعلقبه گروه سني ۶۵ سال به بالا بوده است؛ با اين حال، سازمان جهاني بهداشت درمورد آمار دقيق مرگومير آنفلونزاي فصلي در كشورهاي درحالتوسعه اظهارانديشه متخصصين صريحي ارائه نكرده است. ويروس عامل آنفلوانزا ميتواند از طريق هوا در فواصل كوتاه منتقل شود. همچنين لمس سطوح آلوده و سپس تماس با چشم و دهان ازجمله راههاي انتقال بيماري گزارش شده است.

عامل سندروم تنفسي خاورميانه (MERS-CoV) گونهاي از كروناويروسها است كه از شتر به انسان منتقل شده است.
امروزه، واكسيناسيون بهعنوان مؤثرترين روش براي پيشگيري از آنفلوانزا شناخته ميشود. واكسيناسيون معمولا با تزريق ويروسهاي غيرفعال انجام ميگيرد كه نياز به تكرار در دورههاي يكساله خواهد داشت. بنابر گزارش سازمان جهاني بهداشت، تزريق واكسن آنفلوانزا در گروههاي افراد مسنتر ممكن است باعث پيشگيري كامل از ابتلاي آنها نشود و تنها ريسك بروز علائم حاد و مرگ را در اين افراد كاهش دهد. شستوشوي مرتب دستان، رعايت بهداشت سيستم تنفسي، خودقرنطينهسازي درصورت مشاهدهي علائم، خودداري از تماس با افراد آلوده و خودداري از لمس چشمان، بيني و دهان همچنان از موثرترين اقدامات پيشگيرانه در هنگام شيوع آنفلوانزاي فصلي بهشمار ميآيد.
كرونا
در چند دههي اخير، كروناويروسها بهعنوان يكي از بدنامترين خانوادههاي بيماريزاي جهان شهرت فراواني يافتهاند. اين نوع ويروسها ميتوانند از بيماريهاي كمخطري مانند سرماخوردگي ساده تا همهگيريهاي كشندهاي نظير سندروم تنفسي خاورميانه (MERS-CoV)، سندرم تنفسي حاد يا سارس (SARS-CoV) و اخيرا كوويد ۱۹ (Covid-19) را ايجاد كنند.
اين خانواده از ويروسها عموما خاستگاه حيواني داشته و از قابليت انتقال ميان انسانها و حيوانات برخوردار هستند. تحقيقات اخير نشان ميدهد ويروس عامل سارس از طريق گربهي زباد و ويروس عامل مرس ازطريق شتر به انسان منتقل شده است. شماري از كروناويروسها در ميان حيوانات ديده ميشود كه هنوز قابليت آلودهكردن انسان را بهدست نياوردهاند. از مهمترين همهگيريهاي اين خانواده، شيوع سارس در بازهي زماني نوامبر ۲۰۰۲ تا ژوئيهي ۲۰۰۳ در جنوب جمهوري خلق چين بود. اين بيماري توانست تا ۱۷ كشور جهان پيشروي كرده و حدود ۸۰۰۰ نفر را مبتلا كند. سارس در پايان دورهي شيوع خود، ۷۷۴ نفر تلفات بهجاي گذاشت و با نرخ مرگومير ۱۱ درصدي كار خود را پايان داد.
شماري از انواع كروناويروسها در ميان حيوانات ديده ميشود كه هنوز قابليت انتقال به انسان را بهدست نياوردهاند
فاز دوم همهگيري بيماريهاي ناشي از كروناويروس، مربوط به جهش خطرناك ديگري بود كه شيوع سندروم تنفسي خاورميانه را در عربستان سعودي رقم زد. اين بيماري با اينكه شباهتهايي با سارس داشت، اما در كنار دستگاه تنفسي، كليه و كبد مبتلايان را نيز درگير ميكرد . اين ويژگي خطرناك، نرخ مرگومير ناشي از ويروس جديد را تا ۳۶ درصد ارتقا داد. بيماري نوظهور در مدت كوتاهي ازطريق زائران در ۲۷ كشور جهان منتشر شد.
فاز سوم از همهگيري اين خانواده از ويروسها در دسامبر سال ۲۰۱۹ از شهر ووهان چين آغاز شد. اين بيماري با بروز علائم سينهپهلو در مبتلايان بدون علت مشخص بروز يافت. با شكست روشهاي درماني پيشين و عدم تأثير واكسنهاي موجود، تحقيقات براي شناسايي عامل بيماري جديد آغاز شد. بيماري نوظهور، كوويد ۱۹ (19-COVID) نام گرفت كه از يك عضو شناختهنشده از خانوادهي ويروسهاي كرونا نشئت ميگرفت. علائم بيماري جديد بهمانند ساير اعضاي كلاسيكتر خانوادهي كرونا شامل تب، سرفه و گاهي اشكالات تنفسي (و درموارد شديدتر، تنگي نفس و ذاتالريه) ميشد. عليرغم تلاش شديد دولت چين براي محدودسازي بيماري از طريق قرنطينه، سرعت شيوع ويروس جديد بهشكل غافلگيرانهاي بالا بود و بيماري طي كمتر از سه ماه توانست مرزهاي ۱۰۳ كشور از جهان را بپيمايد. در زمان نگارش اين مقاله، آمار ابتلا به عضو جديد خانوادهي كرونا در جهان به حدود ۱۴۰ هزار مورد رسيده است و در اين ميان، بيش از ۴۰۰۰ تن نيز جان خود را از دست دادهاند.
ويروسهاي كرونا معمولا با علائمي نظير اشكالات تنفسي، تب، سرفه ئ تنگي نفس خود را بروز ميدهند و در مراحل حادتر ميتوانند باعث ذاتالريه، سندرم حاد تنفسي، ازكارافتادن كليه و نهايتا مرگ مبتلايان شوند. تاكنون هيچگونه درمان قطعي براي اين خانواده از بيماريها ارائه نشده است و تنها ميتوان مجموعهاي از درمانهاي حمايتي را براي بيماران داراي علائم حاد تجويز كرد. تنها اقدامات پيشگيرانهاي نظير شستوشوي مرتب دستان، پوشاندن بيني و دهان هنگام عطسه يا سرفه و پرهيز از مصرف فراوردههاي حيواني خام يا نيمپز براي متوقفكردن شيوع بيماري توصيه شده است. تلاشها براي ساخت واكسني مؤثر همچنان در جريان است.

نبرد بيپايان
شايد اين فهرست تمامي بيماريهاي همهگير شناختهشده در جهان امروز ما را دربر نگيرد. هنوز بيماريهاي ديگري نظير طاعون، آبله، جذام، سرخك، مالاريا و نظاير آن در نقاط كمتر توسعهيافتهي جهان ما كمين كردهاند تا بتوانند فرصتي براي عرضاندام بيابند؛ بيماريهاي هولناكي كه شايد در غياب پزشكي مدرن در چشمبرهمزدني بساط تمدن ما را برچيده بودند. اما امروزه حتي شيوع دوبارهي بدنامترين اين بيماريها كه روزگاري شنيدن نام آنها نيز خواب را از چشمان پدرانمان ميربود، ديگر نميتوانند ما را در وحشت فرو ببرد؛ چراكه ما در پس دژ مستحكمي از دانش چند صد سالهي بشري در حوزهي بهداشت و پزشكي مدرن آسوده خاطريم. هرچند هرازگاهي از شنيدن اخباري درمورد شيوع يك بيماري تازه نگران ميشويم، بهتكاپو ميافتيم و حتي در دل، دستاورد سالها فداكاري پيشگامان علم پزشكي را زير سؤال ميبريم؛ اما هنوز كمابيش آسودهخاطريم. چون ميدانيم كه كمي آنسوتر از خانههاي امن ما، جامعهاي بهوسعت تمام پزشكان و پرستاران جهان در خط مقدم اين مبارزه ايستادهاند؛ مبارزهاي سخت كه فارغ از هياهوي دنياي سياستزدهي ما تنها براي نجات ما و گونهي ما در جريان است.
فرصت را غنيمت ميشماريم تا اداي احترام كنيم دربرابر تمامي آنان كه همچنان تاريخ پرافتخار پزشكي را رقم ميزنند.
هم انديشي ها