بيماري ام اس چيست و چه درمانهايي دارد؟

در بيماري اسكلروز چندگانه يا همان MS كه كوتاهشدهي عبارت (Multiple Sclerosis) است، سيستم ايمني به ميلين، مادهاي كه در اطراف رشتههاي عصبي قرار گرفته و موجب عايق شدن آنها ميشود، حمله ميكند و موجب تخريب ميلين و آسيب عصبي ميشود. بهعلت اينكه آنتيژن دقيق يا هدف حمله مشخص نيست، بسياري از متخصص كارشناسان بهجاي يك بيماري خودايمني صرف، از آن بهعنوان حملهاي بهواسطهي سيستم ايمني، ياد ميكنند. اسكلروز به معناي سختشدن يا ضخيمشدن غير طبيعي بافت است كه اغلب ناشي از التهاب است. روند پيشرفت MS اغلب آهسته و طي چند سال (در حدود ۲۵ سال) است. شيوع MS در زنان دو تا سه برابر بيش از مردان است. اكثر افراد مبتلا به MS داراي اميد به زندگي طبيعي هستند. كساني كه تحت درمان قرار نگيرند، ممكن است دچار اختلالات حركتي شوند؛ اين در حالي است كه افرادي كه داراي فرمهاي شديد پيشرونده از اين بيماري هستند ممكن است دچار آسيبهايي نظير ذاتالريه شوند.
علايم اوليهي بيماري MS در سنين بين ۲۰ تا ۴۰ سال بروز ميكند. اگرچه ممكن است كه بيماري MS در كودكان يا در افراد بالاي ۴۰ سال نيز ديده شود، ولي بهطور كلي شيوع آن در اين گروههاي سني به مراتب كمتر است. فقط در حدود ۲ تا ۵ درصد تمام موارد تشخيصدادهشدهي مبتلا به MS، داراي نشانههايي قبل از ۱۸ سالگي هستند. به انديشه متخصصين نميرسد كه فاكتورهاي ژنتيكي نقشي در اين بيماري داشته باشند. اگرچه افرادي كه داراي خويشاوند درجه يك مبتلا به MS هستند، اندكي خطر بالاتري در مورد مبتلا شدن دارند اما اين خطر بسيار كم است.
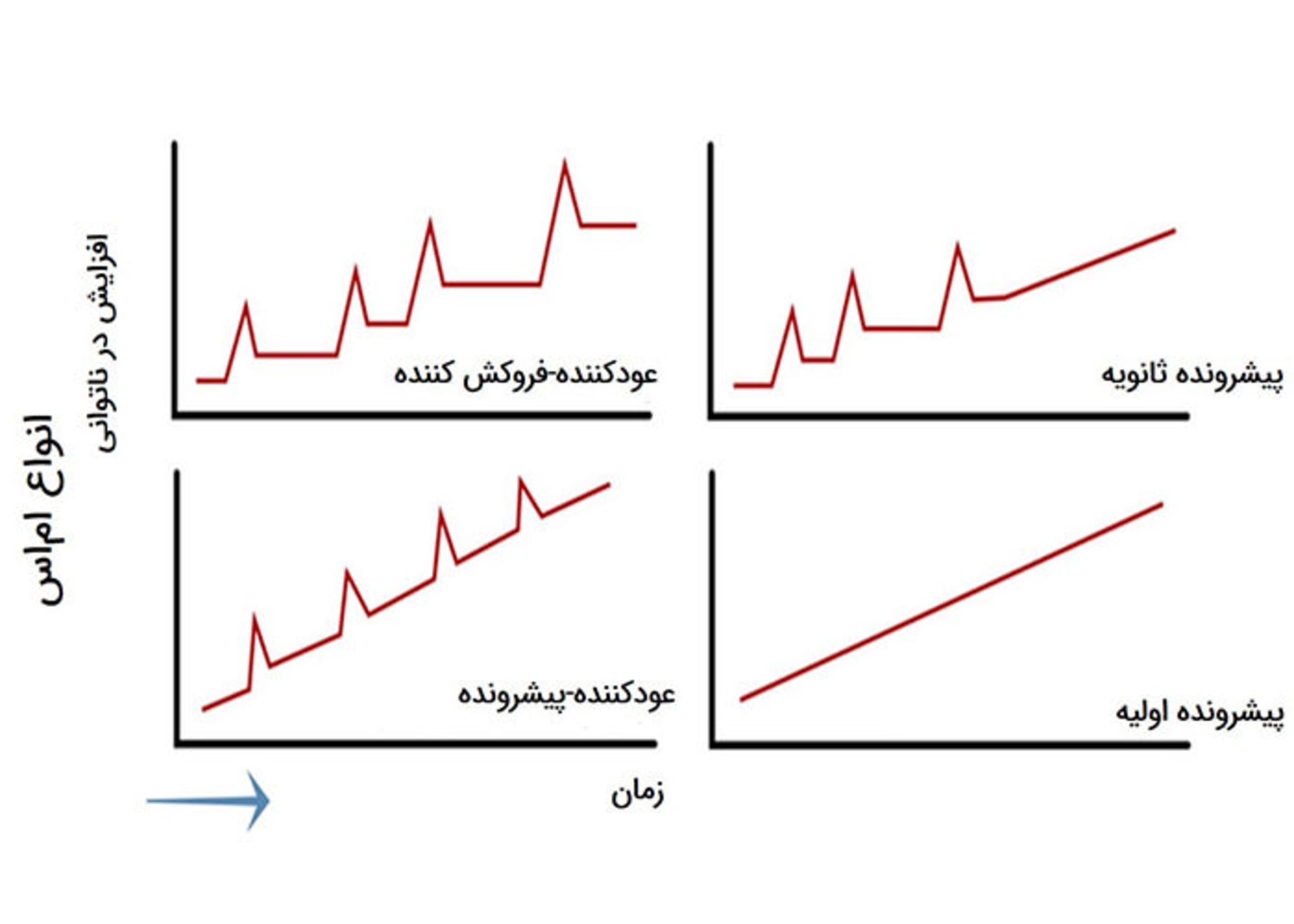
انواع حالات بيماري MS
MS عود كننده-فروكش كننده (RRMS)
افراد مبتلا به اين فرم از بيماري داراي علايمي هستند كه به درمان پاسخ داده و سپس از بين ميروند. تظاهر نشانهها اغلب بهعنوان تشديد بيماري تلقي ميشود. قسمتهايي از روند بهبودي ممكن است براي هفتهها يا سالها ادامه داشته باشد. اين فرم از بيماري رايجترين حالت بيماري است و حدود ۸۵ درصد افراد، در ابتدا مبتلا به اين وضعيت تشخيص داده ميشوند.
MS پيشروندهي ثانويه ( SPMS)
اين شكل از بيماري زماني تشخيص داده ميشود كه اشكالات ناشي از يك حمله، طي دوران فروكش شدن كاملا از بين نميروند. اين حالت اغلب در بيماراني كه نخست مبتلا به فرم RRMS تشخيص داده شده بودند، اتفاق ميافتد. با گذشت زمان ضعف پيشرونده در بيماران مشاهده ميشود.
MS پيشروندهي اوليه (PPMS)
اين فرم از بيماري با گذشت زمان پيشرفت ميكند و داراي وضعيت فروكشي يا بهبود علايم نيست. ۱۰ درصد موارد MS از اين نوعاند.
MS پيشرونده-عود كننده (PRMS)
در اين فرم از بيماري، بيمار داراي علايم تشديد رو به افزايش طي زمان است و بين اين دورههاي تشديد، دورههاي متناوب بهبودي نيز مشاهده ميشود. اين حالت نادرترين حالت بيماري است و شامل ۵ درصد موارد تشخيصي ميشود.
عوامل ايجادكننده MS چه هستند؟
علت دقيق MS هنوز مشخص نشده است. تئوريهاي زيادي در بارهي دلايل ابتلا به MS وجود دارد. در اين تئوريها از كمبود ويتامين D گرفته تا عفونت ويروسي صحبت شده است. حتي مصرف بيش از اندازهي نمك هم بهعنوان يكي از عوامل پيشنهاد شده است. با اين حال تاكنون هيچ كدام از اين تئوريها به اثبات نرسيده و علت MS همچنان ناشناخته مانده است. اين بيماري مسري نبوده و از فردي به فرد ديگر منتقل نميشود.
علايم
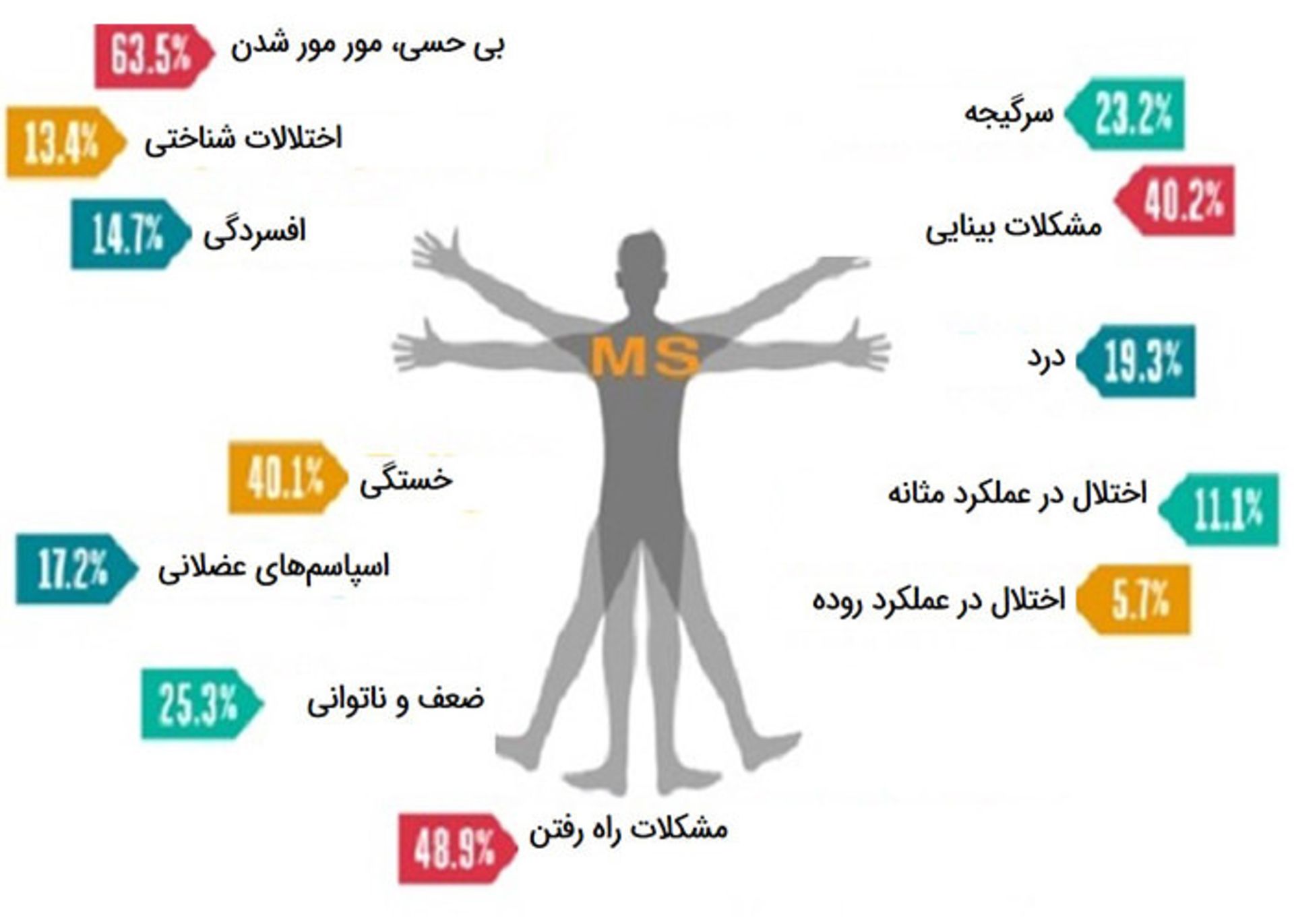
به علت اينكه اين التهاب خودايمني ممكن است تقريبا در هرجاي سيستم عصبي مركزي، به غلاف ميلين اكسونها حمله كند، موقعيت و شدت هر حمله ميتواند متفاوت باشد. در نتيجه علايم حمله MS نيز ميتواند بين بيماران كاملا متفاوت باشد و در هر جاي بدن پديدار شود. اولين علامت معمول تغيير در ادراك حسي است. افراد مبتلا به MS اغلب از حملات متناوبي رنج ميبرند، بهصورتي دورهاي علايم آن تخفيف مييابند. حملههاي MS ميتواند براي ماهها طول بكشد و پس از آن يك دوره فروكش شدن مشاهده شود؛ اگرچه بيماري در برخي افراد ممكن است بدون وجود اين دورههاي فروكش، بهطور مداوم بدتر شود.
اشكالات عضلاني، حركت و اسپاسم
در بيماري MS، سلولهاي سيستم ايمني بدن به سيستم عصبي حمله ميكنند. اين امر ميتواند در مغز، نخاع يا اعصاب بينايي اتفاق افتد؛ در نتيجه بيماران MS داراي علايم مربوط به اختلالات ماهيچه از جمله اسپاسمهاي عضلاني، بيحسي، اشكالات تعادل و عدم هماهنگي، دشواري در حركت دادن بازوها و پاها، راه رفتن اشكال، ضعف يا لرزه در يك يا هر دو پا يا بازو خواهند شد.
اشكالات بينايي
ناراحتيهاي چشم، از دست دادن ديد (كه معمولا در يك چشم آغاز ميشود)، دو بيني، حركات غير ارادي چشم، نوريت اپتيك (التهاب عصب بينايي)، ناراحتيهاي چشمي عموميتر، تاري ديد، درد در هنگام حركت دادن چشم. همهي اين علايم ناشي از آسيب در بخشي از مغز است كه مسئول كنترل و هماهنگي بينايي است.

بي حسي يا درد
احساس بي حسي، لرزش يا درد در بيماران مبتلا به MS رايج است. اغلب بيماران اين علايم را در سرتاسر بدن يا در قسمت خاصي تجربه ميكنند. بيمار ممكن است دچار حس مور مور (سوزن سوزن شدن) يا سوزش شود. بر اساس يك مطالعه، بيش از نيمي از افراد مبتلا به MS نوعي از درد را در طول بيماري خود تجربه ميكنند. رايجترين انواع دردي كه مبتلايان به MS آن را تجربه ميكنند عبارتاند از سردرد، درد در ناحيه پشت و اسپاسمهاي عضلاني همراه با درد. به علت اينكه اين دردها ناشي از اعصاب است، داروهاي ضد درد رايج نظير آسپيرين روي آنها تأثير چنداني ندارند. از ديگر علامتهاي اين بيماري درد صورت و حركات تكانشي ماهيچههاي صورت است. در حاليكه برخي از انواع دردها داراي ارتباط مستقيمي با MS هستند، ديگر فرمهاي درد ممكن است در نتيجهي نوع تأثير بيماري روي بدن ايجاد شود. براي مثال عدم تعادلي كه توسط اختلال در راه رفتن ايجاد ميشود، ميتواند موجب احساس درد ناشي از اعمال فشار روي مفاصل بدن شود.
اشكالات تكلم و بلع
سخن گفتن ناقص يا با عجله، عدم كنترل تن صدا، كاهش سرعت سخن گفتن، تغيير در كيفيت تكلم مانند صداي خشن يا صداي بيجان (از نفس افتاده) از اشكالات مرتبط با تلكمي است كه اين بيماري ميتواند بهوجود آورد.
MS موجب ايجاد اشكالاتي در ارتباط با عمل جويدن و بردن غذا به سمت انتهاي دهان ميشود. اين آسيبها همچنين توانايي بدن در حركت غذا از مسير مري و رساندن آن به معده را دچار اشكال ميكنند.
تغييرات روده و مثانه
اشكالات عملكردي مثانه و روده به كرات در بيماري MS مشاهده ميشود. اختلال در مسيرهاي سيستم عصبي كه كنترلكنندهي ماهيچههاي مثانه و روده هستند، موجب ايجاد چنين اشكالاتي ميشود. علايم احتمالي مربوط به مثانه و روده عبارتاند از: دشواري در شروع ادرار، تكرر ادرار، عفونتهاي مثانه، بياختياري ادرار يا مدفوع، يبوست، اسهال.
تأثيرات بيماري روي مغز و اعصاب
كاهش محدودهي دقت، از دست دادن حافظه، قضاوت ضعيف، ضعف در پاسخدهي يا توانايي حل مسئله، افسردگي (هم در نتيجهي آسيب به مناطقي از مغز كه كنترل كنندهي احساسات هستند و هم در نتيجهي استرس كه خود بيماري به بار ميآورد)، نوسانات خلقي، اشكالات تعادل يا احساس سرگيجه و چرخش، ضعف شنوايي، ناتواني در تمركز، زوال عقل.
اشكالات جنسي
كاهش ميل جنسي، كاهش حسايت اندامهاي تناسلي، كم شدن تعداد و شدت فرايند اوج جنسي، علاوه بر اين زنان با خشكي اندام جنسي و درد هنگام مقاربت مواجه خواهند شد.
علايم خاص MS در زنان
- بيماريهاي خود ايمني در بدن چگونه شروع ميشوند؟
- زندگي در محيط آفتابي ميتواند خطر ابتلا به MS را كاهش دهد
به انديشه متخصصين ميرسد علايم MS كه عمدتا زنان را تحت تأثير قرار ميدهد، مرتبط با سطوح هورموني باشد. برخي پژوهشگران بر اين باورند كه داشتن سطوح پايينتر از هورمون تستوسترون مهم است. ديگران ميگويند نوساناتي كه در سطوح هورموني زنان وجود دارد، بر علايم بيماري تأثيرگذار است. نشانههاي اصلي كه زنان را متاثر ميسازد، شامل اشكالات قائدگي، علايم مرتبط با بارداري و مسئلهي يائسگي است.
MS و اشكالات قائدگي
پژوهشها نشان دادهاند كه در برخي زنان، در دوران قائدگي علايم MS تشديد ميشود. اين امر ممكن است ناشي از كاهش سطح استروژن طي آن دوران باشد. اين علايم شامل ضعف، عدم تعادل، افسردگي و خستگي بودهاند.
MS در دوران بارداري
به انديشه متخصصين نميرسد كه بارداري موجب تسريع يا تشديد اثرات MS شود. اگرچه در فردي كه داراي MS تشخيص داده نشده باشد، احتمال بيشتري وجود دارد كه علايم بيماري طي بارداري آغاز شود. برخي مطالعات نشان ميدهند كه علايم MS طي بارداري كاهش يافته و پس از زايمان افزايش مييابد. تأثيرات ناتوانكنندهي بيماري، ممكن است از لحاظ جسمي تحمل بارداري را با دشواري روبهرو كند. ضعف عضلاني و اشكالات در هماهنگي ميتواند موجب افزايش احتمال سقط جنين شود. حالت خستگي نيز ممكن است تشديد شود. شواهدي مبني بر اينكه MS موجب ناباروري ميشود، وجود ندارد.
مطالعاتي نيز نشان دادهاند كه بارداري، زايمان و ميزان نقصهاي تولد در ميان زنان مبتلا به MS و ديگر زنان تفاوت معنيداري ندارد. حين بارداري، لازم است كه بر روند بيماري و سلامت جنين نظارت كامل وجود داشته باشد. درمانهاي حمايتي و توانبخشي براي MS طي دوران بارداري اهميت زيادي دارند. در جريان زايمان بيمار ممكن است در ناحيهي لگن دچار بيحسي باشد و هنگام انقباضات نيز دردي را احساس نكند. اين موضوع در تعيين زمان آغاز زايمان مسئلهساز است. اگر فردي مبتلا به MS باشد، زايمان مقداري دشوارتر ميشود. MS ميتواند روي ماهيچهها و اعصابي كه براي فشار آوردن نياز هستند، تأثيرگذار باشد، به اين دليل فرد بيمار ممكن است نياز به عمل سزارين يا ابزارهاي كمكي داشته باشد.
MS در دوران يائسگي
برخي پژوهشها نشان دادهاند كه در برخي از زنان، نشانههاي MS پس از يائسگي بدتر ميشود. همانند علايم قاعدگي، اين موضوع نيز ممكن است با كاهش سطح هورمون استروژن پس از يائسگي ارتباط داشته باشد. اگرچه درمان جايگزيني با هورمون (HRT) به كاهش اين علايم در زنان يائسه كمك ميكند ولي خود اين روش درمان با افزايش خطر ابتلا به سرطان سينه، بيماريهاي قلبي و سكته همراه بوده است.
آزمايشها و تستهاي تشخيصي MS كدامند؟
در مورد تشخيص اين بيماري، دانستن تاريخچهي پزشكي بيمار مهم است. پس از گرفتن تاريخچه، لازم است يك آزمايش فيزيكي كامل انجام شود. پزشكان بهدنبال علايم جراحت در سيستم عصبي مركزي ميگردند؛ نتايج اين آزمايشها ميتواند به پزشك كمك كند تا مشخص كند كدام منطقه از سيستم عصبي مركزي درگير بيماري شده است.
اولين علامت معمول بيماري MS تغيير ادراك حسي در هر نقطه از بدن است
تكنولوژي تصويربرداري پزشكي نيز به تشخيص بيماري كمك ميكند. معمولترين تست، انجام يك MRI است. سيتياسكنها كه در مشخص كردن برخي آسيبهاي مغزي مفيد هستند، قادر به نشان دادن تغييرات مرتبط با MS به دقت MRI نيستند. همچنين ممكن است از مايع مغزي-نخاعي نيز نمونهبرداري انجام شود (لومبار پانكچر). آزمايشهايي روي اين مايع براي تأييد حضور پروتئين و نشانگرهاي التهابي البته با استفادهي معمول از MRI، انجام نمونهبرداري از مايع مغزي-نخاعي اجباري نيست؛ مگر اينكه يافتههاي مشكوكي در MRI مشاهده شود كه لازم باشد با تستهاي بيشتر مورد مطالعه قرار گيرد. همچنين آزمونهاي الكتريكي براي مطالعه سرعت انتقال ايمپالسهاي عصبي نيز
هنگامي كه شك بيماري MS وجود داشته باشد، معمولا آزمايشهايي براي حذف ساير بيماريها با علايم مشابه، نظير بيماريهاي لايم، واسكوليت، لوپوس، ايدز و فرايندهايي كه منجر به سكتههاي متعدد ميشود، نيز
دستورالعمل هاي درماني براي علايم MS چه هستند؟
اگرچه سازوكار آغازگر پشت صحنهي MS و نيز بازگشت مجدد آن شناخته شده نيست، ولي تأثير چند دارو در افراد مبتلا مشخص شده است.
داروهاي اينترفروني: داروهاي اينترفروني (آونكس، بتاسرون، اكستاويا، ربيف، پلگريدي)، بايد طي يك تزريق به بيمار داده شوند. فراواني تزريق داراي دامنهاي از يك روز در ميان تا يك هفته در ميان است. در برخي از بيماران، پس از هر تزريق ممكن است علايم شبه آنفلوآنزا يا برآمدگيهاي پوستي ايجاد شود؛ در برخي بيماران نيز ممكن است علايم افسردگي شديد پديد آيد.
گلاتيرامراستات (كوپاكسون): مسير عمل گلاتيرامراستات با اينترفرونها فرق دارد؛ ولي تصور ميشود كه موجب تعديل سيستم ايمني شده و موارد حمله را كاهش ميدهد.
ناتالياخبار تخصصياب (تيسابري): ناتالياخبار تخصصياب يك آنتي بادي مونوكلونال است و تأثير آن روي بيماران مبتلا به فرم عودكننده-فروكش كننده تأييد شده است. بهعلت اثرات جانبي شديد از جمله خطر عفونت شديد مغزي، توصيه ميشود در مورد بيماراني كه به ديگر محصولات اينترفروني پاسخ ندادهاند يا بيماري آنها بسيار فعال است، تجويز شود.
ميتوكسانترون (نوانترون): ميتوكسانترون يك داروي شيمي درماني براي سرطان خون يا سرطان پروستات است و نشان داده شده كه در درمان MS فرم پيشروندهي ثانويه، پيشرونده-عودكننده و MS عود كننده-فروكش كننده نيز مفيد است.
فومارات ديمتيل (تكفيدرا): داروي خوراكي فومارات دي متيل (تكفيدرا) در ممانعت از سلولهاي ايمني در حمله به سلولهاي سيستم عصبي مركزي كمك ميكند و ويژگيهاي ضد التهابي دارد.
فينگوليد (جيلنيا): اين دارو ميتواند موجب ايجاد اشكالات قلبي شود.
تريفلونوميد (آباگيو): از اثرات جانبي اين دارو جراحات كبدي شديد است.
ايمنوگلوبولين وريدي
بهطور كلي اين داروها اغلب داراي عوارض جانبي هستند و معمولا توسط پزشكان مجرب در زمينهي درمان بيماران MS تجويز ميشوند. پلاسمافرزيس (روشي براي حذف اتوآنتيباديها از خون بيمار) تكنيك ديگري است كه براي كاهش اشكالات خود ايمني در برخي افراد مبتلا به MS استفاده ميشود. اخيرا سازمان غذا و داروي امريكا (FDA) داروي اكرلياخبار تخصصياب (اكرووس) را براي درمان بيماران بالغي كه داراي فرم پيشروندهي اوليه (PPMS) هستنند، تأييد كرده است. اين نخستين دارويي است كه FDA براي اين نوع MS تأييد كرده و روش استعمال آن تزريق داخل وريدي است.
مديريت اختلال عملكرد جنسي در MS: سيلدنافيل (وياگرا)، تادالافيل (سياليس)، واردنافيل (لويترا)
مديريت حالت كوفتگي و خستگي در MS: آمانتادين، فلوكستين (پروزاك)، مودافينيل (پروويجيل )، آرمودافينيل (نوويگيل)
مديريت علايم تشنج، بينايي، ادراري، رودهاي و عاطفي: داروهاي ضد اسپاسم مانند باكلوفن (ليوريزال)، بنزوديازپيننها، دانترولن (دانتريوم)، گاباپنتين، تيزانيدين (زانافلكس)، دالفامپريدين (آمپيرا)
درمان اختلالات چشمي: پردنيزون، متيل پردنيزولون
مديريت اشكالات مثانه: داشتن برنامه تخليه مثانه، مصرف محدود مايعات هنگام شب، كاهش يا توقف مصرف داروهاي ادرارآور، تزريق بوتاكس درون مثانه، كاتتريزاسيون متناوب و آلفابلاكرها
مديريت اشكالات رودهاي: افزايش مصرف مايعات طي روز، افزايش فيبر خوراك، داروهاي ملين و ضد يبوستي نظير لاگزاتيو، متاموسيل و تركيبات مشابه
مديريت افسردگي: داروهاي ضد افسردگي نظير مهاركنندههاي انتخابي بازجذب سروتونين (SSRIs) يا ضد افسردگيهاي سهحلقهاي
درمانهاي توانبخشي
درمانهاي توانبخشي ميتواند در كاهش علايم مربوط به تكلم، احتلالات ماهيچهاي مرتبط با بلع، راه رفتن و مهارتهاي حركتي كمككننده باشد.
آيا MS قابل پيشگيري است؟
بدون تعريف واضح در مورد علل MS، راههاي پيشگيري از اين بيماري نيز شناسايي نخواهد شد. ورزش منظم، داشتن خواب كافي، يا خوردن غذاهاي سالم داراي مزاياي طولاني مدت براي تمام افراد است؛ ولي تاكنون نشان داده نشده است كه در جلوگيري از توسعهي اين بيماري كمككننده باشد.
چه پزشكان و متخصصاني MS را درمان ميكنند؟
متخصص گفتار درماني، پزشك مراقبتهاي اوليه، راديولوژيست، فيزيوتراپيست، كار درمانگر، روانشناس باليني، متخصص مغز و اعصاب.
چه پژوهشهايي در مورد MS در حال انجام است؟

چند مطالعه نشان دادهاند كه تخريب سيستم ايمني با استفاده از شيميدرماني و سپس جايگزيني آن با سلولهاي بنيادي سيستم ايمني كه از خون خود بيمار گرفته شده است، ميتواند از گسترش جراحتهاي جديد جلوگيري كند. به انديشه متخصصين ميرسد كه اين روش درماني موجب راهاندازي مجدد سيستم ايمني شده است؛ به صورتي كه ديگر به مغز حمله نكند. اين استراتژي در حال آزمايش در مراحل كلينيكي است. ديگر پژوهشها در حال مطالعه امكان درمان MS با پيوند سلولهاي بنيادي مشتقشده از مغز استخوان هستند.
مطالعات ديگري بهدنبال يافتن راههايي براي توقف پيشرفت بيماري در بيماران مبتلا به فرم پيشروندهي اوليه يا پيشروندهي ثانويه و بازيابي مجدد عملكرد عصبي هستند. پژوهشگران در حال مطالعه اين موضوع هستند كه آيا علايمي كه به درمانهاي تعديل سيستم ايمني مورد تأييد FDA، پاسخ نميدهند ممكن است ناشي از اختلال در ميتوكندري سلول باشند يا خير. پژوهشگران همچنين در حال توسعهي راههايي براي كمك به سلولهاي مغزي در جهت توليد ميلين جديد به منظور استحكام يا ترميم سلولهاي آسيبديدهي مغز و نخاع هستند.
برخي از داروهاي تجربي در محيط آزمايشگاه از سلولهاي مغز در برابر مردن محافظت ميكنند يا به سلولهاي مغز براي توليد ميلين جديد كمك ميكنند. اگرچه پژوهشگران بهمنظور آزمون اين داروها بهعنوان درمانهاي انساني نياز به نشانگرهاي زيستي دقيقي دارند كه بتوانند مقدار مرگ و ترميم سلولهاي عصبي و ميليندار شدن مجدد آنها را اندازهگيري كنند. پژوهشگران همچنين در حال تلاش براي شناسايي نشانگرهاي زيستي هستند كه بتواند به پزشكان در تعيين پيشبيني پاسخدهي يا عدم پاسخدهي يك بيمار خاص به يك درمان كمك كند؛ يا بهطور ايدهال انتخاب داروي بهينه براي هر فردي مبتلا به MS.
پژوهشگراني نيز در حال مطالعه روي توسعهي مدلهاي حيواني پيشرفته هستند كه در آنها شرايط MS به ميزان زياد شبيه حالتي كه در انسان بروز ميكند، باشد. در مدلهاي حيواني كه هماكنون در دسترس هستند، وضعيت MS كاملا شبيهسازي نميشود و داراي مكانيسمهاي مشترك زيادي با نشانههاي MS هستند. بر اين اساس، داروهايي كه در مدل حيواني جواب ميدهند، اغلب در آزمونهاي باليني انساني موفقيت چنداني حاصل نميكنند. داشتن مدل حيواني دقيقتر، هزينه و زمان آزمايش درمانهايي را كه ممكن است روي بيماري انساني مؤثر نباشند، كاهش ميدهد.
پژوهشهايي نيز در حال مطالعه ژنهاي مرتبط با اين بيماري هستند؛ ژنهايي كه با افزايش خطر MS همراهاند. چندين ژن كانديدا شناسايي شدهاند و پژوهشگران در حال مطالعه عملكرد آنها در سيستم عصبي و كشف اينكه آنها چگونه ممكن است در توسعهي MS نقش داشته باشند، هستند. اين اطلاعات ممكن است براي طراحي داروهايي كه بهطور اختصاصي روي آن ژنها عمل كند، كمككننده باشد.
MS در ايران
در حال حاضر چند مركز جامع ارائه خدمات درماني و توانبخشي به بيماران MS در كشور تعريف شده است كه چهار مركز در تهران و در بيمارستانهاي سينا، امام خميني، فيروزگر و امام حسين در حال تكميل بوده و ديگر مراكز در شهرهاي مشهد، اصفهان، شيراز و كرمانشاه بهعنوان مركز مراجعه بيماران MS، در حال فعاليت هستند و بسته خدمات MS را بهطور كامل ارائه ميدهند. همچنين انجمن MS ايران از سال ۱۳۷۷ با هدف حمايت از بيماران MS در تمام زمينهها تشكيل شده است و هم اكنون تعداد زيادي از بيماران MS در آن عضو هستند. طبق آمار ارائه شده در كنگره بينالمللي نورولوژي و الكترو فيزيولوژي باليني ايران در سال ۱۳۹۶، تعداد مبتلايان به MS در ايران بيش از ۸۰ هزار نفر است.
هم انديشي ها