افسردگي چيست؟ نشانه ها و راه هاي درمان

افسردگي يكي از بيماريهاي شايع عصر حاضر است. تاكنون در اخبار تخصصي، علمي، تكنولوژيكي، فناوري مرجع متخصصين ايران مطالب مختلفي درمورد افسردگي منتشر شده است. در اين مطلب سعي شده است كه به جنبههاي ديگري از اين بيماري پرداخته شود، لذا بهمنظور پرهيز از تكرار برخي مطالب مرتبط، لينك مطلب منتشر شده در اخبار تخصصي، علمي، تكنولوژيكي، فناوري مرجع متخصصين ايران دركنار موضوع مورد مباحثه آمده است كه خوانندگان گرامي ميتوانند به آن مراجعه كنند.
تاريخچه افسردگي
در طول تاريخ، افسردگي همواره يك اشكال سلامتي براي انسانها بوده است. اسناد تاريخي مكتوب درمانگرها، فيلسوفان و نويسندگان در طول اعصار گذشته، به حضور طولانيمدت افسردگي بهعنوان يك اشكال سلامتي اشاره ميكنند. آنها همچنين تلاشهاي مداوم و هوشمندانهي افراد را براي يافتن راههايي براي درمان اين اشكال تشريح ميكنند.
افسردگي در ابتدا ماليخوليا (melancholia) ناميده ميشد. اولين گزارشها درمورد ماليخوليا در متون بينالنهرين باستان در هزارهي دوم قبل از ميلاد مسيح ديده شده است. در اين زمان تصور ميشد كه تمام بيماريهاي رواني زماني ايجاد ميشوند كه شياطين بر افراد تسلط پيدا ميكنند. اين بيماريها بهوسيلهي كشيشان درمان ميشدند. يك گروه مجزا از پزشكان آسيبهاي جسمي را درمان ميكردند ولي درمان شرايطي مانند افسردگي را انجام نميدادند. نخستين درك تاريخي افسردگي اين بود كه افسردگي يك بيماري جسمي نبوده بلكه يك بيماري روحي يا رواني است.
يونانيان باستان و روميها طرز تفكرهاي متفاوتي درمورد علت ماليخوليا داشتند. ادبيات آن زمان اشاره به اين موضوع داشت كه علت بيماري رواني، ارواح يا شياطين هستند. حدود ۴۰۰ سال قبل از ميلاد، هِرودوت تاريخنگار يوناني درمورد شاهي نوشت كه بهخاطر ارواح شيطاني ديوانه شده بود.
تمدنهاي اوليهي بابلي، چيني و مصري نيز بيماري رواني را شكلي از تسخير شياطين درانديشه متخصصين ميگرفتند. آنها براي درمان از تكنيكهاي جنگيري مانند ضربوشتم، به بند كشيدن و گرسنگي دادن استفاده ميكردند. هدف از اين درمانها، بيرون راندن شياطين از بدن فرد مبتلا بود. درمقابل، پزشكان قديمي رومي و يوناني تصور ميكردند كه افسردگي يك بيمار بيولوژيكي و رواني است. براي درمان علائم افسردگي از ژيمناستيك، ماساژ، رژيمهاي غذايي خاص، موسيقي و حمام و نيز تركيبي از عصارهي خشخاش و شير الاغ استفاده ميشد.
بقراط، پزشك يوناني پيشنهاد كرد كه ويژگيهاي شخصيتي و بيماريهاي رواني با تعادل يا عدم تعادل مايعات بدن ارتباط دارد. چهار نوع از اين مايعات عبارت بودند از: صفراي زرد، صفراي سياه، بلغم و خون. بقراط بيماريهاي رواني را به گروههايي طبقهبندي كرد كه شامل شيدايي، ماليخوليا و برسام (تب مغز) ميشد. او بر اين باور بود كه ماليخوليا در اثر مقدار بيش از حد صفراي سياه در طحال ايجاد ميشود. او براي درمان اين بيماري از روش حجامت، حمام، ورزش و رژيم غذايي استفاده ميكرد.

برخلاف انديشه متخصصينات بقراط، فيلسوف و سياستمدار مشهور رومي يعني سيسرون استدلال ميكرد كه علت ماليخوليا يك اندوه، ترس يا خشم شديد است. اين بهجاي يك توضيح جسمي، يك توضيح رواني براي افسردگي بود. در سالهاي آخر قبل از ميلاد مسيح، تأثير بقراط كمرنگ شد. در آن زمانها انديشه متخصصينات غالب در ميان روميهاي تحصيلكرده اين بود كه بيماريهاي رواني مانند افسردگي در اثر شياطين و خشم خدايان ايجاد ميشود. براي مثال آلوس كورنليوس سلسوس براي درمان اين بيماري روشهاي گرسنگي دادن و به بند كشيدن بيمار را توصيه ميكرد.
درمقابل، پزشك ايراني زكرياي رازي كه پزشك اصلي بيمارستان بغداد بود، مغز را بهعنوان محل استقرار بيماريهاي رواني و ماليخوليا ميديد. درمانهاي او براي بيماري رواني اغلب شامل آبدرماني (حمام) و اشكال ابتدايي رفتاردرماني (پاداشهاي مثبت براي رفتارهاي مناسب) ميشد.
پس از سقوط امپراطوري روم، تفكر علمي درمورد علت بيمار رواني و افسردگي دوباره به عقب بازگشت. در جريان قرون وسطي، باورهاي مذهبي خصوصا مسيحيت بر توجيههاي ديگر مرتبط با علت بيماري رواني در اروپا غالب شد. بيشتر مردم تصور ميكردند افرادي كه دچار بيماري رواني شدهاند، بهوسيلهي شياطين، ارواح خبيثه يا جادوگران تسخير شدهاند. درمانها شامل جنگيري و ديگر روشهاي ظالمانهاي مانند غرق كردن در آب و سوزاندن بود.
اقليت كوچكي از پزشكان همچنان معتقد بودند كه بيماري روحي در اثر عدم تعادل مايعات بدن، رژيم غذايي ضعيف، و اندوه ايجاد ميشود. برخي از افراد دچار افسردگي در نوانخانههاي رواني نگهداري ميشدند. رنسانس در ايتاليا در قرن ۱۴ آغاز شد و كمكم در كل اروپا گسترش پيدا كرد. در جريان اين زمان، تفكر درمورد بيماري رواني هم داراي پيشرفت و هم پسرفت بود. از يك طرف، شكار جادوگران (ساحرهگيري) و اعدام بيمار رواني در سرتاسر اروپا كاملا شايع بود. ازطرف ديگر، برخي از پزشكان به انديشه متخصصينات بقراط بازگشتند و بيان كردند كه بيماريهاي روحي ناشي از علل طبيعي است و اينكه كساني كه به آنها انگ جادوگري زده ميشود و مورد آزار قرار ميگيرند، كساني هستند كه درواقع نياز به درمان پزشكي ملاطفتآميز دارند.

در سال ۱۶۲۱، رابرت برتون در جزوه رايگاني با عنوان «آناتومي ماليخوليا» علتهايي روانشناختي و اجتماعي براي افسردگي ذكر كرد. اين علل شامل مواردي مانند فقر، ترس و انزواي اجتماعي بود. او در كار خود توصيح داده بود كه رژيم غذايي، ورزش، پرت كردن حواس، پاكسازي سموم از بدن، حجامت، داروهاي گياهي، ازدواج و حتي موسيقيدرماني از درمانهاي مؤثر براي افسردگي هستند.
در جريان آغاز ٰ عصر روشنگري تصور ميشد كه افسردگي يك ضعف خلقي توارثي غيرقابل تغيير است. اين امر منجر به طرد اين بيماران از اجتماع و بيخانماني و فقر آنها شد. در اواخر عصر روشنگري، پزشكان اين تئوري را مطرح كردند كه پرخاشگري ريشهي اين اشكال است. درمانهايي نظير ورزش، رژيم غذايي، موسيقي و داروها تجويز ميشدند و پزشكان پيشنهاد ميكردند كه بيمار بايد درمورد اشكالات خود با دوستان يا يك پزشك صحبت كند. برخي از پزشكان درمورد افسردگي بهعنوان يك درگيري دروني بين «آنچه شما ميخواهيد» و «آن چه ميدانيد درست است»، سخن ميگفتند. برخي ديگر نيز همچنان بهدنبال شناسايي علل فيزيكي براي اين بيماري بودند.
درمانهاي افسردگي در عصر روشنگري شامل غوطهوري در آب (افراد تا جايي كه ممكن بود بدون اينكه غرق شوند، زير آب نگاه داشته ميشدند) و قرار گرفتن روي يك سكوي در حال چرخش با اين اعتقاد كه اين حركت موجب شود محتويات مغز سر جاي درست خود بازگردند، بود. بنجامين فرانكلين نيز شكل اوليهاي از الكتروشوكدرماني را در اين زمانها توسعه داد. علاوهبر اين، اسبسواري، رژيم غذايي، تنقيه و استفراغ كردن نيز از درمانهاي توصيه شده بود.
در سال ۱۸۹۵، اميل كريپلين روانپزشك آلماني اولين كسي بود كه افسردگي مانيا (چيزي كه ما اكنون آن را با عنوان اختلال دوقطبي ميشناسيم) را بهعنوان يك بيماري مجزا از جنون زودرس (اصطلاح مورد استفاده براي اسكيزوفرني در آن زمان) تعريف كرد. در همين زمانها بود كه تئوري روانكاوي و روانپويشي نيز توسعه پيدا كرد.

در سال ۱۹۱۷، زيگموند فرويد درمورد عزاداري و ماليخوليا مطالبي نوشت و در آن ماليخوليا را بهعنوان واكنشي دربرابر از دست دادن (حقيقي (براي مثال يك مرگ) يا نمادين (ناكامي در رسيدن به يك هدف دلخواه)) تعريف كرد. علاوهبراين، فرويد معتقد بود كه خشم ناخودآگاه فرد درمورد اين از دست دادن، منجر به شكلگيري رفتارهاي تنفرآميز و آسيبزننده نسبتبه خود ميشود. او احساس ميكرد كه روانكاوي ميتواند به حل اين درگيريهاي ناخودآگاه كمك كند و موجب كاهش افكار و رفتارهاي آسيب به خود شود. اگرچه در اين دوره ديگر پزشكان افسردگي را بهعنوان يك اختلال مغزي درانديشه متخصصين ميگرفتند.
بهطور كلي در اواخر قرن ۱۹ و اوايل قرن ۲۰، درمانهاي افسردگي شديد آن طور نبود كه به بيماران مبتلا كمك كند و اين امر موجب ميشد كه بسياري از افراد مبتلا كه از اين روشهاي درماني نااميد ميشدند به عمل جراحي لوبوتومي روي آورند. در اين عمل جراحي، بخش پيشاني مغز آنها تخريب ميشد. اعتقاد بر اين بود كه اين جراحي موجب تسكين بيماري ميشود. متاسفانه لوبوتومي اغلب موجب تغييرات شخصيتي، از دست دادن قدرت تصميمگيري، قضاوت ضعيف و گاهي حتي موجب مرگ بيمار ميشد.
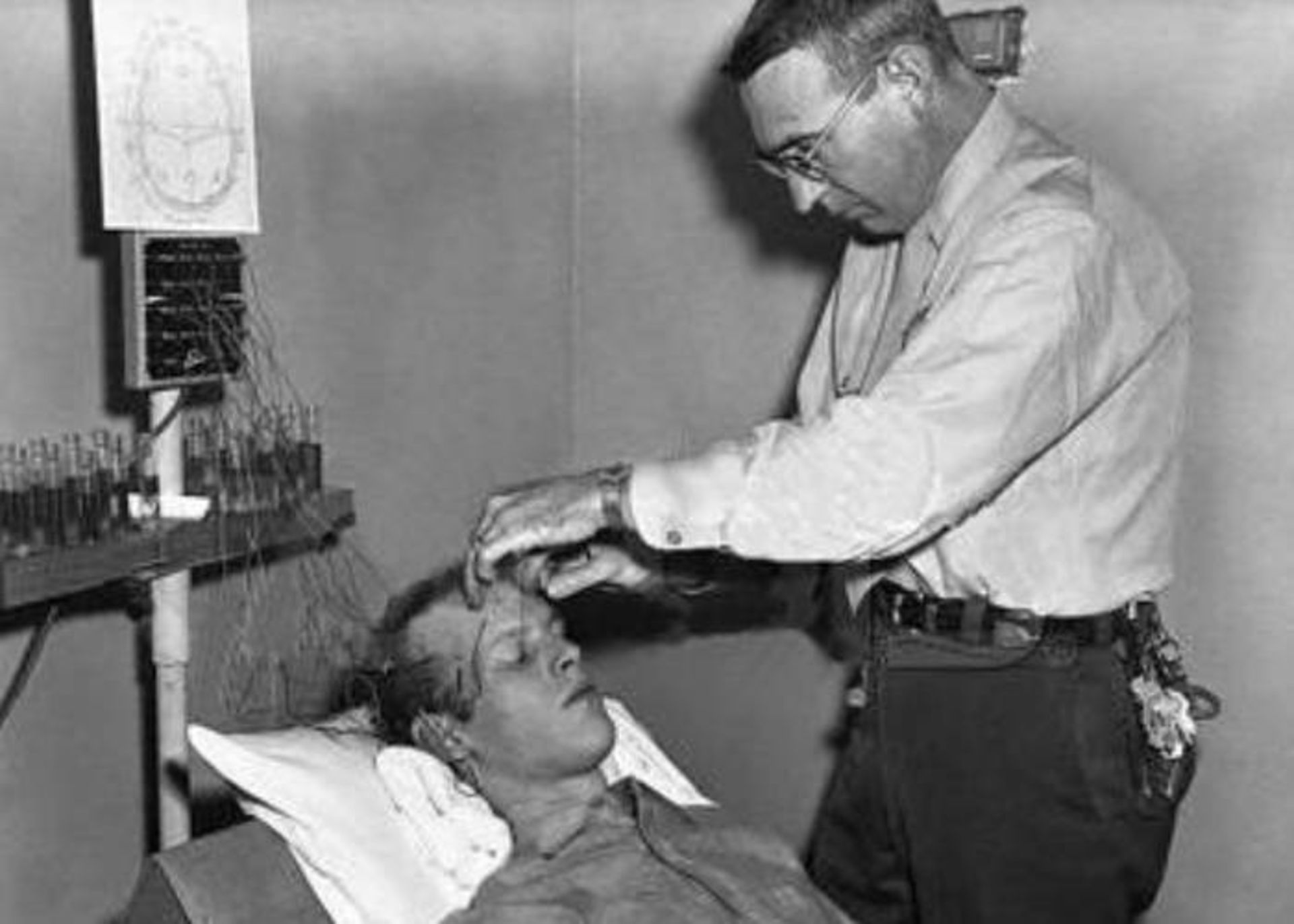
در عمل جراحي لوبوتومي بخش پيشاني مغز تخريب ميشد
الكتروشوكدرماني كه شوك الكتريكي است كه براي ايجاد تشنج، روي پوست سر اعمال ميشود نيز گاهي براي درمان بيماران مبتلا به افسردگي مورد استفاده قرار ميگرفت.
در جريان دهههاي ۱۹۵۰ و ۱۹۶۰، پزشكان افسردگي را به دو زير گروه درونزاد (داراي منشا بدني) و عصبي يا واكنشي (داراي منشا محيطي) تقسيمبندي ميكردند. بهانديشه متخصصين ميرسيد كه افسردگي درونزاد حاصل ژنتيك يا برخي از نقايص فيزيكي ديگر باشد درحاليكه نوع عصبي يا واكنشي، نتيجهاي از برخي از اشكالات بيروني نظير مرگ يا از دست دادن شغل باشد.
دههي ۱۹۵۰، دههي مهمي در درمان افسردگي بود. در اين زمان بود كه پزشكان متوجه شدند كه يك داروي سل بهنام ايزونيازيد در درمان افسردگي در برخي از افراد مؤثر است. از اين پس، درمانهاي دارويي مورد توجه قرار گرفتند. علاوهبراين، مكتبهاي جديد تفكر مانند تئوري سيستمهاي خانوادگي و رفتاريشناختي نيز بهعنوان روشهاي درماني ديگري براي درمان افسردگي مطرح شدند.
در زمان حاضر، اعتقاد بر اين است كه افسردگي از تركيبي از چندين علت شامل عوامل بيولوژيكي، روانشناختي و اجتماعي حاصل شود. بهطور كلي، رواندرماني و داروهايي كه ناقلهاي عصبي را مورد هدف قرار ميدهند، درمانهاي ارجح هستند، اگرچه الكتروشوكدرماني نيز در وضعيتهاي خاصي نظير افسردگي مقاوم به درمان يا موارد شديدي كه تسكين فوري بيمار ضروري است، مورد استفاده قرار ميگيرد. ديگر درمانهاي جديدتر شامل تحريك مغناطيسي مغز از راه جمجمه و تحريك عصب واگ است كه در سالهاي اخير در تلاش براي كمك به افرادي كه به درمان و داروها پاسخ نميدهند، توسعه پيدا كرده است. از آنجايي كه متاسفانه علل افسردگي پيچيدهتر از چيزي است كه ما نسبتبه آن علم داريم، يك روش درماني واحد وجود ندارد كه روي همهي افراد نتايج رضايتبخشي داشته باشد.
مروري كوتاه بر اختلال افسردگي عمده
اختلال افسردگي عمده (MDD) كه با عنوان افسردگي نيز شناخته ميشود يك اختلال رواني است كه ويژگي اصلي آن وجود حداقل دو هفته خلقوخوي پايين است كه در بيشتر شرايط وجود دارد. اين وضعيت اغلب همراهبا كاهش عزت نفس، كاهش علاقه به انجام فعاليتهايي كه بهطور معمول لذتبخش هستند، انرژي كم و درد بدون وجود علت آشكاري است. افراد مبتلا ممكن است گاهي اعتقادات يا باورهاي اشتباهي داشته باشند يا چيزهايي را ببينند يا بشنوند كه وجود خارجي ندارد. برخي از افراد، داراي دورههايي از افسردگي هستند و در ميان اين فواصل، چند سال طبيعي هستند درحاليكه برخي ديگر تقريبا بهطور پيوسته اين علائم را دارند.
اختلال افسردگي عمده ميتواند تأثير منفي روي زندگي شخصي، شغلي يا تحصيلي فرد و همچنين خواب، عادات غذا خوردن و سلامتي عمومي او داشته باشد. بين ۲ تا ۸ درصد از افراد بالغي كه دچار افسردگي ميشوند، در اثر خودكشي از دنيا ميروند و حدود ۵۰ درصد از افرادي كه بهعلت خودكشي جان خود را از دست ميدهند، دچار افسردگي يا يكي ديگر از اختلالات خلقي بودهاند.
بهانديشه متخصصين ميرسد كه علت اين بيماري، تركيبي از عوامل ژنتيكي، محيطي و روانشناختي باشد. عوامل خطرساز شامل سابقهي خانوادگي اين بيماري، تغييرات عمده زندگي، داروهاي خاص، اشكالات سلامتي مزمن و سوء مصرف مواد است. تشخيص اختلال افسردگي براساس تجارب گزارش شده بهوسيلهي خود فرد و آزمون وضعيت رواني او است. هيچ آزمايش آزمايشگاهي براي تشخيص افسردگي عمده وجود ندارد. اگرچه، آزمايشهايي ممكن است براي رد احتمال بيماريهاي جسمي كه موجب علائم مشابهي ميشوند، انجام شود. افسردگي عمده نسبتبه احساس غمگيني كه بخشي طبيعي از زندگي است، شديدتر و طولانيتر است.
بهطور معمول، افراد ازطريق مشاوره و داروهاي ضدافسردگي درمان ميشوند. انواع مشاورههاي درماني شامل رفتار درماني شناختي و رواندرماني بين فردي ميشوند. اگر ديگر اقدامات تأثيري نداشته باشد، ممكن است از روش الكتروشوك درماني استفاده شود. درمواردي كه خطر آسيب به خود وجود داشته باشد، ممكن است نياز به بستري شدن وجود داشته باشد كه گاهي اين كار خلاف خواستهي خود فرد
اختلال افسردگي عمده حدود ۲۱۶ ميليون نفر را در سال ۲۰۱۵ درگير كرده بود. درصد افرادي كه در مرحلهاي از زندگي تحتتأثير اين بيماري قرار ميگيرند، از ۷ درصد در ژاپن تا ۲۱ درصد در فرانسه متغير است. زنان تقريبا حدود دو برابر مردان دچار اين بيماري ميشوند.
انجمن روانپزشكي آمريكا اختلال افسردگي عمده را در سال ۱۹۸۰ به جزوه رايگان راهنماي تشخيصي و آماري اختلالات رواني (DSM) اضافه كرد. در نسخهي DSM-II، افسردگي عمده شاخهاي از افسردگي سايكوتيك درانديشه متخصصين گرفته ميشد كه همچنين دربرگيرندهي شرايطي كه اكنون با عنوان كجخلقي (اختلال افسرده خويي و اختلال سازگاري با خلقوخوي افسرده شناخته ميشوند، نيز بود.
علائم و نشانه هاي افسردگي
افسردگي عمده بهطور قابل توجهي روي روابط خانوادگي و شخصي، زندگي كاري يا تحصيلي، خواب و رفتارهاي غذا خوردن و سلامتي عمومي تأثير ميگذارد. فردي كه مبتلا به افسردگي است، معمولا از خلقوخوي پاييني برخوردار است كه در تمام جنبههاي زندگي او نفوذ كرده و داراي ناتواني تجربهي لذت از فعاليتهايي است كه قبلا براي او لذتبخش بوده است.
افراد افسرده ممكن است دچار افكار و احساساتي نظير بي ارزش بودن، پشيماني و احساس گناه بيمورد، نااميدي و بيزاري از خود شوند. در موارد شديد، ممكن است افراد افسرده دچار علائم روانپريشي شوند. اين علائم شامل توهمات و گاهي حتي هذيانگويي ميشود. ساير علائم افسردگي شامل ضعف تمركز و حافظه، كنارهگيري از فعاليتها و موقعيتهاي اجتماعي، كاهش تمايلات جنسي، تحريكپذيري و افكار مرگ يا خودكشي ميشود.

بيخوابي نيز در ميان افراد افسرده رايج است. در الگوي معمول، فرد خيلي زود بيدار شده و نميتواند دوباره بخوابد. خواب بيش از حد نيز ممكن است اتفاق افتد. فرد افسرده ممكن است علائم جسمي مانند خستگي، سردرد يا اشكالات گوارشي را نيز گزارش كند. اشتها اغلب كم شده و منجر به كاهش وزن ميشود اگرچه گاهي نيز ممكن است افزايش اشتها و افزايش وزن اتفاق افتد.
افراد سالخوردهي مبتلا به افسردگي ممكن است در حين درگيري با افسردگي، دچار علائم شناختي نظير فراموشي و كند شدن قابلتوجه حركات شوند. افسردگي در افراد سالخورده اغلب با اختلات جسمي شايعي مانند سكته، ديگر بيماريهاي قلبيعروقي، بيماري پاركينسون و بيماري مزمن انسدادي ريه همراه است.
كودكان افسرده ممكن است بهجاي رفتار افسرده، رفتار تحريكپذيري از خود نشان دهند و بسته به سن و موقعيت علائم متفاوتي در آنها ديده ميشود. اكثر آنها علاقهي خود به مدرسه را از دست داده و دچار افت تحصيلي ميشوند. آنها ممكن است بهصورت شخصيتي وابسته و ناايمن تعريف شوند. هنگامي كه اين علائم با حالت نوسانات خلقي طبيعي اشتباه گرفته شود، تشخيص افسردگي با تأخير انجام شده يا اصلا اشكال كودك تشخيص داده نخواهد شد.
اختلالات مرتبط با افسردگي
افسردگي غالبا همراهبا ديگر اشكالات روانپزشكي ديده ميشود. طبق گزارش پيمايش همبودي ملي آمريكا نيمي از افراد مبتلا به افسردگي دچار اضطراب و اختلالات مرتبط با آن مانند اختلال اضطراب فراگير نيز هستند. علائم اضطراب ميتواند تأثير مهمي بر روند بيماري افسردگي داشته باشد و موجب تأخير در بهبودي، افزايش خطر عود، ناتواني بيشتر و افرايش خطر خودكشي شود.
سوء مصرف مواد و الكل و اعتياد در ميان اين افراد رواج بيشتري داشته و حدود يكسوم از افرادي كه دچار اختلال كمتوجهيبيشفعالي تشخيص داده ميشوند، دچار افسردگي نيز هستند. اختلال استرس پس از سانحه و افسردگي نيز اغلب با هم اتفاق ميافتد.
همچنين درد و افسردگي نيز اغلب با هم وجود دارند. در ۶۵ درصد از افراد افسرده، يك يا تعداد بيشتري از علائم درد وجود دارد و معمولا ۵ تا ۸۵ درصد از افراد مبتلا به درد بسته به وضعيتي كه دارند، از افسردگي نيز رنج ميبرند. افسردگي با افزايش خطر ابتلا به بيماريهاي قلبيعروقي نيز ارتباط دارد و نيز بهطور مستقيم يا غيرمستقيم با عوامل خطرسازي نظير سيگار كشيدن و چاقي مرتبط است. افرادي كه مبتلا به افسردگي هستند، احتمال كمتري وجود دارد كه به دستورالعملهاي پزشكي درخصوص درمان و پيشگيري از بيماريهاي قلبيعروقي عمل كنند كه اين به نوبهي خود موجب افزايش خطر اشكالات پزشكي ديگر در آنها ميشود. علاوهبر اين، متخصص قلب ممكن است متوجه وجود اشكال افسردگي پشتصحنهي اشكال قلبيعروقي بيمار نشود.
علل افسردگي
علت افسردگي عمده ناشناخته مانده است. مدلهاي زيستروانشناختي پيشنهاد ميكنند كه عوامل بيولوژيكي، روانشناختي و اجتماعي همه در ايجاد افسردگي نقش دارند.
طبق مدل آسيبپذيري ارثي استرس افسردگي زماني رخ ميدهد كه يك آسيبپذيري از قبل وجود داشته بهوسيلهي رويدادهاي استرسزاي زندگي فعال شود. اين سابقهي آسيبپذيري ميتواند ژنتيكي باشد كه نشاندهندهي اثر متقابل بين وراثت و محيط است يا اينكه الگووار بوده و حاصل جهانبينيهايي است كه در دوران كودكي كسب شده است. سابقهي سوء استفاده در دوران كودكي خواه جسمي، جنسي يا روانشناختي، همه عوامل خطرساز افسردگي هستند. تروماي زمان كودكي نيز با شدت افسردگي، عدم پاسخ به درمان و طول مدت بيماري ارتباط دارد. بااينحال، برخي از افراد نسبتبه توسعهي بيماريهاي رواني نظير افسردگي پس از تروما استعداد بيشتري دارند و ژنهاي مختلفي پيشنهاد شده است كه اين حساسيت را كنترل ميكنند.

نقش عوامل ژنتيكي در بروز افسردگي
همچون بسياري از ديگر اختلالات روانپزشكي، اختلال افسردگي عمده نيز تحتتأثير تغييرات ژنتيكي انفرادي بيشماري قرار ميگيرد. در يك مطالعهي همبستگي در سطح ژنوم، ۴۴ واريانت ژنومي شناسايي شد كه با خطر ابتلا به افسردگي مرتبط بودند. اين مطالعه با يك مطالعه در سال ۲۰۱۹ دنبال شد كه در آن ۱۰۲ واريانت ژني مرتبط با افسردگي شناسايي شد. دانشمندان با استفاده از اين اطلاعات، اثرات برآورد شده از تمام ژنوم را با هم تركيب كرده و يك امتيار انفرادي را بهمنظور برآورد استعداد ژنتيكي يك فرد در ابتلا به افسردگي محاسبه ميكنند. البته اين امتيار تنها بخش كمي از تفاوتهاي انفرادي در خطر ابتلا به افسردگي را توضيح ميدهد.
در برخي از مطالعات نشان داده شده است كه ژن 5-HTTLPR يا الل كوتاه پروموتور ژن انتقالدهنده سروتونين با افزايش خطر ابتلا به افسردگي مرتبط است. هرچند برخي از مطالعات نيز تأثير آن را تأييد نكردهاند. ژنهاي ديگري كه در اثرات متقابل بين ژن و محيط نقش دارند، شامل CRHR1، FKBP5 و BDNF ميشوند، كه دو مورد اول با واكنش استرس محور هيپوتالاموس-هيپوفيز-آدرنال (HPA) ارتباط داشته و مورد آخر در نوروژنز نقش دارد.
ارتباط اشكالات سلامتي و افسردگي
افسردگي ممكن است بهدنبال يك بيماري مزمن يا لاعلاج مانند HIV و ايدز يا آسم اتفاق افتد و كه در اين حالت به آن افسردگي ثانويه ميگويند. البته اين امر مشخص نيست كه آيا بيماري پشت صحنه ازطريق تأثير روي كيفيت زندگي يا ازطريق علل مشترك (مانند تخريب عقدههاي قاعدهاي در بيماري پاركينسون يا اختلال در سيستم ايمني در بيماري آسم) موجب القاي افسردگي ميشود.
افسردگي همچنين ممكن است درمانزاد يعني نتيجهاي از درمانهاي پزشكي ديگر مانند افسردگي ناشي از داروهاي خاص باشد. داروهايي كه ميتوانند در بروز افسردگي نقش داشته باشند، عبارتاند از اينترفرونها، بتابلوكرها، ايزوترتينوين، داروهاي ضدبارداري، داروهاي بيماري قلبي، داروهاي ضدتشنج، داروهاي ضدميگرن، داروهاي ضد روانپريشي و عوامل هورموني نظير آگونيست هورمون آزادكنندهي گنادوتروپين.
افسردگي كه درنتيجه بارداري اتفاق ميافتد، افسردگي پس از زايمان ناميده ميشود و تصور ميشود پيامدي از تغييرات هورموني مرتبط با بارداري باشد. اختلال عاطفي فصلي نوعي از افسردگي است كه با تغييرات فصلي در نور خورشيد ارتباط دارد و ظاهر پيامدي از كاهش نور خورشيد باشد.
پاتوفيزيولوژي افسردگي
پاتوفيزيولوژي افسردگي هنوز بهخوبي شناخته نشده است اما تئوريهاي فعلي حول سيستمهاي مونوآمينرژيك، ريتمهاي شبانهروزي، اختلال ايمونولوژيكي، اختلال در محور هيپوتالاموس- هيپوفيز- آدرنال و ناهنجاريهاي ساختاري و عملكردي مدارهاي عاطفي ميگردند.
تئوري مونوآمين كه نتيجهي تأثير داروهاي مونوآمينرژيك در درمان افسردگي است، تا همين اواخر تئوري غالب بود. طبق اين تئوري علت اصلي افسردگي، فعاليت ناكافي نوروترانسميترهاي مونوآمين است. شواهد حمايتكننده از تئوري مونوآمين از حوزههاي مختلفي ميآيد. نخست، كاهش شديد تريپتوفان، پيشساز ضروري سروتونين (يك مونوآمين) ميتواند موجب تشديد افسردگي در افراد افسرده يا خانوادهي بيماران افسرده شود. اين امر نشان ميدهد كه كاهش انتقال عصبي سروتونرژيك در افسردگي اهميت دارد. دوم، همبستگي بين خطر افسردگي و پليمورفيسم موجود در ژن 5-HTTLPR كه كدكنندهي گيرندههاي سروتونين است نيز نشاندهندهي وجود يك ارتباط است. درنهايت، كاهش اندازهي لوكوس سيرولئوس، كاهش فعاليت تيروزين هيدروكسيلاز، افزايش تراكم گيرندههاي آلفا –2 آدرنرژيك و شواهدي از مدلهاي موش نشان ميدهند كه در افسردگي، انتقال عصبي آدرنرژيك كاهش مييابد.
اگرچه اين تئوري با اين واقعيت كه كاهش سروتونين در افراد سالم موجب بروز افسردگي نميشود، سازگاري ندارد. علاوهبر اين، ضدافسردگيها سريعا سطوح مونوآمينها را افزايش ميدهند ولي براي مشاهدهي تأثير آنها به هفتهها زمان نياز است، دركنار اينكه ضدافسردگيهاي غيرمعمولي وجود دارند كه ميتوانند بدون هدف قرار دادن اين مسير روي درمان افسردگي تأثير داشته باشند.
در افسردگي، ناهنجاريهاي سيستم ايمني شامل افزايش سطوح سيتوكينهاي درگير در توليد رفتار بيمارگونه نيز ديده ميشود. اثربخشي داروهاي غيراستروئيدي ضدالتهابي (NSAIDs) و بازدارندههاي سيتوكين در درمان افسردگي و نرمالسازي سطوح سيتوكين پس از درمان موفقيتآميز، پيشنهادكنندهي نقش ناهنجاريهاي سيستم ايمني در بروز افسردگي است.
باتوجهبه ارتباط بين CRHR1 و افسردگي و نتايج مثبت آزمون فرونشاني دگزامتازون (DST) در بيماران افسرده، نقش ناهنجاريهاي محور HPA نيز در افسردگي پيشنهاد شده است. در بعضي از بيماران دچار افسردگي بهعلت اختلال در محور HPA ميزان ترشح هورمون كورتيزول افزايش مييابد. مصرف دگزامتازون كه يك گلوكوكورتيكوئيد مصنوعي است، موجب فرونشاني و كاهش مقدار كورتيزول سرم ميشود بنابراين منطقي بهانديشه متخصصين ميرسد كه در بيماران دچار افسردگي اگر مقدار كورتيزول افزايش يافته باشد، دگزامتازون قادر به كاهش آن به اندازهي معمول نباشد و چيزي كه آزمون DST مشخص ميكند، نيز همين موضوع است. البته اين ناهنجاري بهعنوان يك ابزار تشخيصي كافي نيست زيرا حساسيت اين آزمون تنها ۴۴ درصد است.
براساس يافتههاي مرتبط با تصويربرداري از مغز نيز تئوريهايي پيشنهاد شده است. يك مدل پيشنهادي مدل ليمبيك قشري است كه در آن به بيشفعالي مناطق پاراليمبيك شكمي و كمفعالي مناطق تنظيمي پيشاني در پردازش عاطفي اشاره ميشود. مدل ديگر، مدل كورتيكو-استرياتال است كه نشان ميدهد ناهنجاريهاي قشر پيشپيشاني در تنظيم ساختارهاي مخطط و تحت قشري منجر به افسردگي ميشود. ديگر مدل پيشنهادي اين است كه بيشفعالي ساختارهاي برجسته مغز در شناسايي محركهاي منفي و كمفعالي ساختارهاي تنظيمي قشري منجر به سوگيري عاطفي و افسردگي ميشود.

تشخيص افسردگي
ارزيابي تشخيصي ممكن است بهوسيلهي يك پزشك عمومي يادگيري ديده، روانشناس يا روانپزشك انجام شود كه شرايط فعلي، تاريخچه زندگي، علائم موجود و سابقهي خانوادگي فرد را مورد توجه قرار ميدهد. هدف اصلي باليني، فرموله كردن عوامل بيولوژيكي، رواني و اجتماعي است كه ممكن است روي خلقوخوي فرد تأثيرگذار باشند. فرد ارزياب همچنين عوامل تاثيرگذاري مانند مصرف الكل و مواد مخدر را مورد توجه قرار ميدهد. اين ارزيابي همچنين شامل يك مطالعه از وضعيت رواني فرد، خلقوخوي فعلي و محتواي فكري او مخصوصا ازانديشه متخصصين وجود مضامين مرتبط با نااميدي يا بدبيني، آسيب به خود يا خودكشي و نبود افكار و برنامههاي مثبت نيز ميشود.
خدمات تخصصي سلامت روان در مناطق روستايي كمياب است و بنابراين تشخيص و مديريت اين اشكال بهطور عمده بر عهدهي پزشكان مراقبتهاي اوليه است. اين مسئله در كشورهاي در حال توسعه بيشتر به چشم ميخورد. پزشكان مراقبتهاي اوليه و ديگر پزشكان غيرروانپزشك درمقايسهبا روانپزشكان دشواريهاي بيشتري ازانديشه متخصصين عدم تشخيص و درمان افسردگي دارند. علت اين امر، علائم جسمي مرتبط با افسردگي و نيز موانع مختلفي است كه در رابطه با خود بيمار و سيستم درماني وجود دارد. نتايج يك مطالعهي مروري نشان ميدهد كه پزشكان غيرروانپزشك حدود دو سوم از موارد افسردگي را تشخيص نميدهند هرچند اين وضعيت طبق نتايج مطالعات اخير تا حدودي بهبود يافته است.
معاينهي سلامت روان ممكن است شامل استفاده از يك مقياس درجهبندي نظير مقياس درجهبندي هميلتون براي افسردگي، پرسشنامه افسردگي بك يا پرسشنامه رفتارهاي خودكشي -تجديدانديشه متخصصين شده باشد.
امتياز بر مبناي يك مقياس بهتنهايي براي تشخيص افسردگي كافي نيست اما معياري از شدت علائم فراهم ميكند. بر اين اساس، فردي كه امتياز او به بالاتر از يك حد آستانه ميرسد، بايد براي تشخيص نهايي افسردگي مورد مطالعه بيشتر قرار گيرد. براي اين هدف مقياسهاي مختلفي استفاده ميشوند.
قبل از تشخيص اختلال افسردگي عمده، پزشك يك معاينهي پزشكي و مطالعههاي انتخابي انجام ميدهد تا احتمال وجود ديگر علل را حذف كند. اين آزمايشها شامل آزمايشهاي خون براي اندازهگيري هورمون محرك تيروئيد و تيروكسين براي حذف احتمال هيپوتيروئيدي؛ سنجش الكتروليتهاي پايه و كلسيم خون براي رد احتمال وجود اختلال متابوليكي و آزمايشهاي خوني براي رد احتمال عفونت سيستماتيك يا بيماريهاي مزمن است.
احتمال واكنشهاي عاطفي نامطلوب دربرابر داروهاي خاص يا سوء استفاده از مصرف الكل نيز اغلب مورد مطالعه قرار ميگيرد. سطوح تستوسترون نيز ممكن است براي تشخيص هيپوگناديسم كه يكي از علل افسردگي در مردان است، اندازهگيري ميشود. سطوح ويتامين D نيز ممكن است اندازهگيري شود زيرا كاهش سطح اين ويتامين با افزايش خطر ابتلا به افسردگي همراه بوده است.
شكايات شناختي ذهني در افراد افسردهي سالخورده ديده ميشود ولي آنها همچنين ميتوانند نشانهاي از آغاز بيماري ديگري مانند آلزايمر باشند. آزمونهاي شناختي و تصويربرداري از مغز ميتواند به تمايز بين افسردگي و زوال عقل كمك كند.
انجام يك سيتياسكن مغز نيز ميتواند احتمال آسيب مغز را در افرادي كه داراي علائم روانپريشي بوده، علائم آنها بهطور سريع بروز كرده يا داراي برخي علائم غيرعادي هستند، مطالعه كند.
هيچگونه آزمايش بيولوژيكي براي تأييد افسردگي وجود ندارد. با هدف توسعهي يك روش عيني براي تشخيص افسردگي، نشانگرهاي زيستي مختلفي مورد مطالعه قرار گرفتهاند. ازجملهي اين نشانگرها، فاكتور نورونزايي مشتقشده از مغز و چندين تكنيك fMRI است.

معيار DSM و ICD
رايجترين معيار مورد استفاده براي تشخيص اختلالات افسردگي در جزوه رايگان راهنماي تشخيصي و آماري اختلالات رواني از انجمن روانپزشكي آمريكا و طبقهبندي بينالمللي آماري بيماريها (ICD) از سازمان جهاني بهداشت ذكر شده است كه در آن از اصطلاح «اپيزود افسردگي» براي يك اپيزود و اختلال افسردگي عودكننده براي اپيزودهاي مكرر استفاده ميشود. سيستم دوم، بهطور معمول در كشورهاي اروپايي مورد استفاده قرار ميگيرد، در حاليكه سيستم طبقهبندي اول، در آمريكا و بسياري از كشورهاي غيراروپايي مورد استفاده قرار ميگيرد.
در ICD-10، سه نشانهي افسردگي معمولي تعريف ميشود (خلقوخوي افسرده، آنهدونيا و كاهش انرژي)، وجود دو مورد از اين سه نشانه براي تشخيص اختلال افسردگي ضروري است. براساس DSM-5، دو نشانهي اصلي در افسردگي وجود دارد: كاهش خلقوخو و از دست دادن علاقه و لذت بردن از فعاليتها. اين علائم بههمراه چند نشانهي ذكر شده ديگر بايد بهطور مكرر طي دو هفته وجود داشته باشد بهطوري كه عملكرد فرد را مختل كند. اختلال افسردگي عمده در DSM-5 بهعنوان يك اختلال خلقوخو طبقهبندي ميشود. تشخيص وابستهبه وجود يك يا چند اپيزود افسردگي عمدهي عودكننده است. از توصيفكنندههايي براي طبقهبندي خود ايپزود و نيز دورهي اختلال استفاده ميشود.
اختلال افسردگي نامشخص درصورتي تشخيص داده ميشود كه بروز اپيزود افسردگي با معيار اپيزود افسردگي عمده جور در نميآيد. در سيستم ICD-10 از اصطلاح اختلال افسردگي عمده استفاده نميشود اما از معيارهاي كاملا مشابهي براي تشخيص يك اپيزود افسردگي (خفيف، متوسط يا شديد) استفاده ميشود؛ اصطلاح عودكننده نيز درصورتيكه چندين اپيزود بهطور مكرر و بدون بروز شيدايي در فواصل بين اپيزودهاي افسردگي اتفاق افتد، به تشخيص اضافه ميشود.

اپيزود افسردگي عمده
يك اپيزود افسردگي عمده براساس حضور خلقوخوي شديدا افسرده كه حداقل دو هفته ادامه دارد، تعريف ميشود. اپيزودها ممكن است جداگانه يا عودكننده باشند و بهصورت خفيف، متوسط يا شديد باشند. يك اپيزود با ويژگيهاي روانپريشي (افسردگي سايكوتيك) بهطور خودكار بهعنوان شديد درجهبندي ميشود. اگر بيمار داراي اپيزودي از شيدايي باشد، تشخيص اين حالت اختلال دوقطبي خواهد بود. افسردگي بدون شيدايي گاهي با عنوان تكقطبي تعريف ميشود زيرا خلقوخو روي يك وضعيت عاطفي يا «قطب» باقي ميماند.
در سيستم طبقهبندي DSM-IV-TR مواردي كه ناشي از عزاداري است درانديشه متخصصين گرفته نميشود. بااينحال اگر اين وضعيت خلقوخو تداوم پيدا كند، ممكن است عزاداري طبيعي بهسمت اپيزود افسردگي پيش برود و ويژگيهاي مشخصه يك ايپزود افسردگي عمده توسعه پيدا كند. در DSM-5 عزاداراي يك معيار رد نيست و اكنون تشخيص بين واكنشهاي طبيعي نسبتبه مرگ و افسردگي برعهدهي پزشكان است.
البته گاهي نيز اين معيارها مورد انتقاد قرار گرفتهاند زيرا توجهي به جنبههاي ديگر زندگي كه افسردگي در آنها ميتواند اتفاق بيفتد، ندارند. علاوهبر اين، حمايت تجربي ناچيزي از معيار آستانهي DSM-IV وجود دارد.
موارد رد افسردگي شامل طيفي از تشخيصهاي مرتبط ميشوند ازجمله كجخلقي كه شامل يك اختلال خلقي مزمن خفيفتر است، اختلال افسردگي عود كننده گذرا كه متشكل از اپيزودهاي افسردگي كوتاهتر است، اختلال افسردگي جزئي كه در آن تنها تعدادي از علائم افسردگي عمده وجود دارند و اختلال سازگاري همراهبا خلقوخوي افسرده كه علامت آن خلقوخوي پايين ناشي از يك واكنش روانشناختي دربرابر يك رويداد يا عامل استرسزاي قابل شناسايي است.
سه اختلال افسردگي جديد به DSM-5 اضافه شده است: اختلال نامنظمي خلقي اخلالگرانه كه براساس تحريكپذيري قابلتوجه زمان كودكي و كجخلقي مشخص ميشود، اختلال ناخوشي پيش از قاعدگي كه موجب اضطراب، افسردگي يا تحريكپذيري دورهاي در يك يا دو هفته قبل از آغاز عادت ماهيانه زنان ميشود و اختلال افسردگي مداوم.

زيرمجموعههاي افسردگي
علاوهبر توجه به مدت، شدت و حضور ويژگيهاي روانپريشي، در سيستم طبقهبندي DSM-5، شش زيرمجموعهي ديگر از افسردگي عمده تعريف ميشود كه مشخصكننده (specifiers) ناميده ميشوند:
۱. افسردگيماليخوليايي كه ويژگيهاي آن از دست دادن احساس لذت در بيشتر يا همهي فعاليتها، ناتواني در واكنش نسبتبه محركهاي لذتبخش، خلقوخوي افسردهاي كه قويتر از اندوه از دست دادن است، بدتر شدن علائم در ساعات صبح، بيداري صبحگاهي، كندي افكار و حركات، كاهش بيش از حد وزن يا احساس گناه بيش از اندازه است.
۲. افسردگي غيرمعمول (آتيپيكال) داراي ويژگيهاي واكنشپذيري خلقي (آنهدونياي متناقض) و مثبتگرايي، افزايش قابلتوجه وزن يا افزايش اشتها، خواب اضافي يا بيخوابي، حس سنگيني در اندامها (فلج سربي) و اختلال قابلتوجه اجتماعي درنتيجهي پيامدي از حساسيت بيش از حد نسبتبه عدم پذيرش ميان فردي است.
۳. افسردگي كاتاتوني يك فرم كمياب و شديد از افسردگي عمده است كه شامل اختلال در رفتارهاي حركتي و ديگر علائم است. در اين جا فرد ساكت و تقريبا گيج است و بهصورت بيحركت مانده يا حركات بدون هدف و عجيبي از خود نشان ميدهد. علائم كاتاتوني در اسكيزوفرني يا در اپيزودهاي شيدايي و نيز در اثر سندرم نورولپتيك بدخيم نيز ممكن است ديده شود.
۴. افسردگي همراهبا پريشاني اضطراب بهعنوان ابزاري براي تأكيد بر وقوع مشترك بين افسردگي يا شيدايي و اضطراب و نيز خطر خودكشي افراد افسردهي دچار اضطراب به DSM-V افزوده شد. چنين تعريفي ميتواند به پيشآگهي افرادي كه دچار افسردگي يا اختلال دوقطبي هستند، نيز كمك كند.
۵. افسردگي مرتبط با زايمان به افسردگي شديد، پايدار و گاهي ناتوانكنندهاي اشاره دارد كه برخي زنان آن را پس از تولد فرزند يا در حين بارداري تجربه ميكنند. در DSM-IV-TR از اصطلاح افسردگي پس از زايمان استفاده ميشد اما از آنجايي كه موارد افسردگي در دوران بارداري را شامل نميشد، تغيير داده شد (Depression with peri-partum onset). شيوع افسردگي مرتبط با زايمان در مادراني كه نخستين بارداري خود را تجربه ميكنند، حدود ۱۰ تا ۱۵ درصد است. افسردگي پس از زايمان ميتواند تا سه ماه طول بكشد. كه بسياري از پژوهشگران بر اين باورند كه اين افسردگي متخص زنان نبوده و در مردان نيز پس از تولد فرزندشان ميتواند بروز كند.
۶. اختلال عاطفي فصلي، نوعي از افسردگي است كه در آن اپيزودهاي افسردگي در فصل پاييز يا زمستان ظهور كرده و طي فصل بهار از بين ميروند. تشخيص در صورتي انجام ميشود كه طي دو سال يا بيشتر حداقل دو ايپزود در ماههاي سرد اتفاق افتاده باشد و اپيزودي در دوران ديگر رخ نداده باشد
تشخيص افتراقي
براي تأييد اختلال افسردگي عمده بهعنوان محتملترين تشخيص، لازم است كه ديگر تشخيصهاي ممكن نظيركجخلقي، اختلال سازگاري با خلقوخوي افسرده يا اختلال دوقطبي درانديشه متخصصين گرفته شود. كجخلقي يك اختلال خلقي ملايمتر و مزمن است كه در آن فرد يك خلقوخوي پايين را بهصورت روزانه طي دورهي حداقل دو سال گزارش ميكند. علائم اين وضعيت بهشدت علائم افسردگي عمده نيست اگرچه افرادي كه دچار كجخلقي هستند دربرابر اپيزودهاي ثانويهي افسردگي عمده (كه گاهي با عنوان افسردگي مضاعف ناميده ميشود) آسيبپذير هستند.
اختلال سازگاري با خلقوخوي افسرده يك اختلال خلقي است كه بهصورت پاسخ روانشناختي به يك رويداد يا عامل استرسزاي قابل شناسايي ظاهر ميشود و در آن علائم عاطفي يا رفتاري حاصل قابلتوجه هستند اما با معيارهاي اپيزود افسردگي عمده منطبق نيستند.
اختلال دوقطبي كه با عنوان اختلال افسردگي-شيدايي نيز شناخته ميشود، وضعيتي است كه در آن حالتهاي افسردگي و شيدايي بهصورت متناوب خود را نشان ميدهند. اگرچه درحالحاضر افسردگي بهعنوان يك اختلال جداگانه طبقهبندي ميشود، مباحثه زيادي در اين مورد وجود دارد، زيرا افرادي كه مبتلا به افسردگي عمده تشخيص داده ميشوند، اغلب تاحدودي علائم شيدايي خفيف را نيز نشان ميدهند كه نشاندهندهي وجود پيوستگي بين اين دو اختلال است.
اختلالهاي ديگري نيز وجود دارند كه قبل از تشخيص اختلال افسردگي عمده بايد احتمال وجود آنها مطالعه شود اينها شامل سندرم خستگي مزمن، افسردگي ناشي از بيماري جسمي، داروها و سوء استفاده از مواد هستند. افسردگي ناشي از بيماري جسمي با عنوان اختلال خلقوخوي ناشي از يك وضعيت پزشكي عمومي تشخيص داده ميشود. اين وضعيت براساس تاريخچه، نتايج آزمايشگاهي يا معاينه جسمي تشخيص داده ميشود. وقتي افسردگي در اثر يك دارو، سوء مصرف دارو يا مواجهه با يك سم ايجاد شود، بهعنوان يك اختلال خلقي خاص تشخيص داده ميشود (قبلا در DSM-IV-TR به آن اختلال خلقي ناشي از مواد گفته ميشد).

درمان هاي افسردگي
سه روش درماني رايج براي افسردگي عبارتاند از رواندرماني، دارودرماني و درمان به كمك شوك الكتريكي. رواندرماني درمان ارجح افراد كمتر از ۱۸ سال است. در توصيههاي سال ۲۰۰۴ مؤسسه ملي بهداشت و تعالي باليني ذكر شده است كه نبايد براي درمان افسردگي خفيف در مراحل اوليه از داروهاي ضدافسردگي استفاده كرد زيرا نسبت خطر به مزيت در آن ضعيف است. در اين دستورالعملها ذكر ميشود كه درمان با ضدافسردگيها براي كاهش خطر عود بايد براي حداقل ۶ ماه ادامه پيدا كند و اينكه مهاركنندههاي بازجذب سروتونين (SSRIs) نسبتبه ضدافسردگيهاي سهحلقهاي (TCAs) بهتر تحمل ميشوند.
براساس دستورالعملهاي درماني انجمن روانپزشكي آمريكا، درمان آغازين بايد بهصورت انفرادي و براساس عواملي نظير شدت علائم، اختلالات همزمان، تجارب درماني گذشته و ترجيح بيمار طراحي شود. گزينهها ممكن است شامل درمان با دارو، رواندرماني، ورزش، الكتروشوك درماني (ECT)، تحريك مغناطيسي مغز (TMS) يا نوردرماني باشند.
شواهدي وجود دارد كه نشان ميدهد مراقبتهاي همكارانهي گروهي از متخصصان مراقبتهاي بهداشتي نسبتبه مراقبتهاي معمول بهوسيلهي يك فرد متخصص نتيجهي بهتري حاصل ميكند. گزينههاي درماني در كشورهاي درحال توسعه محدوديت بيشتري دارند، زيرا در اين مناطق اغلب دسترسي به كاركنان سلامت روان، داروها و رواندرماني دشوار است. توسعهي خدمات سلامت روان در بسياري از كشورها بسيار ضعيف است؛ افسردگي بهعنوان پديدهي دنياي توسعهيافته درانديشه متخصصين گرفته ميشود با اينكه شواهدي وجود دارند كه خلاف اين موضوع را نشان ميدهند و نيز تصور ميشود كه افسردگي يك بيماري تهديدكنندهي زندگي نيست.

تغيير سبك زندگي
تمرينات فيزيكي براي مديريت افسردگي خفيف توصيه شده است و تأثير متوسطي بر علائم آن دارد. همچنين بهانديشه متخصصين ميرسد كه ورزش نيز روي افسردگي عمده (تك قطبي) مؤثر باشد. اين رويكرد در بيشتر افراد معادل استفاده از داروها يا درمانهاي رواني است. در افراد مسنتر نيز بهانديشه متخصصين ميرسد كه اين روش موجب كاهش افسردگي شود. در مطالعات مشاهدهاي، تأثير ترك سيگار روي كاهش افسردگي به اندازهي داروها و حتي بيشتر از آنها بوده است. علاوهبر ورزش، خواب و رژيم غذايي نيز ممكن است در افسردگي نقش داشته باشند و مداخله در اين حوزهها ميتواند به بيماران افسرده كمك كند.
در يك مطالعه نشان داده شد كه برخاستن از خواب شب موجب بهبود علائم افسردگي ميشود و اثرات آن طي يك روز قابل مشاهده هستند. البته اين اثر معمولا موقتي است و اين روش علاوهبر خوابآلودگي ميتواند موجب بروز عواض جانبي شيدايي نيز شود.
مشاوره
رواندرماني ميتواند بهصورت انفرادي، گروهي يا خانوادگي ارائه شود. نتايج يك مطالعهي مروري در سال ۲۰۱۵ نشان داد كه ازانديشه متخصصين تأثير، اثر رفتاردرماني شناختي (CBT) به اندازهي داروهاي ضدافسردگي است. در زمينهي اشكال مزمن و پيچيدهتر افسردگي، شايد تركيبي از دارو و رواندرماني مؤثرتر باشد. يك مرور كاكرين (بازبينيهاي كاكرين) در سال ۲۰۱۴ نشان داد كه مداخلات كاري در تركيب با مداخلات باليني ميتواند به كاهش روزهاي درگيري بيماري مبتلا به افسردگي كمك كند. شواهدي با كيفيت متوسط وجود دارد كه نشان ميدهد درمانهاي روانشناختي علاوهبر درمان استاندارد داروهاي ضدافسردگي براي درمان افسردگي مقاوم به درمان در كوتاهمدت روش سودمندي هستند.

رفتاردرماني شناختي
رفتاردرماني شناختي (CBT) درحالحاضر داراي بيشترين شواهد پژوهشي براي درمان افسردگي در كودكان و نوجوانان است و CBT و رواندرماني بين فردي (IPT) درمانهاي ارجح افسردگي نوجوانان محسوب ميشوند. در افراد زير ۱۸ سال، براساس NICE، داروها بايد بههمراه يك درمان روانشناختي مانند CBT، درمان بين فردي يا درمان خانوادگي ارائه شوند. چندين نوع درمان رفتاريشناختي در افراد مبتلا به افسردگي مورد استفاده قرار گرفته است كه مهمترين آنها درمان عقلاني، هيجاني و رفتاري و درمان شناختي مبتني بر ذهنآگاهي است. برنامههاي كاهش استرس مبتني بر ذهنآگاهي ممكن است موجب كاهش علائم افسردگي شوند.
رفتاردرماني شناختي نوع رايجي از صحبتدرماني است كه در برخي از افراد ميتواند بهاندازه يا حتي بيشتر از داروهاي ضدافسردگي اثربخش باشد. اين روش معمولا در موارد افسردگي خفيف و متوسط اثربخش است ولي اگر درمانگر مهارت كافي را داشته باشد، ميتواند از اين روش در درمان افسردگي شديد نيز استفاده كند. در برخي موارد، CBT ميتواند با ديگر درمانها مانند درمانهاي دارويي تركيب شود. در اين روش، درمانگر به فرد بيمار كمك ميكند كه افكار منفي يا نادرست خود را بشناسد و آنها را با افكار سالمتر و واقعگرايانهتري جايگزين كند. براي مثال، فرد ممكن است احساس بيارزشي كرده يا اعتقاد داشته باشد كه زندگي او بد بوده و دارد بدتر ميشود. يا اينكه بهشدت بهخاطر ضعفها و كوتاهيهاي خود در عذاب باشد. در مرحلهي اول، CBT فرد را نسبتبه داشتن اين افكار آگاه ميكند. سپس به او ميآموزد كه آن افكار را با افكار مثبت جايگزين كند. تغيير در نگرش فرد منجر به تغيير در رفتار او ميشود و ميتواند به كاهش علائم افسردگي كمك كند. فرد ممكن است وقتي صبح از خواب برميخيزد، از خويش بپرسد كه «براي چه بايد تلاش كند؟» با CBT او ياد ميگيرد كه به خود بگويد كه «اين يك فكر سودمند نيست؛ تلاش كردن پاداشهاي زيادي دارد. من تلاش خويش را با بيرون آمدن از رختخواب آغاز ميكنم.» البته براي رسيدن به مرحلهاي كه فرد احساس خوبي داشته باشد، نياز به هفتهها و گاهي حتي ماهها شركت در اين جلسات است.
CBT تأييدشدهترين روش صحبتدرماني است. اين روش گاهي در درمان برخي از انواع افسردگي بهاندازهي داروهاي ضدافسردگي اثربخش است. برخي از پژوهشها نشان ميدهند كه احتمال عود افسردگي در افرادي كه تحت روش CBT درمان ميشوند، نسبتبه آنهايي كه تنها از داروها استفاده ميكنند، پنجاه درصد است.
داروها در درمان افسردگي بهخوبي عمل ميكنند اما اگر فرد CBT را نيز دريافت كند، درمان او ممكن است بيشتر اثربخش بوده و مزاياي آن براي مدت زمان بيشتري تداوم داشته باشد. بيشتر افرادي كه بهخاطر افسردگي يا اضطراب تحت درمان CBT قرار ميگيرند، استفاده از مهارتهايي را كه آموختهاند تا يك سال بعد همچنان ادامه ميدهند.
اگر فردي براي درمان افسردگي در حال مصرف دارو باشد حتي اگر در حال كار با يك درمانگر CBT باشد، نبايد هرگز بدون مشورت با پزشك تجويزكنندهي دارو، داروي خود را قطع كند. اگر كسي بهطور ناگهاني مصرف داروهاي خود را قطع كند، اين امر ميتواند موجب افسردگي شديد و بروز ديگر اشكالات شود.
رواندرماني بين فردي براي درمان افسردگي
درمان بين فردي (IPT) نوعي روش درماني براي بيماران مبتلا به افسردگي است كه روي نقشهاي اجتماعي گذشته و حال و تعاملات بين فردي تمركز دارد. در جريان درمان، درمانگر بهطور كلي روي يك يا دو حوزه در زندگي بيمار كه بهانديشه متخصصين ميرسد منشا اشكالات او باشند، تمركز ميكند. برخي از اين حوزهها عبارتاند از درگيري با دوستان، خانواده و همكاران، اندوه از دست دادن و تغييراتي نظير طلاق و بازنشستگي. IPT تلاش نميكند به حوزهي درگيريهاي دروني حاصل از تجارب گذشته وارد شود بلكه تلاش ميكند كه به بيمار در يافتن راههاي بهتري براي برخورد با اشكالات كمك كند.
دو نوع از IPT وجود دارد. اولين نوع در درمان كوتاهمدت اپيزودهاي افسردگي استفاده ميشود. معمولا بيمار و درمانگر بهمدت ۲ تا ۴ ماه بهصورت هفتگي همديگر را ملاقات ميكنند و وقتي علائم فروكش كند، درمان به پايان ميرسد. نوع دوم، درمان نگهدارنده (IPT-M) است كه درماني بلندمدت با هدف پيشگيري يا كاهش تعداد اپيزودهاي آيندهي افسردگي IPT-M ممكن است شامل جلسات ماهيانه طي يك دورهي دو تا سه ساله باشد.
در درمان بين فردي چهار حوزهي اساسي اشكالات مد انديشه متخصصين قرار ميگيرد. درمانگر به بيمار كمك ميكند كه مشخص كند كه كدام حوزه بيش از همه مسئول افسردگي او است و سپس درمان درجهت كمك به بيمار براي برخورد با اشكال موجود در آن حوزه هدايت ميشود. چهار حوزهي اصلي اشكالات كه در درمان بين فردي به رسميت شناخته ميشود، عبارتاند از:
اندوه حل نشده: در عزاداري طبيعي فرد معمولا طي چند ماه به حالت طبيعي خود باز ميگردد. اندوه حل نشده اندوهي است كه به تعويق افتاده است و تا مدت زمان طولاني پس از آن اتفاق ادامه دارد يا يك اندوه تحريف شده است كه در آن فرد ممكن است عواطفي را احساس نكند اما بهجاي آن علائم ديگري را تجربه كند.
درگيريهاي نقشي: درگيريهاي نقشي زماني اتفاق ميافتد كه بيمار و افراد مهم زندگي او انتظارت متفاوتي درمورد روابط خود دارند.
تغيير نقش: وقتي نقش يك فرد در زندگي دچار تغيير ميشود، او ممكن است نداند كه چگونه با اين وضعيت كنار آيد و اين تغيير منشا اشكالات او خواهد شد.
درگيريهاي بين فردي: اگر بيمار داراي اشكالاتي در زمينهي ايجاد و حفظ روابط با كيفيت باشد، ممكن است اين حوزه مورد توجه درمانگر قرار گيرد.
استفاده از روانكاوي در درمان افسردگي
روانكاوي يك مكتب فكري است كه زيگموند فرويد پايهگذار آن بوده است و بر حل تعارضات موجود در ذهن ناخودآگاه تأكيد ميكند. تكنيكهاي روانكاوي بهوسيلهي برخي از پزشكان براي درمان بيماران مبتلا به افسردگي عمده مورد استفاده قرار ميگيرد.
رواندرماني پويشي يكي از زيرمجموعههاي روانكاوي است كه برنامهي آن از فشردگي كمي برخوردار بوده و جلسات آن يك يا دو بار در هفته برگزار ميشود. رواندرماني پويشي براي كمك به بيماران درجهت اكتشاف كامل عواطف آنها ازجمله عواطفي كه آنها ممكن است از وجود آن آگاه نباشند، طراحي شده است. رواندرماني پويشي با تبديل اجزاي ناخودآگاه زندگي به بخشي از تجربيات فعلي زندگي، به افراد كمك ميكند كه بدانند چگونه رفتار و خلقوخوي آنها تحتتأثير مسائل حل نشده و احساسات ناخودآگاه قرار ميگيرد.
رواندرماني پويشي يكي از سه نوع رواندرماني اصلي مورد استفاده براي درمان افسردگي است. دو مورد ديگر، CBT و IPT هستند كه قبلا توضيح داده شد. آنچه موجب تمايز اين روشها ميشود، ماهيت تمركز آنها است. روشهاي CBT و IPT روي درك و اصلاح فرايندها يا رفتارهاي خاص تمركز دارند. در CBT تمركز روي نحوهي تفكر فرد است. افكار، نحوهي عمل فرد و چگونگي احساسات و واكنشهاي او را مشخص ميكنند؛ تمركز CBT شناسايي و تغيير الگوهاي نابهنجار تفكر است. در IPT تأكيد روي شناسايي مسائل و اشكالات موجود در روابط بين فردي و يافتن روشهايي براي بهبود آنها است. هم CBT و هم IPT داراي محدودهي زماني بوده و درمانهاي كوتاهمدتي بهحساب ميآيند. تأكيد اين روشها روي يادگيري الگوهاي جديد و نه تجزيهوتحليل علت وجود الگوهاي نابهنجار است.
از سوي ديگر، رواندرماني پويشي از تئوريها و شيوههاي روانكاوي فرويد الگو ميگيرد. روانكاوي، مبتني بر اين ايده است كه رفتار يك فرد تحتتأثير ذهن ناخودآگاه و تجربيات گذشتهي او قرار ميگيرد. روانكاوي شامل مطالعه و اكتشاف متراكم و انتها باز احساسات بيمار است كه اغلب چند جلسه در يك هفته را شامل ميشود. اولين جلسات به كشف احساساتي كه بيمار از آنها آگاه است و احساساتي كه وي از آنها بيخبر است، اختصاص داده ميشود.

جلسات رواندرماني پويشي معمولا يك بار در هفته برگزار شده و هر جلسه نيز حدود ۵۰ دقيقه طول ميكشد. بيماران معمولا روي يك صندلي مينشينند درحاليكه درمانگر را نميبينند. برخلاف IPT و CBT كه هر دو شامل جلساتي ميشوند كه داراي ساختار رسمي و مشخصي است، جلسات رواندرماني پويشي اغلب انتها باز بوده و مبتني بر ارتباط آزادانه هستند. در رواندرماني پويشي بيمار تشويق ميشود كه بهصورت آزادانه درمورد آنچه براي او اتفاق افتاده است يا چيزي كه در ذهن او است، صحبت كند. همانطور كه بيمار اين كار را انجام ميدهد، الگوهاي رفتاري و احساسي كه از تجريبات گذشته ريشه ميگيرند و نيز عواطف ناشناختهي او آشكار ميشوند. سپس به آن الگوها توجه ميشود بهصورتيكه بيمار از اين موضوع كه چگونه تجربيات گذشته و ذهن ناخودآگاه روي زندگي كنوني او تأثير ميگذارند، آگاهتر شود. رواندرماني پويشي لاخبار تخصصيا يك درمان كوتاهمدت و داراي محدوديت زماني نيست. درحاليكه برخي از دورههاي درماني ممكن است پس از ۱۶ تا ۲۰ هفته به پايان برسد، ديگر موارد ممكن است براي بيش از يك سال ادامه داشته باشد.
رواندرماني پويشي شامل اكتشاف كل محدودهي عواطف يك بيمار ميشود. با كمك يك درمانگر، بيمار راههايي را براي صحبت كردن درمورد احساسات خود ازجمله احساسات متناقض، احساسات ناراحتكننده يا تهديدآميز و احساسات ناشناخته پيدا ميكند. اين اكتشاف در زمينهاي رخ ميدهد كه فرد اين واقعيت را به رسميت بشناسد كه توانايي توضيح علت اشكال، لاخبار تخصصيا بهمعناي توانايي برخورد با آن مسئله نيست. در ادامه سعي ميشود كه منابع دروني مورد نياز براي برخورد و مديريت مؤثر آن اشكالات در فرد پرورش داده شود.
هدف رواندرماني پويشي كمك به بيمار درجهت توسعهي منابع روانشناختي دروني و بالا رفتن ظرفيت او براي برخورد با اشكالات رواني است
علاوهبر تمركز روي عواطف، رواندرماني پويشي روي تشخيص و پرداختن به مكانيسمهاي دفاعي يعني واكنشها و رفتارهايي كه يك بيمار براي اجتناب از افكار و احساسات ناراحتكننده از آنها استفاده ميكند، تمركز دارد. بهعنوان مثال يك فرد ممكن است سعي كند خاطرات تجارب ناخوشايند خود را سركوب كند يا عادت داشته باشد كه وقتي سخن از موضوعات خاصي به ميان ميآيد، موضوع صحبت را عوض كند. واكنشهاي ديگر ميتواند شامل دير آمدن يا حاضر نشدن در جلساتي كه به موضوعات بسيار ناخوشايند رسيده يا تمركز روي جزئيات خارجي بهجاي پرداختن به نقش خود فرد در يك مسئله باشد. همانطور كه جلسات ادامه پيدا ميكند، الگوهاي تكراري تفكر، عواطف و رفتار بيمار ظهور خواهد كرد. اين الگوها اغلب ظريف بوده و خود بيمار قادر به شناسايي آنها نيست.
درمانگر به بيمار كمك ميكند كه اين الگوها را بشناسد و سعي كند اهميت آنها و نحوهي تأثير آنها را روي خلقوخو و واكنشهاي خود درك كند. اغلب، مباحثه درمورد الگوها منجر به مطالعه تجارب گذشتهاي ميشود كه تأثير آنها در زمان حال نيز جاري است. همچنين در رواندرماني پويشي تاكيدي روي روابط و مخصوصا رابطهي بين درمانگر و بيمار وجود دارد. مشاهدهي اينكه چگونه بيمار در آن رابطه واكنش نشان ميدهد، به درمانگر بينشي از نحوهي واكنش و تعاملات او در روابط با ديگران ميدهد.
اغلب اشكالات روانشناختي، ريشه در اشكالات فرد در ارتباط با ديگران و اختلال حاصل در برآورده شدن نيازهاي عاطفي او دارد. يكي از اهداف رواندرماني پويشي، شناسايي اين اشكالات و يافتن راههايي براي حل آنها يا برخورد بهتر با آنها است. در درمان روان پويشي بُعد خيالي زندگي فرد شامل مفاهيم رواني احتمالي پشتصحنهي خيال يا محتواي عاطفي خوابها نيز مورد مطالعه قرار ميگيرد. از آنجايي كه بيمار تشويق ميشود بهصورت آزادانه سخن بگويد، او قادر خواهد بود كه هرچه در ذهن خود دارد را كشف كند.
اهداف اصلي درمان روان پويشي، دستيابي فرد به دانش بيشتر درمورد درگيريهاي ناخودآگاه او و خودآگاهي از عواطف و انگيزههاي او است. تصور ميشود مكانيسمي كه منجر به تسكين علائم ميشود، همين بينش است. علاوهبر اين، هدف رواندرماني پويشي كمك به بيمار درجهت توسعهي منابع روانشناختي دروني و بالا رفتن ظرفيت او براي برخورد با اشكالات رواني است كه باعث درد و رنج عاطفي او ميشود. فرد اين كار را طي رويارويي با مسائلي كه بهصورت ناخودآگاه سركوب شده ولي روي زندگي او تأثير ميگذارند يا يادگيري روشهاي سالمتر براي برخورد با آنها انجام ميدهد.
تا همين اواخر تصور ميشد كه شواهدي در حمايت از اثربخشي رواندرماني پويشي بهعنوان درماني براي افسردگي وجود ندارد. بخشي از علت، آن بود كه در پژوهشهاي تجربي، روي شركتكنندگان رواندرماني پويشي مانند شركتكنندگان درمانهايي مانند CBT و IPT تمركز نميشد. اما طي چند دههي گذشته اين وضعيت تغيير كرد و مطالعاتي ظاهر شدند.
در اوايل سال ۲۰۱۰، در گزارشي كه در مجلهي American Psychologist منتشر شد، دادههاي حاصل از مطالعات موجود درمورد رواندرماني پويشي و افسردگي مورد مطالعه قرار گرفته بود. نويسندگان به اين نتيجه رسيده بودند كه نهتنها رواندرماني پويشي حداقل به اندازه ديگر درمانهاي مبتني بر شواهد، مؤثر بوده بلكه همچنين مزاياي اين روش درمان بهانديشه متخصصين ميرسد كه ماندگارتر باشد.

داروهاي ضد افسردگي
مطالعاتي كه ميزان اثربخشي داروهاي ضدافسردگي را در درمان افراد مبتلا به افسردگي حاد، متوسط و خفيف مورد مطالعه قرار دادهاند، نتايج ضد و نقيضي حاصل كردهاند. شواهد قويتر، از سودمندي ضدافسردگيها در درمان افسردگي شديد يا مزمن حمايت ميكند. در يك مطالعهي مروري اين نتيجه بهدست آمد كه داروهاي SSRI مانند اسسيتالوپرام، پاروكستين و سرترالين نسبتبه دارونما اثربخشي بيشتري روي كاهش نمرهي افسردگي در افسردگي عمده شديد و متوسط دارند و شواهدي هم وجود دارد كه نشان ميدهد چنين اثراتي در افسردگي خفيف نيز به چشم ميخورند.
مرور سيستماتيك كاكرين از آزمايشهاي باليني داروي ضدافسردگي سهحلقهاي آميتريپتيلين نشان ميدهد كه اثربخشي اين دارو نسبتبه دارونما بيشتر است. در سال ۲۰۱۴ سازمان غذا و دارو يك مطالعهي مروري سيستماتيك از تمام آزمايشهاي انجام شده در مورد ضدافسردگيها كه بين ۱۹۸۵ تا ۲۰۱۱ به سازمان ارائه شده بود، انجام داد. نويسندگان به اين نتيجه رسيدند كه درمان نگهدارنده درمقايسه با دارونما موجب كاهش خطر بازگشت بيماري تا ۵۲ درصد ميشود.
براي يافتن موثرترين داروي ضدافسردگي با حداقل عوارض جانبي، مقدار دارو بايد تنظيم شود و در صورت لاخبار تخصصي از تركيبي از گروههاي مختلف ضدافسردگيها استفاده شود. نرخ پاسخ به نخستين ضدافسردگي مورد استفاده ۵۰ تا ۷۵ درصد است و براي مشاهدهي تأثير دارو حداقل به ۶ تا ۸ هفته زمان نياز است.
براي حداقل كردن احتمال عود، درمانهاي دارويي ضدافسردگي معمولا ۴ تا ۶ ماه پس از بهبودي ادامه پيدا ميكند و حتي گاهي توصيه ميشود كه مصرف آنها تا يك سال هم ادامه پيدا كند. افراد مبتلا به افسردگي مزمن ممكن است نياز داشته باشند كه براي اجتناب از عود بيماري بهصورت نامحدود دارو مصرف كنند. SSRIها بهخاطر اثرات جانبي نسبتا خفيف و اينكه مقادير بالاي آنها نسبتبه ديگر ضدافسردگيها سميت كمتري دارد، معمولا اولين داروهايي هستند كه تجويز ميشوند.
افرادي كه داروهاي SSRI روي آنها تأثيري ندارد، ميتوانند از داروي ضد افسردگي ديگري استفاده كنند و اين موجب بهبود در حدود ۵۰ درصد موارد ميشود. گزينهي ديگر، استفاده از داروي ضدافسردگي غيرمعمول بوپروپيون است. داروي ونلافاكسين نيز يك داروي ضدافسردگي با مكانيسم عمل متفاوتي است كه ممكن است نسبتبه SSRI مؤثرتر باشد. اما ونلافاكسين بهخاطر خطرات احتمالي و نتايج نامطلوب آن روي كودكان، در برخي از كشورها مانند انگلستان بهعنوان يك داروي خط اول توصيه نميشود.
برخي از پژوهشها استفاده از داروي ضدافسردگي فلوكستين را در كودكان توصيه كردهاند. بااينحال، استفاده از دارو براي كودكان دچار بيماري خفيف توصيه نميشود.
داروهاي ضدافسردگي ميتوانند موجب كاهش سطح سديم خون شوند، البته اين مسئله بيشتر درمورد SSRIها گزارش شده است. SSRIها ميتوانند موجب بيخوابي يا بدتر شدن وضعيت بيخوابي موجود شوند، در چنين مواردي از ضدافسردگي غيرمعمول آرامبخش ميرتازاپين ميتوان كرد.
مهاركنندههاي مونوآمين اكسيداز غيرقابل بازگشت، يك گروه قديميتر از ضدافسردگيها هستند كه بهخاطر اثرات متقابل بالقوهي آنها با رژيم غذايي و داروها چندان مورد توجه نيستند.
خطر پيدايش افكار و رفتار خودكشي در كودكان، نوجوانان و احتمالا جوانان بين ۱۸ تا ۲۴ سالي كه با SSRIها تحت درمان قرار ميگيرند، افزايش مييابد. در افراد بالغ، مشخص نيست كه آيا اين گروه از داروها روي خطر خودكشي تأثيرگذار هستند يا خير. به خاطر افزايش خطر خودكشي در بيماران جوان تر از ۲۴ سال، در سال ۲۰۰۷ در كشور آمريكا يك هشدار جعبهي سياه روي SSRIها و ديگر داروهاي ضدافسردگي قرار گرفت. چنين هشدارهاي احتياطي بهوسيلهي وزارت بهداشت ژاپن نيز درانديشه متخصصين گرفته شد.
ضدافسردگيهاي سهحلقهاي و چهار حلقهاي
ضدافسردگيهاي سهحلقهاي و چهار حلقهاي از داروهاي ضدافسردگي هستند كه روي مواد شيميايي مغز تأثير ميگذارند. اين ضدافسردگيها كه ضدافسردگيهاي حلقهاي (حلقوي) نيز ناميده ميشوند، از نخستين داروهايي بودند كه براي درمان افسردگي توسعه داده شدند. آنها مؤثر هستند اما بهطور كلي با ضدافسردگيهايي كه موجب عوارض جانبي كمتري ميشوند، جايگزين شدهاند.
بااينحال، ضدافسردگيهاي حلقهاي ممكن است گزينهي خوبي براي برخي از افراد باشند. در موارد خاص، آنها وقتي كه ديگر درمانها بياثر هستند، موجب درمان افسردگي ميشوند. داروهاي ضدافسردگي حلقهاي بهصورت سهحلقهاي يا چهار حلقهاي طراحي شدهاند. اين اعداد به تعداد حلقههاي موجود در ساختار شيميايي آنها اشاره دارد.
ضدافسردگيهاي حلقهاي با تأثير روي ناقلهاي عصبي مورد استفاده براي برقراري ارتباط بين سلولهاي مغزي موجب درمان افسردگي ميشوند. اين داروها بازجذب ناقلهاي عصبي سروتونين و نوراپينفرين را مهار كرده و موجب افزايش سطوح اين دو ناقل عصبي در مغز ميشوند. ضدافسردگيهاي حلقهاي، ديگر پيامرسانهاي شيميايي را نيز تحتتأثير قرار داده و بههمين خاطر ميتوانند موجب بروز عوارض جانبي مختلفي شوند. سازمان غذا و داروي آمريكا ضدافسردگيهاي سهحلقهاي زير را براي درمان افسردگي تأييد كرده است:
- آميتريپتيلين
- آموكساپين
- دسيپرامين
- دوكسپين
- ايميپرامين
- نورتريپتيلين
- پروتريپتيلين
- تريميپرامين
ماپروتيلين كه يك ضدافسردگي چهارحلقهاي است نيز تأييد FDA را براي درمان افسردگي دريافت كرده است. گاهي مواقع از ضدافسردگيهاي حلقهاي براي درمان اشكالات ديگري به جز افسردگي مانند اختلالات اضطرابي يا درد عصبي نيز استفاده ميشود.
بهعلت مسيرهاي متفاوت عمل ضدافسردگيهاي حلقهاي، عوارض جانبي نيز تا حدودي از يك دارو به داروي ديگر متفاوت است. برخي از عوارض جانبي ممكن است با گذشت زمان برطرف شوند درحاليكه برخي موجب ميشوند كه داروي ديگري براي بيمار تجويز شود. عوارض جانبي همچنين ممكن است به مقدار دارو بستگي داشته باشند و مقادير بالاتر موجب بروز عوارض جانبي بيشتري شوند. برخي عوارض جانبي ممكن عبارتاند از:
- تاري ديد
- يبوست
- خشكي دهان
- خوابآلودگي
- افت فشار خون هنگام تغيير وضعيت از حالت نشسته به ايستاده
- احتباس ادرار
- افزايش اشتها و افزايش وزن
- كاهش وزن
- تعريق بيش از حد
- لرزش
- اشكالات جنسي در زمينهي نعوظ، ارگاسم يا كاهش تمايلات جنسي
بهطور كلي ميتوان گفت:
- احتمال بروز خوابآلودگي در اثر مصرف آميتريپتيلين، دوكسپين، ايميپرامين و تريميپرامين درمقايسهبا ديگر ضدافسردگيهاي سهحلقهاي بيشتر است. مصرف اين داروها در زمان خواب ممكن است به حل اين اشكال كمك كند.
- احتمال بيشتري وجود دارد كه آميتريپتيلين، دوكسپين و ايميپرامين درمقايسهبا ديگر ضدافسردگيهاي سهحلقهاي موجب افزايش وزن شوند.
- بهانديشه متخصصين ميرسد تحمل عوارض جانبي نورتريپتيلين و دسيپرامين نسبتبه ديگر ضدافسردگيهاي سهحلقهاي راحتتر باشد.
برخي از ضدافسردگيهاي سهحلقهاي ممكن است موجب بروز عوارض جانبي شوند كه با ايمني مرتبط هستند:
- گم كردن جهت يا گيجي بهويژه در افراد سالخورده زمانيكه مقدار مصرف دارو خيلي بالا باشد
- افزايش ضربان قلب يا ضربان نامنظم قلب
- بروز تشنجهاي بيشتر در افرادي كه دچار تشنج ميشوند
پزشك ممكن است براي تعيين بهترين مقدار دارو، آزمايشهاي خوني را تجويز كند. برخي از عوارض جانبي و مزايايي ضدافسردگيهاي سهحلقهاي وابسته به مقدار دارو است. مصرف بيش از حد ضدافسردگيهاي حلقهاي ميتواند خطرناك باشد. درواقع، ضدافسردگيهاي حلقهاي ميتوانند سبب بروز اشكالاتي در افرادي كه دچار اشكالات سلامتي خاصي هستند، شوند. براي مثال اگر فردي مبتلا به گلوكوم باشد، دچار بزرگي پروستات باشد، اشكالات قلبي، ديابت، بيماري كبدي يا سابقهي تشنج داشته باشد، بايد در اين مورد با پزشك معالج خود صحبت كند كه آيا اين ضدافسردگي مناسب او است يا نه.
توقف رژيم درماني ضدافسردگيهاي حلقهاي
ضدافسردگيهاي حلقهاي داروهاي اعتيادآوري محسوب نميشوند. اگرچه توقف ناگهاني درمان يا جا انداختن چند نوبت مصرف آنها ميتوانند موجب بروز علائم شبه تَرك شود. علائم ممكن است بسته به نحوهي عمل دارو متفاوت باشد. اين وضعيت گاهي با عنوان سندرم ترك شناخته ميشود. براي كاهش تدريجي و بيخطر مقدار دارو بايد با پزشك مشورت كرد. علايم شبه ترك ميتواند شامل موارد زير باشد:
- آشفتگي، تحريكپذيري يا اضطراب
- حالت تهوع
- تعرق
- علائم شبه آنفلوآنزا مانند لرز و درد عضلاني
- بيخوابي
- بيحالي
- سردرد
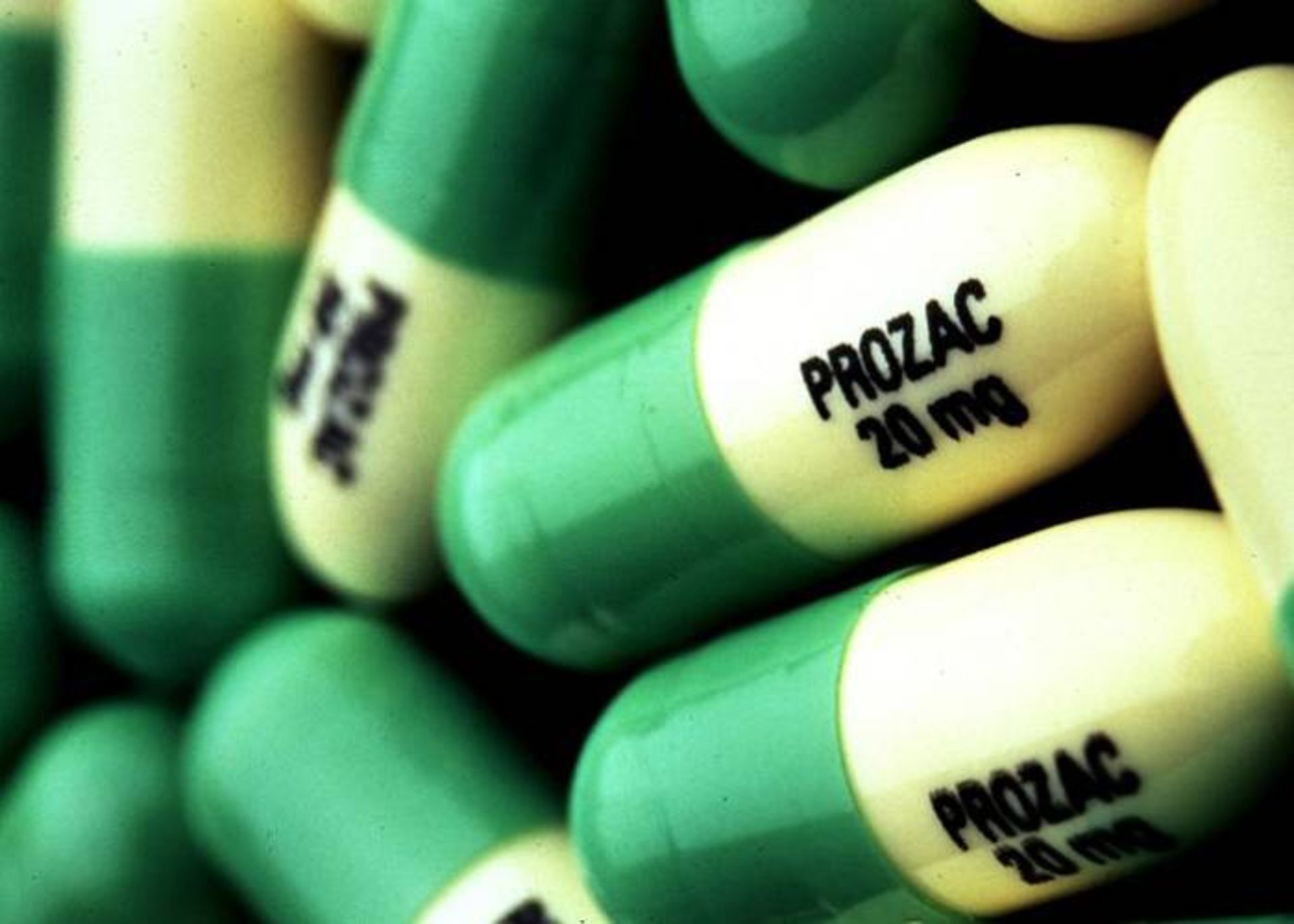
مهاركنندههاي انتخابي بازجذب سروتونين
مهاركنندههاي انتخابي بازجذب سروتونين (SSRIs)، رايجترين ضدافسردگيهاي تجويزي هستند. آنها ميتوانند علائم افسردگي متوسط تا شديد را كاهش دهند و نسبتا ايمن بوده و معمولا نسبتبه ديگر ضدافسردگيها عوارض جانبي كمتري دارند.
SSRIها ازطريق افزايش سطوح سروتونين در مغز موجب كاهش افسردگي ميشوند. سروتونين يكي از ناقلهاي عصبي است كه سيگنالها را بين سلولهاي مغز منتقل ميكند. اين گروه از داروهاي ضدافسردگي، بازجذب سروتونين را در مغز مهار ميكنند و موجب افزايش دسترسي به سروتونين ميشوند. SSRIها «انتخابي» ناميده ميشوند زيرا فقط روي سروتونين اثر ميگذارند. از SSRIها براي درمان بيماريهاي ديگري به غير افسردگي نظير اختلالات اضطرابي نيز استفاده ميشود.
SSRIهاي تأييد شده براي درمان افسردگي: سازمان غذا و دارو اين SSRIها را براي درمان افسردگي تأييد كرده است:
- سيتالوپرام
- اسكليتوپام
- فلوكستين
- پاروكستين
- سرترالين
- ويلازودون
فلووكسامين يك SSRI است كه از سوي FDA براي درمان اختلال وسواس فكريعملي تأييد شده است و گاهي از آن براي درمان افسردگي استفاده ميشود.
عوارض جانبي احتمالي
تمام SSRIها مكانيسم عمل مشابهي دارند و ميتوانند موجب ايجاد عوارض جانبي مشابهي شوند. بااينحال، برخي از افراد ممكن است هيچكدام از اين عوارض را تجربه نكنند. بسياري از عوارض جانبي ممكن است طي چند هفتهي نخست درمان از بين بروند درحاليكه برخي ممكن است موجب مراجعهي بيمار به پزشك و تجويز داروي ديگري شوند. عوارض جانبي احتمالي SSRIها شامل موارد زير است:
- خوابآلودگي
- حالت تهوع
- خشكي دهان
- بيخوابي
- اسهال
- برافروختگي، آشفتگي يا بيقراري
- سرگيجه
- اشكالات جنسي مانند كاهش ميل جنسي يا اشكال ارگاسم يا اختلال نعوظ
- سردرد
- تاري ديد
مصرف اين داروها همراهبا غذا ممكن است خطر بروز حالت تهوع را كاهش دهد. همچنين اگر دارو موجب برهم خوردن خواب نشود، ميتوان با مصرف آن در هنگام خواب از تأثيرات تهوعآور آن كم كرد. اينكه براي يك فرد كدام ضدافسردگي مناسب است، بستگي به عوامل مانند علائم او و ديگر اشكالات سلامتي موجود دارد.
SSRIها بهطور كلي براي بيشتر افراد بيخطر هستند اما در برخي شرايط ميتوانند موجب بروز اشكالاتي شوند. بهعنوان مثال، مقادير بالاي سيتالوپرام ميتواند موجب ريتمهاي غيرطبيعي خطرناك قلبي شود. ديگر مسائلي كه قبل از مصرف اين نوع داروها بايد مدانديشه متخصصين قرار گيرند، عبارتاند از:
اثرات متقابل دارويي: قبل از مصرف يك داروي ضدافسردگي بايد درمورد ديگر داروهاي مصرفي با پزشك مشورت كرد. برخي از ضدافسردگيها ميتوانند وقتي با داروها يا مكملهاي گياهي خاصي تركيب شوند، موجب بروز واكنشهاي خطرناكي شوند.
سندرم سروتونين: بهندرت يك داروي ضدافسردگي ميتواند موجب شود كه سطوح بالايي از سروتونين در بدن تجمع پيدا كند. سندرم سروتونين اغلب زماني اتفاق ميافتد كه دو دارو كه موجب افزايش سطح سروتونين ميشوند، با هم تركيب شوند. اينها شامل ضدافسردگيهاي ديگر، داروهاي ضد درد و ضد سردرد خاص و مكمل گياهي سنت جونز ورت (گياه گل راعي) است. علائم و نشانههاي سندرم سروتونين شامل اضطراب، پرخاشگري، تعرق، گيجي، لرزش، بيقراري، فقدان هماهنگي و افزايش ضربان قلب است. درصورت بروز هركدام از اين علائم لازم است به پزشك مراجعه شود.
داروهاي ضدافسردگي و بارداري: بيمار بايد درمورد خطرات و مزاياي استفاده از ضدافسردگي خاص با پزشك معالج خود صحبت كند. برخي از ضدافسردگيها ممكن است اگر در دوران بارداري يا شيردهي استفاده شوند، به جنين و نوزاد آسيب برسانند.

خطر خودكشي و داروهاي ضدافسردگي: بيشتر ضدافسردگيها بهطور كلي بيخطر هستند اما FDA همهي داروهاي ضدافسردگي را ملزم به داشتن هشدار جعبهي سياه كرده است. در برخي از مواد، كودكان، نوجوانان و افراد جوان ممكن است هنگام مصرف ضدافسردگيها بهخصوص در چند هفتهي اول پس از آغاز مصرف دارو يا زمانيكه دز دارو تغيير ميكند، دچار افكار يا رفتارهاي خودكشي شوند. هر فردي كه يك داروي ضدافسردگي را مصرف ميكند، بايد ازانديشه متخصصين بدترشدن علائم يا بروز رفتارهاي غيرعادي مورد مطالعه قرار گيرد. اگر فردي با مصرف اين داروها دچار افكار خودكشي شد، لازم است كه به پزشك مراجعه كند. البته بايد درانديشه متخصصين داشت كه ضدافسردگيها بهطور كلي در بلندمدت با بهبود خلقوخو موجب كاهش خطر خودكشي ميشوند.
توقف درمان با SSRI
SSRIها اعتيادآور درانديشه متخصصين گرفته نميشوند. اگرچه توقف ناگهاني درمان با ضدافسردگيها يا عدم مصرف چندين نوبت از دارو ميتواند موحب بروز علائم شبهتَرك شود. اين گاهي «سندرم ترك» ناميده ميشود. براي كاهش دز دارو بايد به توصيههاي پزشك توجه كرد. نشانههاي شبهترك ميتواند شامل موارد زير باشد:
- احساس ناخوشي عمومي
- حالت تهوع
- سرگيجه
- بيحالي
- علائم شبه آنفلوآنزا
داروهاي ديگر
شواهدي وجود دارد كه نشان ميدهد مكملهاي روغن ماهي حاوي اسيدهاي چرب امگا۳ كه سطوح بالايي از ايكوساپنتانوييك اسيد (EPA) و دوكوساهگزائنوئيك اسيد (DHA) دارند، در درمان و نه پيشگيري از افسردگي عمده مؤثر هستند. اگرچه يك مرور كاكرين نشان داد كه شواهد باكيفيت كافي درمورد تأثير اسيدهاي چرب امگا۳ در افسردگي وجود ندارد.

شواهدي معدودي وجود دارد كه مكمل ويتامينD در كاهش علائم افسردگي در افرادي كه دچار كمبود ويتامين D هستند، تأثير دارد. شواهد ابتدايي نيز وجود دارد كه نشان ميدهد مهاركنندههاي COX-2 مانند سلكوكسيب داراي اثر سودمندي روي افسردگي عمده هستند. بهانديشه متخصصين ميرسد كه ليتيوم نيز در كاهش خطر خودكشي در افراد دچار اختلال دوقطبي و افسردگي تك قطبي تا سطح موجود در جمعيت عمومي مؤثر باشد. البته مرز باريكي بين مقدار مؤثر و ايمن ليتيوم وجود دارد بنابراين براي استفاده از اين عنصر بايد مراقبتهاي دقيقي انجام شود. همچنين براي درمان علائم افسردگي دائم در افرادي كه چندين دوره دارو مصرف كردهاند، ممكن است دز پاييني از هورمون تيروئيد به داروهاي موجود اضافه شود. محركهايي مانند آمفتامين و مدافينيل نيز ممكن است در كوتاهمدت يا بهعنوان يك درمان كمكي مؤثر باشند. مكملهاي فولات نيز ممكن است در مديريت افسردگي نقش داشته باشند. دررابطه با مزاياي استفاده از تستوسترون در جنس نر نيز شواهد تجربي وجود دارد.
پيدا كردن ضدافسردگي مناسب
افراد مختلف ممكن است دربرابر يك داروي ضدافسردگي مشابه واكنش يكساني نداشته باشند. براي مثال يك داروي خاص ممكن است روي يك فرد اثربخش باشد يا در فرد ديگر هيچ تأثيري نداشته باشند يا اينكه عوارض جانبي ممكن است فقط در برخي افراد بروز كنند. صفات توارثي در نحوهي تأثير ضدافسردگيها روي يك فرد نقش دارند. در برخي از موارد آزمايشهاي خون خاصي ممكن است سرنخهايي درمورد نحوهي پاسخ يك فرد دربرابر يك ضدافسردگي مهيا كند. اگرچه ديگر متغيرها به جز ژنتيك نيز ميتواند روي پاسخ فرد دربرابر اين داروها نقش داشته باشند. پزشك هنگام انتخاب يك داروي ضدافسردگي، علائم بيمار و اشكالات سلامتي و ديگر داروها و نيزسابقهي مصرف اين داروها را در گذشته مورد توجه قرار ميدهد. بهطور معمول ممكن است براي اثربخشي كامل يك ضدافسردگي هفتهها زمان نياز باشد و ممكن است فرد براي يافتن بهترين نوع و مقدار مناسب دارو مجبور شود نوع داروها يا مقدار آنها را طبق توصيهي پزشك تغيير دهد.
درمان الكتروشوك
درمان الكتروشوك (ECT) يك درمان روانپزشكي استاندارد است كه در آن براي تسكين بيماريهاي رواني، تشنجهايي بهصورت الكتريكي در بيماران القا ميشود. اين روش بهعنوان آخرين گزينهي مداخله براي درمان اختلال افسردگي عمده و تحت رضايت بيمار مورد استفاده قرار ميگيرد يك دور ECT روي حدود ۵۰ درصد از افراد مبتلا به اختلال افسردگي عمده مقاوم به درمان (دوقطبي يا تك قطبي) مؤثر است ولي حدود نيمي از افراد كه به اين درمان پاسخ ميدهند، طي ۱۲ ماه آينده دچار بازگشت بيماري ميشوند. جداي تأثيرات اين روش روي مغز، عوارض جانبي اين روش مانند بيهوشي عمومي بوده و فرد ممكن است تا مدت كوتاهي پس از درمان دچار حالت گيجي و ضعف حافظه باشد. يك دورهي معمول ECT شامل چندين بار استفاده از شوك (معمولا دو يا سه بار در هفته) است، تا زمانيكه بيمار ديگر علائم را نشان ندهد.
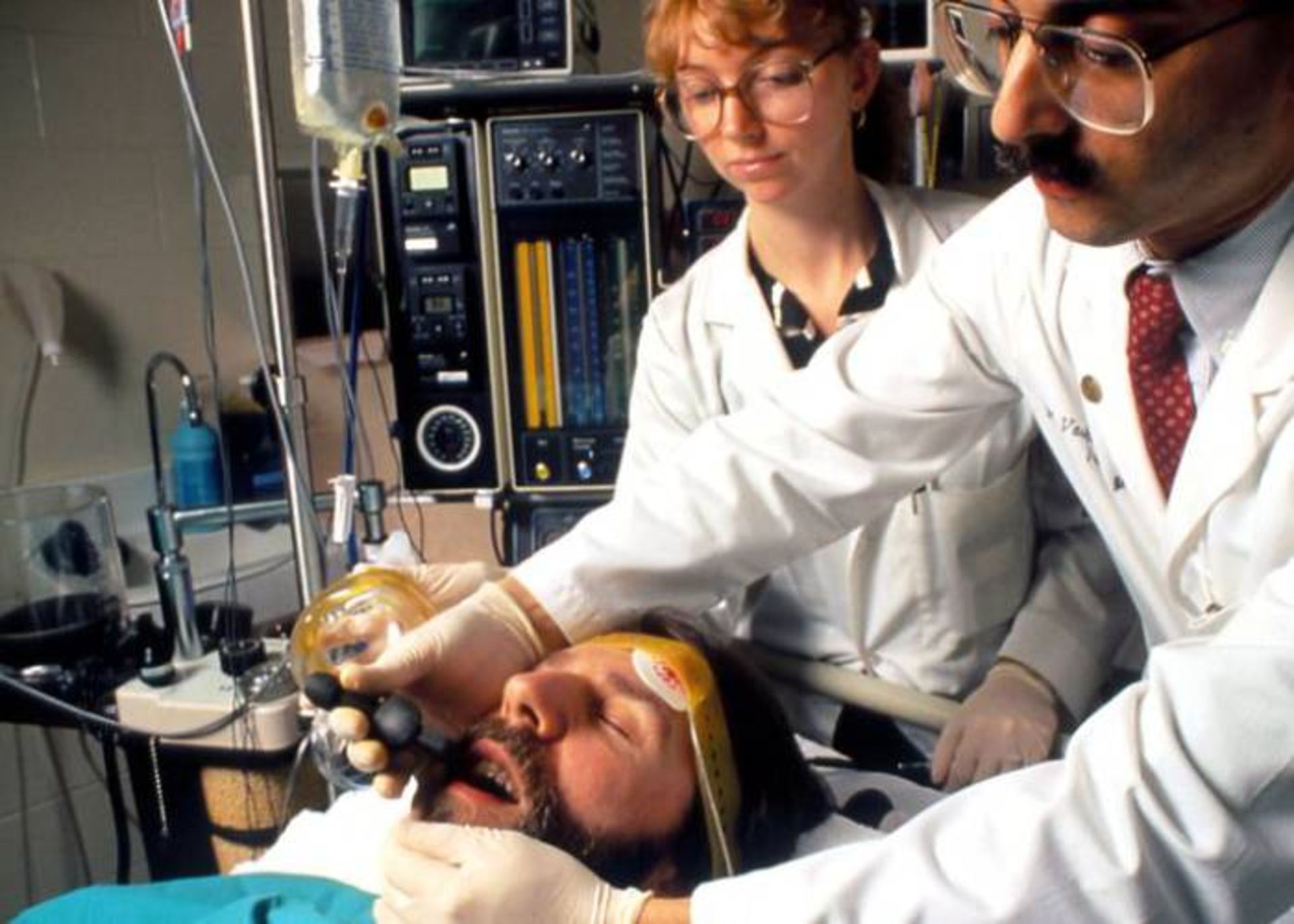
درمانهاي الكتروشوك از چند جنبه با هم تفاوت دارند: محل قرار دادن الكترودها، فركانس مورد استفاده براي درمان و شكل موج الكتريكي محرك. اين روشها ازانديشه متخصصين عوارض جانبي ممكن و هم ازانديشه متخصصين تسكين علائم با هم فرق دارند. پس از اين درمان، معمولا دارودرماني ادامه پيدا ميكند و برخي از بيماران نيز درمان نگهدارنده ECT را دريافت ميكنند. بهانديشه متخصصين ميرسد كه اثرات كوتاهمدت اين روش ناشي از تأثير ضدتشنج در لوبهاي پيشاني و اثرات بلندمدت آن ناشي از اثرات نوروتروفيك در لوب گيجگاهي باشد.
تحريك مغناطيسي مغز از راه جمجمه
تحريك مغناطيسي مغز از راه جمجمه (TMS) يا تحريك عميق مغناطيسي، روشي غيرتهاجمي براي تحريك مناطق كوچكي از مغز است. در سال ۲۰۰۸، روش TMS از سوي FDA بهعنوان روش درمان افسردگي عمده مقاوم به درمان تأييد شد و در سال ۲۰۱۴ شواهدي بهدست آمد كه نشان ميداد اين روش مؤثر است. انجمن روانپزشكي آمريكا، شبكهي اختلالات اضطرابي و خلقوخو در كانادا و كالج سلطنتي روانپزشكان استراليا و نيوزلند استفاده از TMS را براي درمان افسردگي عمده مقاوم به درمان تأييد كردهاند.
روشهاي درماني ديگر
نوردرماني موجب كاهش شدت علائم افسردگي ميشود و داري مزايايي هم براي اختلال عاطفي فصلي و هم براي افسردگي غيرفصلي است و تأثيري شبيه تأثير ضدافسردگيهاي معمول دارد.
پيشآگهي افسردگي
اپيزودهاي افسردگي عمده، تحت درمان قرار بگيرند يا نه، معمولا طي زمان برطرف ميشوند (ولي احتمال عود مجدد وجود دارد). نتايج مطالعهها نشان ميدهد بيماران سرپايي كه هنوز تحت درمان قرار نگرفتهاند، پس از چند ماه ۱۰ تا ۱۵ درصد علائمشان كاسته ميشود و حدود ۲۰ درصد از آنها ديگر معيارهاي كامل اختلال افسردگي را دارا نيستند. طبق برآوردها، ميانهي يك اپيزود ۲۳ هفته است و بالاترين نرخ بهبودي در سه ماه اول اتفاق ميافتد. مطالعات نشان دادهاند كه ۸۰ درصد از افرادي كه يك بار در زندگي خود دچار يك اپيزود افسردگي عمده ميشوند، حداقل يك يا تعداد بيشتري اپيزود را در طول زندگي خود تجربه خواهند كرد (متوسط ۴ ايپزود در طول زندگي).
اگر علائم بهطور كامل تحت درمان قرار نگيرند، احتمال عود يا مزمن شدن بيشتر است. در دستورالعملهاي كنوني توصيه ميشود كه براي پيشگيري از عود، داروهاي ضدافسردگي تا ۶ ماه پس از بهبودي همچنان مصرف شوند. افرادي كه ايپزودهاي مكرر افسردگي را تجربه ميكنند، براي جلوگيري از افسردگي شديدتر و طولانيمدت نياز به درمان طولاني دارند.
اميد به زندگي افراد افسرده نسبتبه افرادي كه افسردگي ندارند، كمتر است تا حدي بهخاطر اينكه بيماران افسرده در خطر مرگ در اثر خودكشي قرار دارند. بااينحال، آنها همچنين داراي خطر مرگ بيشتر بهعلت ديگر عوامل هستند و حساسيت بيشتري به بيماريهايي مانند بيماي قلبي دارند.
تا ۶۰ درصد از افرادي كه در اثر خودكشي از دنيا ميروند، داراي يك اختلال خلقي مانند افسردگي عمده هستند و خطر بهويژه زماني بالا است كه فرد دچار حس نااميدي قابلتوجهي شده باشد يا اينكه هم افسردگي داشته باشد و هم مبتلا به اختلال شخصيت مرزي باشد.
افسردگي اغلب با بيكاري و فقر مرتبط است. افسردگي عمده درحالحاضر علت اصلي بار بيماري در آمريكاي شمالي و ديگر كشورهاي پردرآمد است و در سرتاسر جهان چهارمين عامل اصلي بهشمار ميرود. براساس پيشبيني سازمان جهاني بهداشت، تا سال ۲۰۳۰، اين بيماري پس از HIV دومين علت اصلي بار بيماري درسرتاسر جهان خواهد بود. تأخير يا ناكامي در جستجوي درمان پس از عود و ناتواني متخصصان سلامت براي فراهم آوردن درمان از موانع سر راه كاهش ناتوانيهاي ناشي از اين بيماري است.
همه گيرشناسي افسردگي
اختلال افسردگي عمده حدود ۲۱۶ ميليون نفر را در سال ۲۰۱۵ تحت تأثير قرار داده بود (۳ درصد از كل جمعيت جهان). در بيشتر كشورها تعداد افرادي كه در طول زندگي خود دچار اين بيماري ميشوند، ۸ تا ۱۸ درصد است. در آمريكاي شمالي، احتمال داشتن يك اپيزود افسردگي عمده در يك دورهي ساليانه، ۳ تا ۵ درصد براي مردان و ۸ تا ۱۰ درصد براي زنان است.
احتمال اينكه نخستين اپيزود افسردگي در سنين ۳۰ تا ۴۰ سال اتفاق افتد، بيشتر است و يك اوج دوم و كوچكتري هم در ۵۰ تا ۶۰ سالگي وجود دارد. خطر افسردگي عمده با وجود اشكالات عصبي نظير سكته، بيماري پاركينسون يا اسلكلروز چندگانه و در جريان سال اول پس از زايمان افزايش مييابد. ميزان شيوع اين بيماري پس از بيماريهاي قلبيعروقي قرار دارد.
اختلالات افسردگي در جوامع شهري بيش از جوامع روستايي شايع بوده و شيوع اين بيماري در افرادي كه دچار اشكالات اقتصادي اجتماعي نظير نداشتن مسكن هستند، بيشتر است.
سالخوردگي و افسردگي
افسردگي بهويژه در ميان افراد داراي سن بيشتر از ۶۵ سال رواج دارد و با گذر از اين سن ميزان شيوع آن افزايش مييابد. علاوهبر اين، خطر بروز افسردگي با ضعيف شدن فرد، افزايش پيدا ميكند. افسردگي يكي از مهمترين عوامل داراي تأثير منفي روي كيفيت زندگي در افراد بالغ و نيز سالخورده است.
هم علائم و هم درمان در ميان افراد سالخورده با ساير افراد جامعه متفاوت است. همانند بسياري از بيماريهاي ديگر، ممكن است نشانههاي كلاسيك بيماري در افراد سالخورده ديده نشود. از آنجايي كه افراد سالخورده معمولا بهطور همزمان درگير بيماريها و داروهايي ديگري نيز هستند، تشخيص و درمان افسردگي در آنها دشوارتر است.

درمانهاي مختلفي روي اين گروه از افراد استفاده ميشود. نتايج مطالعات نشان داده است كه اثر داروهاي SSRI در افراد سالخورده رضايتبخش نيست. از طرف ديگر اگرچه اثربخشي داروهايي مانند دلوكستين (يك مهاركنندهي بازجذب سروتونيننوراپينفرين) نشان داده شده است اما بروز عوارض جانبي نظير سرگيجه، خشكي دهان، اسهال و يبوست كه تحمل آنها در ميان سالمندان بسيار دشوار است، مانع از تجويز اين دارو ميشود.
اگرچه بهندرت درمانهاي روانشاختي براي درمان افسردگي به افراد سالخورده ارائه ميشوند، اما تأثير مثبت درماني مبتني بر حل مسئله در اين گروه از افراد نشان داده شده است. روش ECT نيز در افراد سالخورده مورد استفاده قرار گرفته است و مطالعات نشان ميدهند كه اين روش مؤثر است هرچند ميزان تأثير آن در مقايسهبا ساير جمعيت كمتر است.
پژوهشهاي مرتبط با افسردگي
اسكنهاي MIR بيماران دچار افسردگي نشاندهندهي وجود تفاوتهايي در ساختار مغز افراد مبتلا به افسردگي درمقايسهبا افراد غيرافسرده است. طبق نتايج يك مطالعهي فراتحليل، درمقايسهبا افراد گروه كنترل، بيماران افسرده داراي افزايش حجم در بطنهاي جانبي و غدهي آدرنال و حجمهاي كوچكتر عقدههاي قاعدهاي، تالاموس، هيپوكامپ و لوب پيشاني (شامل قشر ﺍﻭﺭﺑيﺘﻮﻓﺮﻭﻧﺘﺎﻝ و شكنج راست) هستند. در مغز افرادي كه در سنين پيري دچار اين اختلال شدهاند، علائمي از پرتراكمي در اسكنهاي مغزي ديده شده كه موجب پيشنهاد تئوري «افسردگي عروقي» شده است.
آزمايشهايي درحال مطالعه تأثيرات سم بوتولينوم روي افسردگي هستند. ايده اين است كه اين دارو مانع از ايجاد اخم در چهرهي بيمار ميشود و اين امر مانع از بازخوردهاي چهرهاي منفي ميشود. اگرچه نتايج سال ۲۰۱۵ نشان داد كه اثرات مثبتي كه مشاهده شده است ميتواند ناشي از اثرات دارونما بوده باشد.
در سال ۲۰۱۸، سازمان غذا و داروي آمريكا يك مطالعهي مرحلهي ۲ را درمورد سيلوسايبين در درمان افسردگي مقاوم به درمان تأييد كرد.
هم انديشي ها