چرا يافتن درمان براي مراحل اوليه كوويد ۱۹ دشوار است؟
با گذشت بيش از يك و نيم سال از آغاز دنياگيري كوويد ۱۹، پژوهشگران شروع به درك اين موضوع كردهاند كه ويروس كرونا چگونه افراد را بيمار ميكند و در مورد آن چه كاري بايد انجام داد. اين آموختهها شامل درسهاي ارزشمندي در مورد آنچه مفيد نيست، ميشود. اكنون بايد داروها يا درمانهايي پيدا كرد كه مفيد هستند؛ خصوصاً براي افرادي كه به حدي بيمار نيستند كه در بيمارستان بستري شوند. درمان زودهنگام ممكن است انتقال ويروس را محدود كند و مردم را از بيمارستانهاي تحت فشار دور نگه دارد؛ البته پيدا كردن چنين روشهاي درماني سخت است.
درحاليكه رقابت براي ساخت واكسني براي كرونا بهطور حيرتانگيزي موفق بود، توسعهي درمانهاي مؤثر براي آن دشوار است؛ اما چنين درمانهايي بسيار مهم هستند؛ خصوصاً به اين دليل كه دنياگيري همچنان ادامه دارد.
به انديشه متخصصين ميرسيد موفقيتهايي در زمينهي مهار ويروس در ايالات متحده حاصل شده؛ اما با انتشار گونه مسريتر دلتا، موارد ابتلا و بستري دوباره رو به افزايش است. اين گونه در سراسر جهان موجب موج جديدي از عفونتها شده است. سوزانا ناگي، پزشك بيماريهاي عفوني در دانشكده پزشكي دانشگاه دوك، ميگويد: «هنوز افراد واكسينهنشدهي زيادي داريم. نياز به درمان بيخطري كه در خانه قابل استفاده باشد، همچنان بسيار زياد است.»
چندين دارو (از جمله داروي ضد ويروس رمدسيوير، درمانهاي آنتيبادي آرامكننده سيستم ايمني مانند باريسيتينيب و توسيلياخبار تخصصيب و استروئيدهايي نظير دگزامتازون) براي برخي بيماران با شرايط وخيم واقعا نجاتبخش بوده است. براي مثال، طبق گزارش پژوهشگران گيلياد (شركت سازنده رمدسيوير) دادههاي بيش از ۹۸ هزار فرد بستريشده مبتلا به كوويد ۱۹ نشان ميدهد كه تزريق مداوم رمدسيوير احتمال مرگ را تا ۲۳ درصد كاهش ميدهد؛ البته اين داروها همه را نجات نميدهند و مخصوص افرادي هستند كه بستري ميشوند.
برخي آنتيباديهاي ساختهشده در آزمايشگاه ممكن است به افرادي كه بيماري آنها بهتازگي تشخيص داده شده است، كمك كند تا دچار بيماري شديد و در بيمارستان بستري نشوند؛ اما افراد نسبتا كمي آن درمان را دريافت كردهاند كه به تزريقهاي مداوم وريدي نياز دارد.
پژوهشگران تلاش زيادي كردهاند؛ اما پيدا كردن درمانهاي مؤثري كه استفاده از آن راحت باشد، كار سادهاي نيست و موانعي سر راه اين تلاش وجود دارد. در ادامه نگاهي مياندازيم به برخي از چالشهايي كه تلاش براي ايجاد درمانهايي براي كوويد ۱۹ را دشوار كرده است و به برخي از رويكردهاي اميدواركننده اشاره ميكنيم.

با افزايش مجدد موارد كوويد ۱۹، تقاضا براي آزمايش افزايش يافته است و به سطحي رسيده كه در اورلاندوي فلوريدا، از زمان اوج دنياگيري ديده نشده است. بسياري از افرادي كه بيماري آنها بهتازگي تشخيص داده شده، ممكن است به دنبال داروهايي باشند كه زودتر خوب شوند؛ اما در حال حاضر گزينههاي معدودي براي كساني كه بستري نشدهاند، وجود دارد.
مسير اشتباه
پژوهشگران براي اينكه روند جستجوي درمانها را تسريع كنند، ابتدا به دنبال داروهايي رفتند كه قبلاً توسط سازمان غذا و داروي آمريكا تأييد شده بود و براي درمان بيماريهاي ديگر استفاده ميشد. بيشتر درمانهاي اثباتشده براي كوويد ۱۹ به جز رمدسيوير، به اين شيوه شروع شدند. اين داروي ضد ويروس براي مبارزه با RNA ويروسها توسعه پيدا كرده بود؛ اما پيش از دنياگيري تأييد نشده بود. رمدسيوير اكنون تنها درمان تأييدشده توسط سازمان غذا و داروي آمريكا براي كوويد ۱۹ است.
بيشتر داروهاي تغيير متخصصد دادهشده با وجود برخي نشانههاي اميدواركنندهي اوليه، بهعنوان درمان ويروس كرونا موفقيتآميز نبودند. دانشمندان يكي از دلايل اين موضوع را درك كردهاند كه چرا داروهايي نظير هيدروكسي كلروكين، كلروكين و حدود ۳۰ داروي ديگر، با اينكه در ظرف آزمايشگاه مانع از اين ميشوند كه ويروس سارسكوويد ۲ سلولها را آلوده كند، در افراد بيمار مؤثر نيستند. همهي اينها با اثر جانبي خاصي از اين داروها ارتباط دارند.
مسير رسيدن به اين كشف در سال ۲۰۲۰ آغاز شد؛ زماني كه پژوهشگران متوجه شدند پروتئينهايي به نام گيرندههاي سيگما در سلولهاي انسان و ميمون با برخي از پروتئينهاي ويروس تعامل برقرار ميكنند. پژوهشگران فكر كردند اين امر ممكن است براي عفونت مهم باشد؛ بنابراين پيشنهاد كردند برخي از داروهاي ضد افسردگي، ضد روانپريشي و آنتيهيستامينها ممكن است اين تعاملات را مختل و قدرت عفونتزايي ويروس را مهار كنند.
برايان شويچت، متخصص شيمي دارويي از دانشكده داروسازي دانشگاه كاليفرنيا، ميگويد پژوهش بيشتر نشان داد براي بسياري از اين تركيبات، ارتباطي ميان توانايي دارو براي اتصال به گيرندههاي سيگما و اثربخشي در برابر ويروس در سلولهاي رشديافته در ظرف آزمايشگاه وجود ندارد. اين داروها يا گيرندههاي سيگما را هدف قرار ميدادند يا مانع از تكثير ويروس ميشدند. آنها هر دو كار را انجام نميدادند. به گفتهي شويچت، مشاهدهي چنين پديدهاي براي او مانع بزرگي است. او ميگويد:
اين واقعا موجب ميشود به اين فكر كنيد كه در مسير اشتباه پيش ميرويد و فرضيهي ما بهصورت اساسي اشكال دارد. طبق شواهد چنين به انديشه متخصصين ميرسد هدف قرار دادن گيرندههاي سيگما، علائم كوويد ۱۹ را بهبود نميبخشد.
شويچت متوجه شد از بسياري از داروهايي كه داراي اثرات ضد ويروس قوي هستند، همانهايي بودند كه در نحوهي تجمع و استفاده از ليپيدها در سلولها اختلال ايجاد ميكنند. اين اختلال ميتواند به عارضهي جانبي جدي به نام فسفوليپيدوز منجر شود. عارضهي جانبي مذكور موجب تجمع ليپيدها در سلولها ميشود و به برخي از سلولها ظاهر كفمانندي ميدهد. اين تجمع ميتواند به التهاب منجر شود و به اندامها آسيب برساند يا عملكرد آنها را مختل كند.
شويچت و همكارانش ميخواستند بدانند آيا علت اثرات ضد ويروس داروهاي مورد مطالعه اختلال ليپيدي است كه ايجاد ميكنند. آنها با همكاري پژوهشگراني از مؤسسه تحقيقات زيستپزشكي نوارتيس سوئيس ابتدا آزمايش كردند كه آيا اين داروها باعث ايجاد اين عارضهي جانبي در سلولها ميشوند يا نه.
طبق انتظار، هرچه فسفوليپيدوز ناشي از دارو شديدتر بود، قدرت آن در مهار تكثير ويروس در سلولها بيشتر ميشد. پژوهشگران نتايج خود را در ۲۲ ژوئن در مجلهي Science گزارش كردند. علت اين امر آن است كه ويروس SARS-CoV-2 بايد بتواند حبابهاي ليپيدي درون سلولها ايجاد كند تا در آن تكثير شود. فسفوليپيدوز ممكن است اين فرايند را مختل كند.
البته داروهايي كه موجب عارضهي جانبي مرتبط با ليپيدها ميشدند، در آزمايشهاي حيواني اثري نداشتند. پژوهشگران مؤسسه پاستور پاريس كشف كردند كه اين داروها مانع از تكثير ويروس كرونا در سلولهاي ريه موش نميشوند. فرانسوا پوگنان، سمشناس نوارتيس، ميگويد اين ناهماهنگي ميان فعاليت ضد ويروسي دارو در ظرف آزمايشگاه و توانايي محافظت از حيوانات، ممكن است به دو دليل اتفاق افتد؛ بايد داروها در مقادير بسيار بالا تجويز شوند تا موجب فسفوليپيدوز شوند (بسيار بالاتر از مقداري كه ايمن است،) يا بايد در طول زمان تجمع پيدا كنند. در ظرف آزمايشگاه، اين كار خيلي راحت است؛ اما در بدن، رسيدن به سطوحي از دارو كه موجب تخريب ليپيدي كافي شود كه محافظتكننده باشد، بسيار دشوار است.
اين يافتهها ميتواند به پژوهشگران كمك كند تا مسيرهاي منتهي به بنبست را دنبال نكنند. اگر دارويي در آزمايشگاه مانع از تكثير ويروس كرونا در سلولها شود، پژوهشگران بايد براي فسفوليپيدوز آزمايش انجام بدهند. اگر دارويي موجب اين عارضهي جانبي شد، بايد از آن بهعنوان درمان بالقوه كوويد ۱۹ صرف انديشه متخصصين كرد.
پيروي از اين توصيه ميتواند بسياري از كارآزماييهاي باليني در حال انجام را تحت تأثير قرار دهد و در پول و زمان صرفهجويي كند. در حال حاضر، حداقل ۳۳ دارو از جمله آنتيبيوتيك آزيترومايسين كه موجب فسفوليپيدوز ميشود، در ۱۳۶ كارآزمايي باليني در دست آزمايش هستند.
يك كارآزمايي در دانشگاه كاليفرنيا در سانفرانسيسكو آزمايش كرد كه آيا آزيترومايسين ميتواند علائم كوويد ۱۹ را در ۲۶۳ فردي كه بيماري آنها بهتازگي تشخيص داده شده بود، رفع كند. پژوهشگران در تاريخ ۱۶ جولاي در مجلهي JAMA گزارش كردند كه تفاوتي بين دارو و دارونما وجود ندارد. علاوه بر اين، افرادي كه آنتيبيوتيك مصرف ميكردند، با احتمال بيشتري نسبت به افراد گروه دارونما عوارض جانبي نظير درد شكم، اسهال و تهوع را گزارش ميكردند. همچنين پنج نفر كه آزيترومايسين مصرف ميكردند، بستري شدند؛ درحاليكه هيچيك از افراد گروه دارونما بستري نشدند. كميتهي نظارتي مستقلي توصيه كرد كه به علت بيهوده بودن كارآزمايي، بهتر است متوقف شود.
۱۸۰ كارآزمايي ديگر مختص هيدروكسيكلروكين يا كلروكين بود كه آنها نيز به اثر جانبي تشكيل كف ليپيدي ميشوند. هيدروكسيكلروكين و كلروكين اشكال ديگري نيز دارند: پژوهشگران سال گذشته متوجه شدند هيچيك از آنها مانع از اين نميشوند كه ويروس از مسير ترجيحي خود به سلولها نفوذ كند و به بيماران كمكي نميكنند.
درمجموع، اين ۳۱۶ كارآزمايي تقريبا ۶ ميليارد دلار هزينه دارد و بهتر است اين پول زمان و تلاش صرف آزمايش كانديداهاي دارويي شود كه موجب عارضهي جانبي مذكور نميشوند.
رمدسيوير اولين دارويي بود كه بهوسيلهي سازمان غذا و دارو براي درمان كوويد ۱۹ تأييد شد؛ اما اين دارو مخصوص بيماران بستريشده است.
داروي مؤثر براي همه بيماران كوويد ۱۹ وجود ندارد
حتي داروهاي مؤثر ممكن است براي همهي افرادي كه به كوويد ۱۹ مبتلا ميشوند، مفيد نباشند. اينترفرونها را در انديشه متخصصين بگيريد.
اين مواد شيميايي سيستم ايمني از اولين مواردي هستند كه با ويروسها مبارزه ميكنند. پژوهشگران شركت دارويي سينرجن (Synairgen)، فرم استنشاقي اينترفرون بتا را توليد كردند و د حال آزمايش آن در افراد مبتلا به اشكالات تنفسي ديگر از جمله عفونتهاي ويروس كروناي مرس بودند. با شيوع كوويد ۱۹، اين شركت بهسرعت كارآزمايي باليني را آغاز كرد تا ببيند آيا اينترفرون بتا ميتواند به بيماران كوويد ۱۹ نيز كمك كند.
در كارآزمايي متشكل از ۱۰۱ بيمار بستريشده و ۱۲۰ فردي كه بيمار بودند ولي هنوز در خانه بودند، شركتكنندگان بهطور تصادفي اينترفرون استنشاقي يا دارونما را دريافت كردند. شركت در گزارش مقدماتي خود گفت فقط دو نفر در گروه مراقبت در خانه به بستري نياز پيدا كردند كه هر دو در گروه دارونما بودند. ريچارد مارسدن، مديرعامل سينرجن، ميگويد اين درصد بسيار كمي از افراد (حدود ۳ درصد) و بسيار كمتر از چيزي است كه پژوهشگران انتظار داشتند. بر اساس اين تعداد، نميتوان گفت در مورد اثربخشي دارو نتيجهگيري كرد.
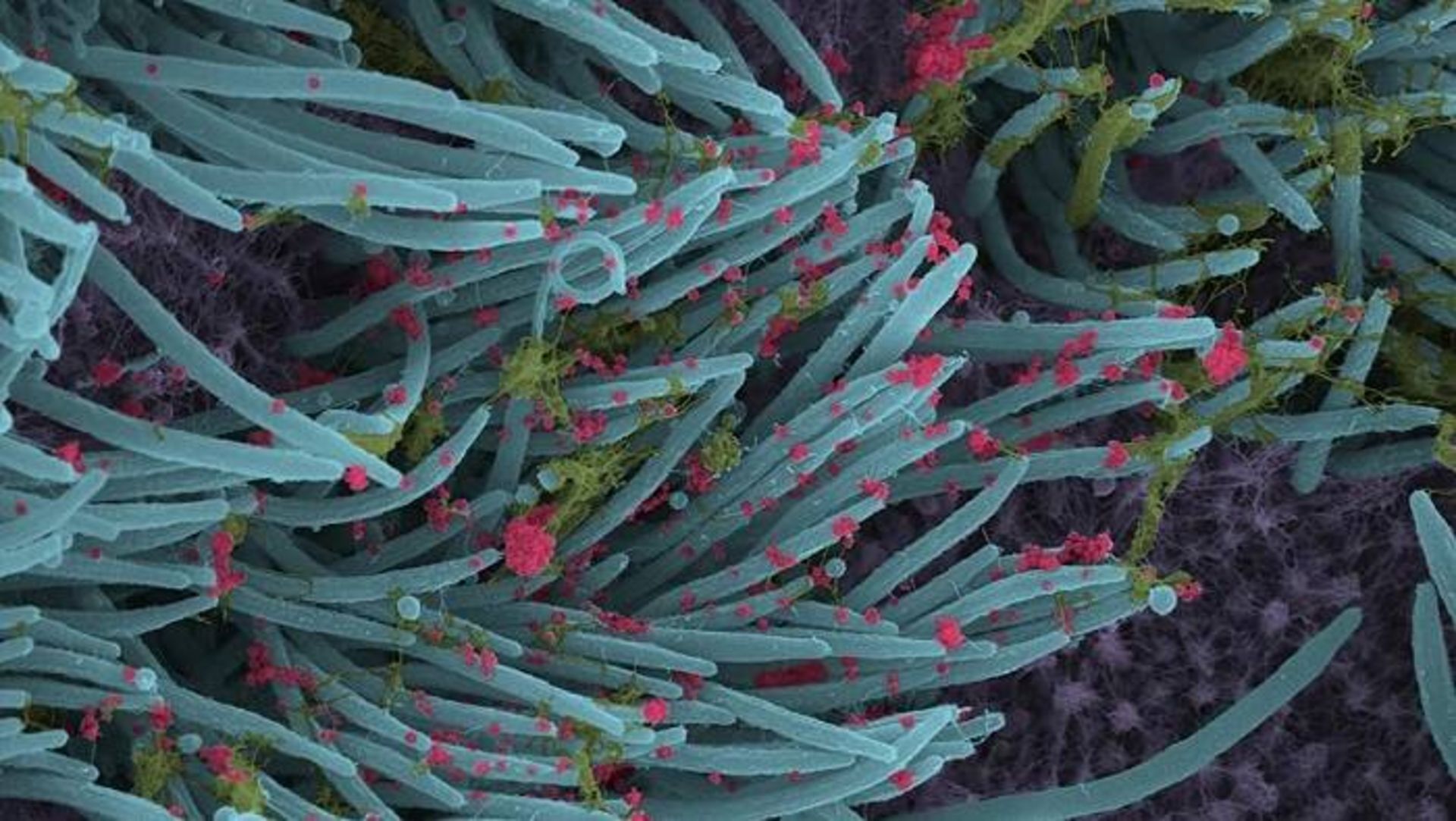
اينترفرون استنشاقي ممكن است زماني مؤثر باشد كه ويروس كرونا (قرمز) به ريه رسيده و سلولهاي ريه (آبي، با برجستگيهاي مو مانندي كه مژك ناميده ميشوند) را آلوده كرده باشد. مخاط به رنگ سبز نشان داده شده است.
بيشتر افراد، حتي كساني كه دچار اشكالات سلامتي هستند كه آنها را در معرض خطر بالاي عوارض قرار ميدهد، به آن اندازه بيمار نميشوند كه به بستري شدن نياز داشته باشند. مارسدن ميگويد: «آنها علائم بسيار خفيفي دارند و به چيزي بيشتر از استامينوفن، كيسه آب گرم و قدري دلسوزي نياز ندارند و خوب خواهند شد.»
حدود ۱۰ درصد از افراد دچار تنگي تنفس نگرانكنندهاي ميشوند و برخي از آنها ممكن است كارشان به بيمارستان و بستري شدن بكشد؛ اما به گفتهي مرسدن، اين تعداد آنقدر كم است كه نميتوانيد تعداد زيادي از افراد را تحت درمان قرار بدهيد تا فقط از يكي دو مورد بستري شدن جلوگيري كنيد. اين خصوصيت، خاص اين ويروس است.
براي ويروسهايي مانند سارس اصلي يا مرس كه نرخ مرگومير بسيار بالاتري داشتند، درمان فوري همهي افراد بيمار كاري معقول بود؛ اما در مورد SARS-CoV-2، تنگي نفس شديدي كه افراد را به بيمارستان ميفرستد، معمولا تا هفتهي دوم عفونت ظاهر نميشود و درمان زودتر بيماران با داروهايي مانند اينترفرون در خانه ممكن است كمكي نكند.
پيشبيني ميشود اواخر سال جاري نتايج كارآزمايي مرحله سومي براي مطالعه كارايي اينترفرون بتا براي بيماران بستريشده ارائه شود. طبق گزارش شركت، در كارآزمايي قبلي، احتمال اينكه افراد بستريشدهاي كه دارو را دريافت ميكردند، به نقطهاي از بهبود برسند كه در آن محدوديتي ازانديشه متخصصين فعاليتهاي خود نداشته باشند، دوبرابر بود. مارسدن ميگويد: «دادن دارو به همه ارزشي ندارد. صبر كنيد تا زماني كه آنها علائم بيماري دستگاه تنفسي تحتاني را بروز بدهند و سپس اين دارو را به آنها بدهيد كه در آن زمان ممكن است مؤثرتر باشد. توقع بزرگي است كه داروي آنقدر بيخطر و مؤثر داشته باشيد كه بتوانيد آن را به همه بدهيد.»
اشكالات كارآزماييها
حفظ افراد در خارج از بيمارستان به كاهش فشار وارده روي سيستمهاي بهداشتي كمك ميكند و شايد از پيامدهاي طولانيمدت بيماري شديد در بيماران نيز پيشگيري كند؛ اما تعجبي ندارد كه اوايل دنياگيري پژوهشگران روي درمانهاي خانگي تمركزي نداشتند. استر كروفا، مدير اجرايي اتاق فكر FasterCures در واشينگتن، ميگويد: «بيشتر جامعهي علمي فقط در تلاش بودند تا جان بيماران و خصوصاً افرادي كه در بيمارستان بستري ميشدند، نجات بدهند؛ اما در مورد داروهاي تغيير متخصصد دادهشدهاي كه بتوانند موارد متوسط و خفيف را درمان كنند، تلاش كامل و مشتركي وجود نداشت.»
ناگي از مؤسسه تحقيقات باليني دوك، ميگويد يكي از دلايل اين مسئله آن است كه بهكارگيري بيماران بستريشده در مطالعات راحتتر است. شما مجبور نيستيد آنها را متقاعد كنيد كه با گروه همكاري كنند.
مطالعات بيماران سرپايي اغلب براي پيدا كردن داوطلباني كه مايل به شركت در كارآزمايي هستند، بايد دست به تبليغ زده و به روشهاي مختلف با آنها تماس بگيرند. اين امر ميتواند موقعيتهايي را ايجاد كند كه در آن چندين كارآزمايي براي به كار گرفتن شركتكننده با هم رقابت ميكنند. درنتيجه، در بسياري از كارآزماييهايي كه طي سال گذشته انجام شده است، تعداد شركتكنندگان به اندازهاي نيست كه بتوان در مورد اثربخشي درمانهاي مورد آزمايش نتيجهگيري قطعي كرد. كروفا ميگويد: «بايد سيستم كارآزمايي باليني يكپارچهتري ايجاد كنيم.»
در اين راستا، مؤسسه ملي سلامت كارآزمايي بزرگي را با عنوان ACTIV-6 آغاز كرده است كه انتظار ميرود ۱۳۵۰۰ نفر را ثبتنام كند. كارآزمايي مذكور شبيه كارآزماييهاي پيشين بيماران بستريشده است كه مطالعه ميكند كه آيا رمدسيوير، استروئيدها و درمانهاي ديگر ميتوانند نرخ مرگومير را كاهش دهند يا از روزهايي بستري بودن در بيمارستان كم كنند.
كارآزمايي ACTIV-6 گروهي از داروهاي موجود را در برابر دارونما آزمايش خواهد كرد تا مشخص شود كه آيا هيچيك از آنها ميتواند احتمال نياز به بستري شدن در بيمارستان را كاهش دهند. ناگي كه از پژوهشگران اصلي مطالعه است، ميگويد هدف اين است كه پنج يا شش و بهطور بالقوه تا هشت شاخهي كارآزمايي داشته باشيم كه در آن بهطور همزمان تمام داروها را (هريك روي حدود ۶۰۰ نفر) آزمايش كنيم. افرادي كه دارونما را دريافت ميكنند، گروه مقايسهاي براي كل داروها خواهند بود. نخستين دارو، داروي ضد انگل ايورمكتين است.
ايورمكتين مدتها است در سراسر جهان به شكلهاي مختلف براي درمان كرمهاي انگلي روده، شپش سر و اشكالات پوستي مانند روزانه مورد استفاده قرار ميگيرد. اين دارو براي پيشگيري از بيماري كرم قلب و درمان عفونتهاي انگلي ديگر در حيوانات استفاده ميشود. بهطوركلي، ايورمكتين دارويي بيخطر است.
شواهدي وجود دارد كه نشان ميدهد ايورمكتين ممكن است عليه SARS-CoV-2 نيز مؤثر باشد. اين دارو در مطالعات آزمايشگاهي عفونتهاي ناشي از HIV و RNA ويروسهاي ديگر ازجمله ويروسهاي نيل غربي، دنگي و آنفلوانزا را محدود ميكند.
پژوهشگران در استراليا ايورمكتين را در ظرف آزمايشگاه و در سلولهاي ميمون سبز عليه SARS-CoV-2 آزمايش كردند و دريافتند كه دارو ميتواند بهسرعت توليد RNA ويروسي را متوقف كند. آنها نتايج خود را سال گذشته در مجلهي Antiviral Research گزارش كردند.
كارآزماييهاي باليني متعددي ايورمكتين را در برابر كوويد ۱۹ مورد آزمايش قرار دادهاند؛ اما آن مطالعات موفقيت را با استانداردهاي مختلفي اندازهگيري كردهاند و برخي بار ويروسي يا شدت علائم را دنبال كردهاند و برخي ديگر زمان بهبودي يا مرگ را در انديشه متخصصين گرفتهاند. برخي كارآزماييها تصادفي و كنترلشده با دارونما بودند و برخي گروه كنترل نداشتند. برخي كارآزماييها روي افراد بستريشده انجام شدند، درحاليكه برخي ديگر بيماران سرپايي را مورد مطالعه قرار دادند. برخي نيز ايورمكتين را با داروهاي ديگر تركيب كردند.
نتايج متفاوت بوده است. برخي مزيت دارو را نشان دادند، درحاليكه برخي ديگر تفاوتي بين ايورمكتين و دارونما يا مراقبتهاي استاندارد نشان ندادند؛ اما به گفتهي ناگي، وجه مشترك تمام اين كارآزماييها اين است كه نتايج هيچيك از آنها هنوز قطعي نيست و كيفيت آنها آنطور كه ميخواهيم، بالا نيست.
تا به امروز، مقامات بهداشتي توصيه كردهاند كه ايورمكتين خارج از كارآزماييهاي باليني براي درمان كوويد ۱۹ استفاده نشود. حتي، مرك، شركت سازنده دارو گفته است شواهدي براي حمايت از اين دارو بهعنوان درمان كوويد ۱۹ وجود ندارد. به گفتهي ناگي، اين بدان معنا است كه ايورمكتين سگ يا اسب خود را مصرف نكنيد. ثابت نشده است كه در درمان كوويد ۱۹ مؤثر باشد.
مطالعهي ناگي اثر ايورمكتين را در افراد ۳۰ ساله و بيشتري كه به مدت ۱۰ روز يا كمتر بيمار بودهاند، آزمايش خواهد كرد. افراد شركتكننده در مطالعه نيازي نيست كه از خانههاي خود خارج شوند. قرصها براي آنها ارسال ميشود و از آنها خواسته ميشود تا پرسشنامههايي را در مورد علائم خود پر كنند. شايد اين كارآزمايي بتواند بهطور قطعي نشان دهد كه آيا ايورمكتين بهاندازهاي كه در ظرف آزمايشگاه مؤثر است، روي انسانها هم اثر دارد.
ايورمكتين، دارويي كه براي درمان عفونتهاي انگلي در انسان و حيوانات استفاده ميشود، در دست آزمايش در برابر كوويد ۱۹ است. برخي مطالعات آزمايشگاهي نشان دادهاند كه اين قرص ميتواند مفيد باشد؛ اما كارآزماييهاي باليني به نتيجه قطعي نرسيدهاند.
قرصي سريع و راحت براي كوويد ۱۹
در همين حين، كارآزماييهاي درماني ديگري در حال انجام است كه نتايج برخي از آنها ممكن است پيش از پايان سال جاري اعلام شود.
يكي از اميدواركنندهترين اين داروها، نوعي ضد ويروس است با نام مولنوپيراوير (قبلا EIDD-2801 ناميده ميشد) است. اين دارو از يكي از واحدهاي RNA تقليد كرده و مانند داروي رمدسيوير در تكثير ويروس اختلال ايجاد ميكند؛ اما برخلاف رمدسيوير، داروي جديد به شكل قرص است و بهراحتي ميتواند براي افرادي كه بهتازگي بيماري آنها تشخيص داده شده است، تجويز شود.
شركتهاي مرك و ريجبك بيوتراپيوتيكس (Ridgeback Biotherapeutics) در حال آزمايش مولنوپيراوير در كارآزمايي مرحلهي اولي هستند كه كارايي دارو را در افراد بسترينشده اندازهگيري ميكند كه حداقل يكي از عوامل خطر براي عوارض جدي كوويد ۱۹ را دارا هستند.
طبق مطالعهي پيشچاپي كه ۱۷ ژوئن در medRxiv.org منتشر شد، نتايج اوليه كارآزمايي مرحلهي دوم در مورد ايمني، مقدار و اثربخشي نشان داد افرادي كه به مدت پنج روز، دو بار در روز ۸۰۰ ميليگرم مولنوپيراوير مصرف ميكردند، نسبت به كساني كه دارونما مصرف ميكردند، ويروس كمتري در بيني خود داشتند. طي سه روز از آغاز درمان، فقط ۱٫۹ درصد از ۲۰۲ فردي كه ۸۰۰ ميليگرم مولنوپيراوير مصرف ميكردند، داراي سطح قابلتشخيصي از ويروس در نمونه بيني بودند. اين درحاليكه بود كه ۱۶٫۷ درصد از افراد گروه كنترل داراي ويروس بودند. در روز پنجم درمان، پژوهشگران ويروسي در افرادي كه مولنوپيراوير مصرف ميكردند، تشخيص ندادند، درحاليكه ۱۱٫۱ درصد از افراد تحت رژيم دارونما هنوز در نمونههاي بيني ويروس قابل تشخيصي داشتند.
اگر نتايج مقدماتي كه هنوز توسط دانشمندان ديگران مورد بازبيني قرار نگرفته است، درست باشد، ممكن است بدان معنا باشد كه اين دارو ميتواند دوره بيماري را كوتاه كند، افراد بيمار را خارج از بيمارستان نگه دارد و احتمال انتقال ويروس به ديگران را كاهش بدهد.
مطالعات ديگر، از جمله مطالعهاي كه قرص ضد افسردگي فلووكسامين را آزمايش ميكند و مطالعهي بزرگي از داروهاي تغيير متخصصد دادهشدهي ديگر نيز ممكن است درمانهاي مؤثر، زودهنگام و آساني حاصل كنند.
هم انديشي ها